Сравнительная эффективность непрерывного и пульсового режима терапии тербинафином дерматофитии ногтей пальцев стоп
Термин «онихомикоз» означает инфекционное поражение ногтевых пластин дерматофитными и недерматофитными грибами или дрожжами. Это одно из наиболее распространенных заболеваний ногтей, на долю которого приходится примерно 50% всех онихопатий. По данным литературы, распространенность
онихомикоза во всем мире варьирует от 2 до 8%.
Онихомикоз необходимо лечить в связи с характерным для этого заболевания длительным характером течения, а также по эстетическим причинам; но терапия этой патологии достаточно сложна. Топическое лечение (циклопирокс, лак для ногтей) имеет ограниченное значение, оно используется преимущественно в качестве вспомогательной терапии. Применение некоторых системных препаратов (гризеофульвин, кетоконазол) ассоциировано с низкой эффективностью, большой продолжительностью лечения, высокой вероятностью возникновения нежелательных явлений и межлекарственных взаимодействий. Что касается новых противогрибковых лекарственных средств (итраконазол, тербинафин), то их отличает более высокая эффективность, меньшая длительность терапии, незначительная выраженность побочных реакций.
В ранее проведенных исследованиях доказано, что тербинафин (фунгицидный аллиламин) является наиболее результативным препаратом для лечения дерматофитного онихомикоза ногтей пальцев стоп (НПС) – 87-88% случаев излечения и редкие рецидивы.
Непрерывная терапия (НТ) тербинафином (250 мг/сут) на протяжении 12 и 6 нед является режимом выбора для лечения онихомикоза НПС и ногтей пальцев рук соответственно; однако стоимость этой схемы лечения достаточно высокая. Пероральная пульс-терапия (ПТ) тербинафином (500 мг/сут в течение 1-й недели каждого месяца) на протяжении 3 мес практически в 2 раза снижает стоимость лечения; в нескольких исследованиях она продемонстрировала многообещающие результаты с микологической эффективностью 74-80%. Следует при этом отметить, что эффективность НТ и ПТ тербинафином онихомикоза НПС проверялась всего в нескольких сравнительных исследованиях; в некоторых из них были получены сопоставимые результаты, а в одном – противоположные данные.
Методы
В исследовании приняли участие больные нелеченным онихомикозом НПС с положительными результатами КОН-теста, культурального анализа (КА) в период с января 2010 по июль 2011 года.
Для обнаружения грибковой инфекции изучали состояние кожных покровов и ногтей; регистрировали количество, тип и степень поражения ногтевых пластин. В качестве «целевого ногтя» (ЦН) выбирали наиболее пораженный (желательно большой по размеру – 2-й или 3-й палец). Длину здоровой части ЦН измеряли в миллиметрах. Степень тяжести поражения ногтя оценивали по 4-балльной шкале (0; 1; 2 или 3 балла) для каждого из трех параметров: онихолизис, подногтевой гиперкератоз, паронихиальное воспаление.
Отобранных пациентов (n=76) рандомизировали поровну на 2 группы при помощи сгенерированных компьютером случайных чисел. Пациенты 1-й группы получали пероральный тербинафин (250 мг/сут) на протяжении 12 нед (НТ), больные 2-й группы принимали тербинафин (250 мг 2 р/сут) в течение одной недели с повторением курса каждые 4 нед на протяжении 12 нед (ПТ).
Состояние пациентов оценивали на 4-й, 8-й и 12-й неделе лечения, а также однократно после окончания терапии на 24-й нед. Во время каждого визита регистрировали состояние ЦН и суммарное количество баллов. Общее клиническое улучшение оценивалось как пациентами, так и авторами исследования при помощи 4-балльной шкалы: улучшение <25% – неудовлетворительно; 26-50% – удовлетворительно; 51-75% – хорошо; >75% – отлично. Эффективность терапии оценивали на 12-й и 24-й нед в соответствии с такими параметрами:
- клиническое выздоровление (визуально – состояние ногтя нормальное, видимых остаточных изменений нет);
- микологическое выздоровление (отрицательные результаты КОН-теста, КА);
- полное выздоровление (сочетание клинического и микологического выздоровления);
- клиническая эффективность (увеличение длины здоровой части ногтя более чем на 3 мм или 50%, по мнению исследователя, улучшение общего состояния ЦН на 12-й неделе);
- неэффективность терапии (персистенция положительных результатов КОН-теста и/или КА, отсутствие клинического улучшения (например, увеличения длины здоровой части ногтя) или клиническое ухудшение на 12-й и 24-й неделе);
- рецидив (положительный КОН-тест / КА или клиническое ухудшение в течение как минимум 4 нед после достижения отрицательного результата КОН-теста / КА или клинического улучшения/ выздоровления).
Результаты
В исследование включено 76 пациентов (67 мужчин, 9 женщин, средний возраст – 42,51±13,60 года).
Средняя оценка клинического состояния ЦН в обеих группах уменьшалась при каждом контрольном визите. В обеих группах отмечалось статистически значимое снижение средних значений исследуемых параметров для ЦН и суммарного количества баллов по сравнению с их первоначальными показателями; они продолжали снижаться к 24-й неделе. Однако статистически значимые межгрупповые различия на каком-либо контрольном визите отсутствовали. Улучшение общего состояния ногтя от хорошего до отличного (>50% – улучшение) к 12-й неделе, по мнению исследователя, имело место у 14 (36,8%) и 10 (26,3%) пациентов из группы НТ и ПТ соответственно (р=0,324).
Статистически значимые различия отмечены в оценке общего состояния пациентами: 12 (31,6%) больных из группы НТ сообщили о хорошем/отличном ответе на терапию к 12-й неделе лечения, тогда как в группе ПТ такую эффективность зафиксировали 4 (10,5%) участника (р=0,024).
Проведенное лечение было клинически эффективным у 33 (86,8%) больных из группы НТ по сравнению с 27 (71,1%) пациентами из группы ПТ (р=0,280).
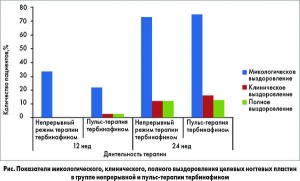 Микологического выздоровления к 12-й неделе достигли 28,9 и 18,4% участников из группы НТ и ПТ соответственно (р=0,280). К 24-й неделе межгрупповые различия в микологической эффективности продолжали оставаться статистически недостоверными (76,3 vs 78,9% соответственно; р=0,783) (рис.). Результаты КОН-теста, КА значимо не отличались между группами во время любого контрольного визита.
Микологического выздоровления к 12-й неделе достигли 28,9 и 18,4% участников из группы НТ и ПТ соответственно (р=0,280). К 24-й неделе межгрупповые различия в микологической эффективности продолжали оставаться статистически недостоверными (76,3 vs 78,9% соответственно; р=0,783) (рис.). Результаты КОН-теста, КА значимо не отличались между группами во время любого контрольного визита.
К 12-й нед клиническое и полное выздоровление ЦН зафиксировано только у одного пациента (входившего в группу ПТ); клиническое и полное восстановление всех ногтевых пластин не наступило ни у одного пациента. К 24-й неделе клиническое выздоровление ЦН достигнуто у 4 (10,5%) больных из группы НТ и 5 (13,2%) – из группы ПТ; полное восстановление всех ногтевых пластин зафиксировано у 3 (7,9%) и 2 (5,3%) участников исследования соответственно.
К 12-й неделе у 27 (71,1%) пациентов из группы НТ и 31 (81,6%) больного из группы ПТ проведенное лечение признано неэффективным (р=0,280), к 24-й неделе эти показатели составили 9 (23,7%) и 8 (21,1%) больных соответственно. Во время 12-недельного динамического наблюдения рецидивы заболевания не зафиксированы.
Оба режима терапии хорошо переносились. Только 8 (10,5%) из 76 пациентов (5 больных из группы НТ и 3 – из группы ПТ) предъявляли жалобы на легкий дискомфорт в эпигастральной области, который устранялся приемом медикаментов вместе с пищей; данный факт не влиял на комплайенс.
Таким образом, было доказано, что пероральная ПТ тербинафином в лечении дерматофитного онихомикоза НПС так же эффективна, как и непрерывный режим приема этого препарата; получены эквивалентные показатели клинического, микологического и полного выздоровления. ПТ тербинафином может являться оптимальной схемой лечения данного заболевания со значимым снижением ее стоимости.
Статья печатается в сокращении.
Yadav P., Singal A., Pandhi D., Das S. Comparative efficacy of continuous and pulse dose terbinafine regimes in toenail dermatophytosis: A randomized double-blind trial. Indian J Dermatol Venereol Leprol. 2015 Jul-Aug; 81 (4): 363-369.
Перевела с англ. Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 7 (404), квітень 2017 р.
СТАТТІ ЗА ТЕМОЮ Дерматологія
У лютому відбувся онлайн-майстер-клас «Персоніфікація сучасної медицини. Важливі питання гендерних особливостей перебігу захворювань внутрішніх органів. Вплив психоемоційних та інших складових», організований кафедрою терапії, інфекційних хвороб і дерматовенерології Інституту післядипломної освіти Національного медичного університету ім. О.О. Богомольця (м. Київ), а також ГО «Українська академія функціональної медицини та гастропсихології» (м. Київ). ...
Щорічна захворюваність на злоякісну меланому шкіри (МШ) коливається в межах від 3-5 на 100 тисяч населення (країни Середземномор’я) до 12-35 на 100 тисяч (північні країни), тоді як в Австралії та Новій Зеландії може сягати 50 на 100 тисяч населення. Захворюваність на меланому постійно зростає впродовж останніх 40 років з тенденцією до стабілізації смертності, окрім чоловіків похилого віку. ...
Пов’язки із препаратами на основі срібла є однією з основних груп засобів, що застосовуються під час лікування інфікованих ран і ран із високим ризиком інфікування, в т. ч. опікових. Іони срібла каталізують окислення генетичного матеріалу бактеріальної клітини, що є основним механізмом їхньої бактеріостатичної та бактерицидної дії на грампозитивні й грамнегативні бактерії, а також фунгіцидного ефекту. Широкий вибір препаратів срібла, доступних на сьогодні, надає можливість підібрати засіб відповідно до потреб і вподобань пацієнта. В рекомендаціях Асоціації з науково обґрунтованого лікування ран (2020) згадуються засоби на основі іонного, металевого та нанокристалічного срібла, а також сульфату срібла й інших його солей....
Під час розгляду принципів терапії дерматологічних хворих зазвичай мається на увазі системне та зовнішнє лікування. Саме так і за таким порядком ми відзначили напрями підходу до курації хворих на дерматози з огляду на ухвалений у нас принцип послідовності терапії. Але! В європейських стандартах лікування, європейських монографіях і довідниках спочатку щодо терапії захворювань шкіри надається опис топічної терапії, а вже потім висвітлюються сучасні напрями системного підходу....




