Изучение эффективности фиксированных комбинаций у больных артериальной гипертензией и сопутствующей патологией (ожирение
Артериальная гипертензия (АГ) занимает первое место по показателю распространенности хронических неинфекционных заболеваний в большинстве стран мира и остается одной из основных причин смертности и инвалидизации населения Украины (зарегистрировано более 10 млн больных АГ) [1]. В европейских странах распространенность заболевания среди взрослой популяции составляет 20-30% [2]. АГ – наиболее частая причина прогностически неблагоприятных событий у больных с кардиоваскулярной патологией, поэтому вопрос антигипертензивной терапии находится в центре самых актуальных медико-социальных проблем современности [3, 4].
Существование тесной связи между степенью снижения артериального давления (АД) и эффективностью профилактики сердечно-сосудистых осложнений выдвинуло на первый план в лечении больных АГ задачу достижения целевого уровня АД (ЦАД), которое у большинства пациентов составляет менее 140/90 мм рт. ст. [5, 6]. Одна из важнейших причин отсутствия стабильного контроля АД – широко распространенная коморбидность, требующая назначения комбинированной терапии, использование которой остается недостаточным [7]. К наиболее распространенным сопутствующим АГ заболеваниям относят ишемическую болезнь сердца, сахарный диабет, абдоминальное ожирение [8]. АГ является важнейшей причиной структурно-функциональной перестройки сердца и сосудов, состояние которых определяет прогноз и одновременно зависит от сопутствующей патологии. Наиболее часто встречается сочетание АГ с ожирением, принявшим сегодня характер неинфекционной пандемии. Избыточную массу тела имеют около 2 млрд жителей земли, их количество к 2025 году может превысить половину численности населения нашей планеты [9, 10]. АГ при абдоминальном ожирении встречается в 6 раз чаще, чем у больных с нормальной массой тела [11]. Сочетание АГ с ожирением ассоциируется с увеличением тяжести течения каждого из заболеваний и, соответственно, сопровождается увеличением риска осложнений. В условиях коморбидности наиболее целесообразно использование рациональных фиксированных комбинаций антигипертензивных препаратов (АГП), которые обеспечивают высокую эффективность терапии. Современным требованиям к антигипертензивным средствам отвечают фиксированные комбинации Комбисарт и Комбисарт Н (ПАО «Киевский витаминный завод»). Они обладают стойким антигипертензивным действием, оказывают положительное влияние на состояние органов-мишеней, являются метаболически нейтральными и безопасными. Комбисарт представляет собой фиксированную комбинацию 5 или 10 мг амлодипина с валсартаном в дозе 160 мг. Комбисарт Н – фиксированная комбинация 5 или 10 мг амлодипина со 160 мг валсартана и 12,5 мг гидрохлортиазида (ГХТ).
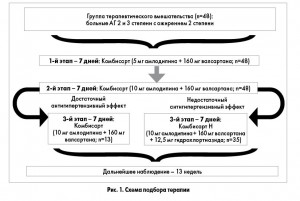
Учитывая важность изучения особенностей влияния этих комбинаций на уровни АД и структурно-функциональное состояние органов-мишеней у больных АГ с сопутствующей патологией, было проведено исследование, цель которого – изучение динамики АД, показателей состояния сердца, магистральных сосудов, почек, параметров липидного и углеводного обменов, содержания в крови гормонов жировой ткани лептина и адипонектина у больных эссенциальной АГ с ожирением. Большой интерес представляли поиск факторов, ассоциированных с необходимостью назначения тройной комбинации, включающей ГХТ, и уточнение особенностей клинико-лабораторных портретов пациентов с наименьшей эффективностью терапии. В исследование были включены 73 пациента в возрасте от 50 до 65 лет: 25 условно здоровых с индексом массы тела (ИМТ) до 24,9 кг/м2, они образовали группу контроля и были сопоставимы по возрасту и полу (25% мужчин) с пациентами группы вмешательства, которую составили 48 больных эссенциальной АГ II стадии, 2 (28 больных) и 3 (20 больных) степени (уровень АД 160/100 мм рт. ст. и более) с сопутствующим абдоминальным ожирением I и II степени (40 и 60% соответственно), то есть с ИМТ от 30 кг/м2 до 39,9 кг/м2. Критерии включения в исследование: признаки хронической сердечной недостаточности не выше II функционального класса (NYHA, 1964), нормальные уровни глюкозы, креатинина и мочевой кислоты в крови, отсутствие протеинурии, удовлетворительная ультразвуковая визуализация сердца, сосудов и почек, информированное согласие на исследование. Пациенты с вторичными формами АГ и ожирением, перенесенными инфарктами и инсультами, пароксизмальными нарушениями ритма и мерцательной аритмией, пороками сердца и клапанными регургитациями выше II степени, сахарным диабетом, системной патологией соединительной ткани, онкологическими, хроническими воспалительными заболеваниями внутренних органов, лихорадкой в исследование не включались. Всем больным группы вмешательства назначалась антигипертензивная терапия, на фоне которой ежедневно для повышения двигательной активности рекомендовали использовать ходьбу в быстром темпе в течение 35-45 минут, а также провести коррекцию, снизить объем пищевого рациона и его суточную калорийность до 2000 ккал. Период наблюдения составил 16 недель. До и после лечения всем больным проводились комплексное общеклиническое обследование, ультразвуковое исследование структурно-функционального состояния сердца, сосудов, почек, проба с реактивной гиперемией для оценки степени эндотелийзависимой вазодилатации плечевых артерий (ЭЗВД), суточное мониторирование АД с оценкой среднесуточного систолического (САД), диастолического (ДАД) АД (среднего дневного и ночного), процента снижения САД и ДАД в ночное время (с 23:00 до 7:00). Выделяли следующие типы суточного профиля АД: т. н. dipper – при достаточном снижении АД в ночные часы (физиологический тип, суточный индекс (СИ) – 10-20%); т. н. non-dipper – при недостаточном снижении АД в ночное время (СИ – 0-10%); т. н. night-peaker – в случаях, когда ночное АД превышало дневное (СИ меньше 0%) и т. н. over-dipper – при значительном, чрезмерном снижении АД в ночные часы (СИ выше 20%). Определялись параметры углеводного и липидного профилей, исследовалось функциональное состояние жировой ткани (по содержанию в крови адипокинов (лептина, адипонектина), рассчитывалась скорость клубочковой фильтрации (СКФ) по данным пробы Реберга-Тареева, определялись суточная альбуминурия (САУ) и содержание в крови инсулина. Статистическая обработка цифровых результатов исследования проводилась с использованием пакета программ обработки данных общего назначения Statistica for Windows версии 6.0. После включения в исследование все больные начали прием Комбисарта, содержащего 5 мг амлодипина и 160 мг валсартана (5+160). Учитывая отсутствие значимого снижения АД, через 7 дней пациенты были переведены на Комбисарт, содержащий 10 мг амлодипина и 160 мг валсартана (10+160). Через 7 дней 13 (27,1%) больных (с АГ 2 степени) ответили на лечение выраженным снижением АД и продолжили прием Комбисарта (10+160). Остальные 35 пациентов ввиду незначительного снижения АД были переведены на Комбисарт Н, содержащий 10 мг амлодипина, 160 мг валсартана и 12,5 мг ГХТ (10+160+12,5). Все больные на фоне антигипертензивной терапии принимали аторвастатин (10 мг) и ацетилсалициловую кислоту (75 мг). В группе пациентов, получавших Комбисарт (10+160), устойчивого ЦАД у 100% больных удалось достичь на 5-й неделе от начала приема терапевтической дозы. Пациенты группы, получавшей Комбисарт Н (10+160+12,5), достигли ЦАД на 3-й неделе от начала приема терапевтической дозы. Таким образом, введение в комбинацию ГХТ (переход с Комбисарта на Комбисарт Н) способствовало сокращению сроков достижения ЦАД. Дизайн лечения представлен на рисунке 1.
При анализе суточного профиля (СП) АД выявили, что 5 (10,4%) больных имели СП dipper, 38 (79,2%) – СП non-dipper и 5 (10,4%) – СП night-peaker. В группе больных АГ с ожирением эффективный контроль АД был достигнут при назначении двойной комбинации амлодипина (10 мг) с валсартаном (160 мг) – Комбисарта (10+160) – у 27% пациентов (исходный уровень АД соответствует 2 степени АГ – от 160/100 до 180/110 мм рт. ст., СП АД dipper и non-dipper), остальные 73% больных нуждались в назначении тройной комбинации – Комбисарта Н (СП АД у 85,7% типа non-dipper и 14,3% – СП night-peaker).
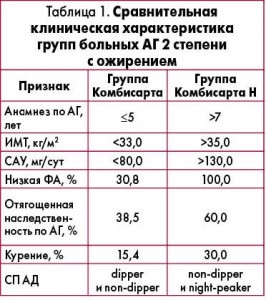
Результаты исследования показали, что при данном варианте коморбидности необходимо назначение Комбисарта (10+160) или Комбисарта Н (10+160+12,5). При этом эффективный контроль АД у 100% больных АГ 3 степени поддерживался приемом Комбисарта Н (10+160+12,5). Половина больных с АГ 2 степени также контролировала уровень АД при приеме Комбисарта Н (10+160+12,5), однако часть пациентов удерживали ЦАД при приеме Комбисарта. На вопрос «С какими факторами ассоциировалась потребность в назначении тройной комбинации?» помог ответить сравнительный анализ групп больных, получавших Комбисарт и Комбисарт Н. Сравнение проводилось только у больных с АГ 2 степени (таблица 1).
Как видно из таблицы, необходимость назначения тройной комбинации АГП ассоциировалась с большим (в 3,3 раза) количеством лиц с низкой ФА, более частой (в 1,6 раза) отягощенной по АГ наследственностью, с большей (в 2 раза) распространенностью курения, СП АД типа non-dipper и night-peaker, длительностью анамнеза АГ более 7 лет, ИМТ больше 35 кг/м2, САУ более 130 мг в сутки. Пациенты с АГ 3 степени, получавшие Комбисарт Н (10+160+12,5), имели СП АД типа night-peaker.
Все больные, включенные в исследование, имели сохраненную систолическую функцию левого желудочка (ЛЖ) сердца, признаки диастолической дисфункции 1 степени тяжести (тип нарушения релаксации) с уровнем среднего давления в легочной артерии (СДЛА) до 20 мм рт. ст., умеренные увеличения толщины комплекса интима-медиа сонных артерий и скоростей пульсовых волн на сонных артериях и брюшной аорте. Размеры полостей сердца соответствовали нормальным значениям, у 57% пациенток выявлена концентрическая гипертрофия ЛЖ сердца, у 17% – концентрическое ремоделирование ЛЖ, у 26% – эксцентрическое ремоделирование ЛЖ. Ультразвуковые исследования почек патологии не выявили. Однако часть изучаемых показателей после лечения имела выраженные позитивные изменения. У всех больных, получавших Комбисарт и Комбисарт Н, было достигнуто ЦАД. Это объяснялось эффективностью используемых АГП и выполнением всеми без исключения пациентами требований по модификации образа жизни (коррекция состава и калорийности суточного пищевого рациона, ограничение потребления соли до 3 г/сут, контроль приема жидкости и повышение ФА). Обращало на себя внимание достижение устойчивого ЦАД у больных, принимавших Комбисарт Н (10+160+12,5), уже на 3-й неделе лечения (на 5-й неделе от начала терапии). Контроль ЦАД в группе больных, получавших Комбисарт (10+160), был достигнут на 6-й неделе лечения (на 7-й неделе от начала терапии). 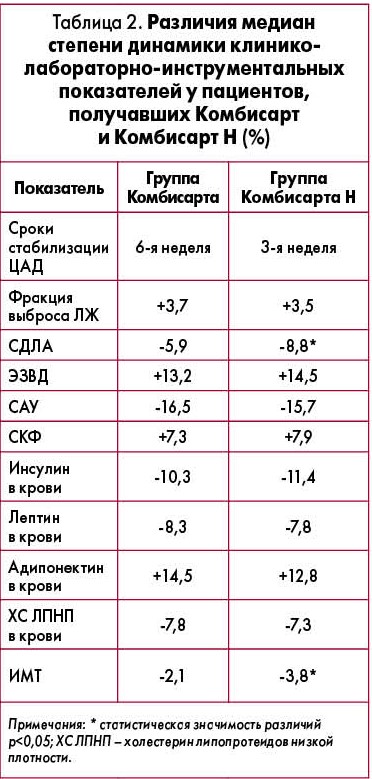 По результатам анализа динамики СП АД после лечения физиологический тип СП АД dipper выявлен у 15 (31,3%) пациентов, патологические типы non-dipper и night-peaker – у 30 (62,5%) и у 3 (6,2%) соответственно. Количество больных с СП dipper увеличилось в 3 раза, а с СП non-dipper и night-peaker уменьшилось в 1,3 раза (62,5%) и в 1,7 раза (6,2%) соответственно. Одновременно наблюдалось снижение среднесуточных значений САД и ДАД. Результаты исследования свидетельствовали об увеличении количества пациентов с физиологическим профилем АД в 3 раза, уменьшении количества пациентов с патологическими профилями АД в 1,5 раза и достижении суточного контроля АД у всех больных, употреблявших Комбисарт и Комбисарт Н. Степень динамики ряда изучаемых параметров у пациентов, принимавших двойную и тройную комбинацию АГП, представлена в таблице 2.
По результатам анализа динамики СП АД после лечения физиологический тип СП АД dipper выявлен у 15 (31,3%) пациентов, патологические типы non-dipper и night-peaker – у 30 (62,5%) и у 3 (6,2%) соответственно. Количество больных с СП dipper увеличилось в 3 раза, а с СП non-dipper и night-peaker уменьшилось в 1,3 раза (62,5%) и в 1,7 раза (6,2%) соответственно. Одновременно наблюдалось снижение среднесуточных значений САД и ДАД. Результаты исследования свидетельствовали об увеличении количества пациентов с физиологическим профилем АД в 3 раза, уменьшении количества пациентов с патологическими профилями АД в 1,5 раза и достижении суточного контроля АД у всех больных, употреблявших Комбисарт и Комбисарт Н. Степень динамики ряда изучаемых параметров у пациентов, принимавших двойную и тройную комбинацию АГП, представлена в таблице 2.
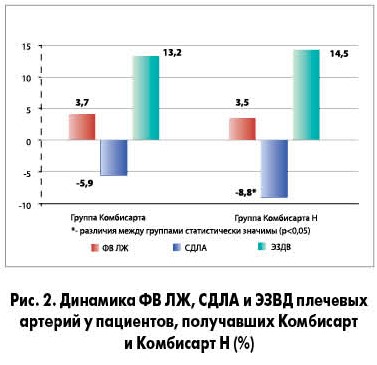
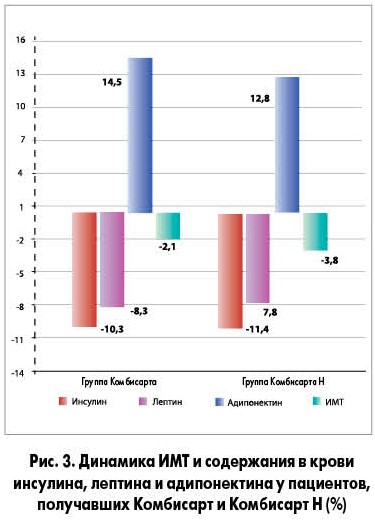
Статистически значимо большее снижение медианы СДЛА у больных, принимавших Комбисарт Н, свидетельствовало о более выраженном у них улучшении условий диастолического наполнения ЛЖ, то есть диастолической функции в целом. Возможно, наличие ГХТ в Комбисарте Н и способствовало некоторому снижению объема циркулирующей крови и нагрузки на правый желудочек сердца, что привело к снижению СДЛА. Степени увеличения ЭЗВД плечевых артерий, СКФ, содержания в крови адипонектина у пациентов обеих групп статистически значимо не различались. Не отличались и степени снижения САУ, уровней в крови инсулина, лептина, ХС ЛПНП. Степень снижения ИМТ у пациентов, получавших Комбисарт Н, оказалась статистически значимо больше (в 1,8 раза), чем у больных, употреблявших Комбисарт. Результаты исследования отражены на рисунках 2, 3.
 Таким образом, 14-недельный прием больными АГ с ожирением Комбисарта Н (10+160+12,5) способствовал достоверно большему снижению СДЛА, более значимому снижению массы тела и быстрейшему достижению контроля АД, чем прием Комбисарта (10+160). Эти различия были обусловлены наличием в Комбисарте Н ГХТ. Ни один пациент не имел побочных эффектов от приема Комбисарта и Комбисарта Н. Уровень глюкозы, мочевой кислоты, липидов в крови не повышался, что свидетельствовало об отсутствии негативных влияний 12,5 мг ГХТ в составе Комбисарта Н на различные виды метаболизма. Результаты исследования подтвердили данные о высокой эффективности и благоприятном профиле безопасности обоих АГП. При анализе результатов исследования группа больных, получавших тройную комбинацию АГП, была разделена на 2 подгруппы в зависимости от эффективности проведенного лечения (подгруппа 1 – пациенты с меньшей динамикой). Статистически значимые различия динамики показателей в подгруппах представлены в таблице 3.
Таким образом, 14-недельный прием больными АГ с ожирением Комбисарта Н (10+160+12,5) способствовал достоверно большему снижению СДЛА, более значимому снижению массы тела и быстрейшему достижению контроля АД, чем прием Комбисарта (10+160). Эти различия были обусловлены наличием в Комбисарте Н ГХТ. Ни один пациент не имел побочных эффектов от приема Комбисарта и Комбисарта Н. Уровень глюкозы, мочевой кислоты, липидов в крови не повышался, что свидетельствовало об отсутствии негативных влияний 12,5 мг ГХТ в составе Комбисарта Н на различные виды метаболизма. Результаты исследования подтвердили данные о высокой эффективности и благоприятном профиле безопасности обоих АГП. При анализе результатов исследования группа больных, получавших тройную комбинацию АГП, была разделена на 2 подгруппы в зависимости от эффективности проведенного лечения (подгруппа 1 – пациенты с меньшей динамикой). Статистически значимые различия динамики показателей в подгруппах представлены в таблице 3.
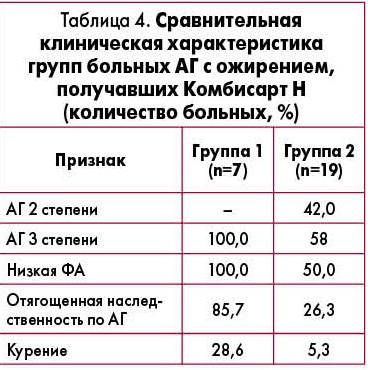
 У пациентов группы 1 положительная динамика ЭЗВД, САУ, СКФ и содержания в крови инсулина оказалась статистически значимо меньшей, чем у пациентов группы 2. Имелись различия и в клинической характеристике групп (таблица 4).
У пациентов группы 1 положительная динамика ЭЗВД, САУ, СКФ и содержания в крови инсулина оказалась статистически значимо меньшей, чем у пациентов группы 2. Имелись различия и в клинической характеристике групп (таблица 4).
Группа пациентов с менее выраженной позитивной динамикой параметров функционального состояния эндотелия (ЭЗВД, САУ), СКФ почек и уровня инсулина в крови характеризовалась максимальным исходным уровнем АД (больные с АГ 3 степени) и низкой ФА у 100% пациентов, отягощенной по АГ наследственностью у 3/4 больных и в 5,4 раза большим распространением фактора курения. Таким образом, уровень АД, низкая ФА, отягощенная по АГ наследственность и курение ассоциировались не только с необходимостью назначения тройной комбинации АГП (Комбисарта Н), но и с менее выраженной эффективностью лечения.
Выводы
1. Стартовая терапия Комбисартом (5+160) рекомендуется больным АГ 2 степени (АД ≥160/100, но ≤180/110 мм рт. ст.) с ожирением I и II степени (ИМТ ≥30 кг/м2, но ≤39,9 кг/м2):
 при недостаточном антигипертензивном эффекте через 7 дней рекомендован переход на прием Комбисарта (10+160);
при недостаточном антигипертензивном эффекте через 7 дней рекомендован переход на прием Комбисарта (10+160);- при недостаточном антигипертензивном эффекте через 7 дней рекомендован переход на прием Комбисарта Н (10+160+12,5).
2. Стартовая терапия Комбисартом (10+160) рекомендуется больным АГ 3 степени (АД ≥180/110 мм рт. ст.) с ожирением I и II степени (ИМТ ≥30 кг/м2, но ≤39,9 кг/м2):
- при недостаточном антигипертензивном эффекте через 7 дней рекомендован переход на прием Комбисарта Н (10+160+12,5).
3. Стартовая терапия Комбисартом Н (10+160+12,5) рекомендуется:
- больным АГ 2 степени (АД ≥160/100, но ≤180/110 мм рт. ст.) с ожирением II степени (ИМТ ≥ 35 кг/м2, но ≤39,9 кг/м2) при наличии сочетания следующих признаков: длительность анамнеза АГ более 7 лет, суточный профиль АД – night-peaker, ИМТ ≥35 кг/м2;
- всем пациентам с АГ 3 степени (АД ≥180/110 мм рт. ст.) и ожирением I и II степени (ИМТ ≥ 0 кг/м2, но ≤39,9 кг/м2).
 4. Антигипертензивная терапия Комбисартом и Комбисартом Н способствует достижению контроля АД больными АГ 2 и 3 степени с ожирением I и II степени на 3-й и 6-й неделе терапии соответственно, при этом количество больных с физиологическим типом СП АД увеличивается в 3 раза, а с патологическими типами СП АД уменьшается в 1,5 раза.
4. Антигипертензивная терапия Комбисартом и Комбисартом Н способствует достижению контроля АД больными АГ 2 и 3 степени с ожирением I и II степени на 3-й и 6-й неделе терапии соответственно, при этом количество больных с физиологическим типом СП АД увеличивается в 3 раза, а с патологическими типами СП АД уменьшается в 1,5 раза.
5. Комбисарт и Комбисарт Н оказывают сопоставимые по величине позитивные эффекты на структурно-функциональное состояние сердца, сосудов, почек, уровни липидов и нейрогормонов в крови и характеризуются благоприятным профилем безопасности.
6. У больных АГ 2 и 3 степени (АД ≥160/110 мм рт. ст.) с ожирением I и II степени уровень АД, низкая ФА, отягощенная по АГ наследственность и курение ассоциируются с необходимостью назначения тройной комбинации АГП (Комбисарта Н) и с менее выраженной эффективностью лечения.
Таким образом, пациенты с АГ и сопутствующим ожирением могут достичь жесткого контроля АД и, следовательно, снижения риска кардиоваскулярных осложнений. Средствами их реализации являются модификация образа жизни и использование рациональных фиксированных комбинаций, к числу которых относят Комбисарт и Комбисарт Н.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 10 (407), травень 2017 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....