Ацетилсаліцилова кислота в профілактиці інсульту
Ішемічні інсульти і транзиторні ішемічні атаки (ТІА) здебільшого пов’язані з частковою або повною тромботичною оклюзією артерій головного мозку. Антитромбоцитарна терапія є патогенетичним методом профілактики і лікування некардіоемболічних цереброваскулярних подій. Пригнічуючи активацію тромбоцитів, вона затримує подальше зростання вже утворених тромбів і запобігає формуванню нових, тим самим усуваючи найбільш небезпечні механізми гострої церебральної ішемії. Найчастіше застосовуваним антитромбоцитарним препаратом для первинної і вторинної профілактики інсульту і ТІА залишається ацетилсаліцилова кислота (АСК) у низьких дозах. У цьому огляді підсумовано сучасні рекомендації з призначення АСК для попередження некардіоемболічного інсульту з урахуванням міжнародних настанов і результатів клінічних досліджень.
Первинна профілактика
Клінічні дослідження
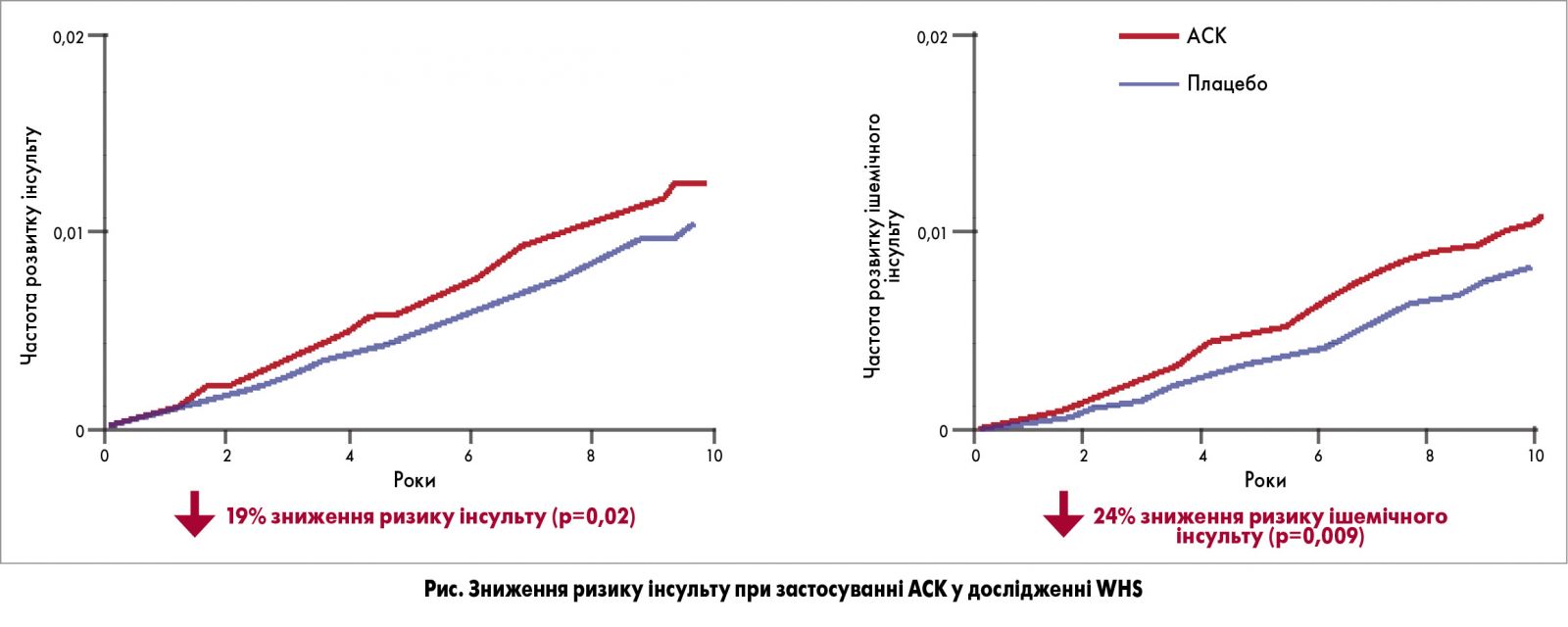
Women’s Health Study (WHS) – найбільше проспективне дослідження, в якому були продемонстровані переваги АСК у первинній профілактиці інсульту. В дослідженні взяли участь 39 876 початково здорових жінок віком ≥45 років, яких рандомізували для прийому АСК 100 мг через день або плацебо і потім упродовж 10 років спостерігали щодо розвитку великих кардіоваскулярних подій. АСК не впливала на ризик нефатального інфаркту міокарда (ІМ), проте знижувала ризик першого нефатального інсульту на 19% (р=0,02) та ризику ішемічного інсульту на 24% (р=0,009) (рис.). Раніше в рандомізованому плацебо-контрольованому дослідженні Physicians’ Health Study (PHS) за участю здорових чоловіків-лікарів (п=22 071) віком 40-84 роки прийом АСК 325 мг через день після приблизно 5 років значно знижував ризик ІМ (на 44%; р<0,00001), проте не змінював ризик інсульту. Після оприлюднення результатів дослідження WHS виникла теорія стосовно того, що АСК по-різному діє на чоловіків і жінок щодо зниження ризику ІМ й інсульту. Проте у великих переконливих дослідженнях із вторинної профілактики результати застосування низьких доз АСК не мали гендерних відмінностей.
У 2009 р. дослідницька група Antithrombotic Trialists’ Collaboration (ATC) здійснила метааналіз 6 великих досліджень АСК із первинної профілактики. За його результатами, достовірний вплив АСК на зниження ризику ішемічного інсульту було виявлено в жінок (відносний ризик – ВР – 0,75; ДІ 0,60-0,94), у той час як у чоловіків спостерігалося статистично значиме зниження ризику коронарних подій (ВР – 0,77; ДІ 0,67-0,89).
A. A. Bavry і співавт. (2017) проаналізували пацієнтів зі стабільним атеросклерозом, включених до реєстру REACH. У групі пацієнтів з ішемічною подією в анамнезі (n=21 724) прийом АСК у середньому протягом 41 міс асоціювався зі зниженням ризику кардіоваскулярної смерті, ІМ або інсульту (ВР 0,81; р=0,06), тоді як у групі без попередніх ішемічних подій (n=11 872) після 36 міс прийому АСК цей ризик не знижувався (ВР 1,03; р=0,86).
Що вважати первинною профілактикою?
Первинну кардіоваскулярну профілактику можна визначити як фармакологічну і/або нефармакологічну профілактику атеротромбозу (попередження великих кардіоваскулярних подій) у пацієнтів без таких подій в анамнезі і без відповідних клінічних симптомів. У дослідження з первинної профілактики включали пацієнтів, які не мали в анамнезі ІМ, інсульту (зокрема малого інсульту, або ТІА), симптомної хвороби коронарних артерій і хвороби периферичних артерій. Головними кінцевими точками, які оцінювалися в цих випробуваннях, були ІМ, інсульт і кардіоваскулярна смерть.
Вищенаведене визначення також свідчить, що популяції в цих дослідженнях складались переважно із на перший погляд здорових осіб, не обов’язково обстежених на наявність чи відсутність факторів ризику, біомаркерів або ознак ураження органів-мішеней.
Через це концепція первинної профілактики є доволі слабкою і потребує перегляду. Перехід від первинної до вторинної профілактики не можна відзначити якимось певним моментом; натомість він являє собою континуум.
У багатьох роботах, постульованих як дослідження з первинної профілактики, критеріями включення були фактори кардіоваскулярного ризику, такі як артеріальна гіпертензія, цукровий діабет, безсимптомна хвороба периферичних судин тощо. Це створює велику гетерогенність між випробуваннями та їх популяціями, що зменшує цінність результатів систематичних оглядів і метааналізів.
Отже, традиційне визначення терміну «первинна профілактика» можна вважати застарілим і, можливо, слід замінити на «профілактику в пацієнтів з визначеним рівнем глобального кардіоваскулярного ризику» (Coccheri S., 2017). Утім рівень ризику потребує більш точної і персоналізованої оцінки шляхом ретельного обстеження пацієнтів з пошуком вірогідних нових факторів ризику й ознак субклінічного ураження органів-мішеней.
Робоча група з тромбозу ESC з метою пошуку порогового рівня ризику проаналізувала 9 досліджень з первинної профілактики (Halvorseen S. et al., 2014). Кількість попереджених тромботичних подій співставили з кількістю епізодів великої кровотечі. Результати показали, що відчутна користь від призначення низьких доз АСК з’являється починаючи з рівня ризику 2 кардіоваскулярні події на 100 пацієнтів на рік (відповідає 7-10% 10-річного ризику фатальних серцево-судинних подій за шкалою SCORE). А перевагу профілактичного прийому АСК для первинної профілактики за співвідношенням ішемічного/геморагічного ризиків мають пацієнти з дуже високим ризиком (10% і вище за шкалою SCORE).
На сьогодні стандартом стратифікації ризику інсульту є Фрамінгемська функція ризику інсульту (FSRF), яка потребує вимірювання АТ, оцінки рівня глюкози венозної крові та ЕКГ для визначення фібриляції передсердь (ФП) чи іншої патології серця. G. Howard і співавт. (2017) розробили Функцію ризику інсульту для самостійної оцінки (SRSRF), яка є опитувальником із 13 запитань. У дослідженні, спланованому з метою валідації цього інструменту, SRSRF порівняно з FSRF значно ефективніше ідентифікував пацієнтів з високим ризиком інсульту (р=0,0038). У пацієнтів з неревматичною ФП для оцінки ризику інсульту і ТІА застосовуються добре відомі шкали CHADS2 і CHADS2-VASc. Нещодавно Z. Yuan і співавт. (2017) встановили, що ці шкали майже з такою самою предиктивною точністю можна застосовувати і в пацієнтів без ФП.
Рекомендації
Настанова Європейської асоціації кардіології (ESC, 2016) не рекомендує призначати антитромбоцитарну терапію (зокрема АСК) пацієнтам без діагностованих кардіоваскулярних захворювань через підвищений ризик кровотеч.
Оновлена американська настанова USPSTF (2016) рекомендує призначати АСК у низьких дозах з метою первинної профілактики кардіоваскулярних хвороб (зокрема інсульту) і колоректального раку (КРР) дорослим віком 50-59 років з 10-річним кардіоваскулярним ризиком ≥10% і без підвищеного ризику кровотечі, які мають очікувану тривалість життя принаймні 10 років і готові приймати АСК щоденно протягом щонайменше 10 років. У дорослих віком 60-69 років з 10-річним кардіоваскулярним ризиком ≥10% рішення про призначення АСК для первинної профілактики цих захворювання слід приймати в індивідуальному порядку. У дорослих без серцево-судинних захворювань віком молодше 50 або старше 69 років наявні докази є обмеженими, що не дозволяє оцінити баланс користі і ризику первинної профілактики.
Вторинна профілактика
АСК була першим препаратом, що продемонстрував значну користь у запобіганні повторному інсульту. У плацебо-контрольованих дослідженнях у пацієнтів з інсультом або ТІА в анамнезі (UK-TIA, SALT, Dutch TIA Trial, CAST) прийом АСК у низьких дозах знижував відносний ризик подальших цереброваскулярних подій на 14-18%.
Метааналіз, виконаний 2009 року дослідницькою групою АТС (16 досліджень, 43 000 пацієнто-років спостереження), показав, що в пацієнтів з інсультом або ТІА в анамнезі прийом АСК знижує загальний ризик інсульту приблизно на 20% (2,08 vs 2,54% на рік; р=0,002).
За даними досліджень IST і CAST, початок лікування АСК у гострій фазі ішемічного інсульту (у перші 48 год) попереджує 4 повторних інсульти і 5 випадків смерті на кожну 1000 пацієнтів (Chen Z. M. et al, 2000). Метааналіз 12 досліджень застосування АСК у вторинній профілактиці інсульту підтвердив зниження ризику в перші 6 тиж на 58% (Rothwell P. M. et al., 2016).
Рекомендації
В усіх сучасних настановах, зокрема Американської колегії торакальних лікарів (АССР, 2012), Американської асоціації серця і Американської асоціації інсульту (АНА/ASA, 2014) та Уніфікованому клінічному протоколі «Ішемічний інсульт» (наказ МОЗ № 602 від 03.08.2012) і Європейської організації інсульту (2011), усім пацієнтам, які перенесли некардіоемболічний інсульт або ТІА, для запобігання майбутнім цереброваскулярним подіям рекомендується призначати антитромбоцитарну терапію, при цьому найбільш доцільним вибором з точки зору «вартість/ефективність» є монотерапія АСК. Навантажувальна доза АСК зазвичай становить 160-325 мг з переведенням на підтримувальну дозу 75-100 мг 1 р/добу.
На підставі результатів досліджень MATCH і CHARISMA комбінована терапія АСК і клопідогрелем для тривалої вторинної профілактики інсульту/ТІА не рекомендується, оскільки за ефективністю вона не перевершує монотерапію тим або іншим препаратом і призводить до підвищення ризику кровотеч.
Вибір препарату АСК для довготривалої профілактики інсульту
Для зменшення ризику гастроінтестинальних кровотеч при прийомі АСК для лікування ревматичних захворювань (високі щоденні дози) в 50-х роках минулого сторіччя були розроблені форми препарату в оболонці, що розчиняються в кишечнику. А наприкінці 80-х цю форму почали використовувати і в низькодозових препаратах АСК (McLeod L.J., 1988). Слід наголосити, що кишковорозчинна форма насправді не підвищує безпеку АСК (оскільки гастроінтестинальні кровотечі і ерозії є системними побічними ефектами інгібування ЦОГ-1) і натомість можуть зменшувати антитромбоцитарний ефект АСК (т. зв. аспіринорезистентність). Так, у дослідженні T. Grosser і співавт. (2013) за участю здорових добровольців порівнювали 2 лікарські форми АСК 325 мг: звичайної (з негайним вивільненням діючої речовини) і з кишковорозчинним покриттям. Після прийому звичайної форми жодного випадку аспіринорезистентності не спостерігалося, тоді як у пацієнтів, які отримали препарат з кишковорозчинним покриттям, частота аспіринорезистентності становила 49% через 4 год і 17% через 8 год. У дослідженні D. L. Bhatt і співавт. (2017) у пацієнтів з діабетом частота відсутності відповіді (адекватного інгібування тромбоксану В2) для кишковорозчинної форми АСК 325 мг становила 52,8% порівняно з 15,8% для звичайної форми АСК.
Таким чином, для довгострокової профілактики інсульту доцільно застосовувати препарати з негайним вивільненням діючої речовини (без кишковорозчинного покриття), що містять 75-100 мг АСК.
Призначаючи АСК для профілактики некардіоемболічного інсульту, для підвищення комплаєнсу необхідно інформувати пацієнтів, що довготривалий прийом низьких доз АСК також зменшує ризик ІМ і деяких злоякісних новоутворень. Крім тривалої антитромбоцитарної терапії, надважливим є вплив на провідні фактори ризику інсульту, які можна модифікувати, – передусім низьку фізичну активність, артеріальну гіпертензію, діабет, ожиріння, куріння і зловживання алкоголем.
Підготував Олександр Гладкий
Довідка ЗУ
Міжнародні та національні кардіологічні товариства рекомендують застосовувати АСК у дозі від 75 мг як для первинної профілактики тромбозів і ССЗ (наприклад, гострого коронарного синдрому) в пацієнтів із факторами серцево-судинного ризику (вік, стать, артеріальна гіпертензія, ЦД, гіперхолестеринемія, ожиріння, сімейний анамнез ССЗ), так і для вторинної профілактики з метою зниження частоти тромботичних ускладнень у пацієнтів з гострою та хронічною формами ІХС, захворюваннями периферичних артерій та порушеннями мозкового кровообігу в анамнезі. Для досягнення максимального антитромбоцитарного ефекту при призначенні АСК у низьких дозах слід надавати перевагу препарату без КРО, що забезпечує початок всмоктування діючої речовини в шлунку.
Призначаючи тривалу терапію для профілактики серцево-судинних катастроф, лікар має бути впевнений у якості препаратів.
В Україні представлені препарати АСК європейського виробництва компанії Takeda GmbH (Німеччина) – Кардіомагніл (таблетки, вкриті плівковою оболонкою; одна таблетка містить 75 мг АСК) і Кардіомагніл Форте (таблетки, вкриті плівковою оболонкою; одна таблетка містить 150 мг АСК).
Стаття друкується за сприяння
ТОВ «Такеда Україна».
UA/CVM/1117/0102
Медична газета «Здоров’я України 21 сторіччя» № 21 (418), листопад 2017 р.
СТАТТІ ЗА ТЕМОЮ
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...