Выбор антибактериальной терапии при инфекционном обострении ХОЗЛ тяжелого течения
По материалам научно-практического семинара «Рациональное использование антибиотиков в современном мире», 29 сентября, Киев – Харьков – Винница – Полтава
В международных клинических рекомендациях, посвященных ведению пациентов с хроническим обструктивным заболеванием легких (ХОЗЛ), особое внимание уделяется лечению обострений, частое развитие которых у больных ХОЗЛ приводит к более низкому качеству жизни и, вероятно, к более быстрому прогрессированию патологии.
 О том, как правильно выбрать антибиотик для лечения инфекционного обострения ХОЗЛ, рассказала доцент кафедры фтизиатрии и пульмонологии Национальной медицинской академии последипломного образования им. П. Л. Шупика (г. Киев), кандидат медицинских наук Людмила Владимировна Юдина.
О том, как правильно выбрать антибиотик для лечения инфекционного обострения ХОЗЛ, рассказала доцент кафедры фтизиатрии и пульмонологии Национальной медицинской академии последипломного образования им. П. Л. Шупика (г. Киев), кандидат медицинских наук Людмила Владимировна Юдина.
– В Украине оказание медицинской помощи пациентам с ХОЗЛ регламентировано приказом Министерства здравоохранения от 27.06.2013 № 555 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при хронічному обструктивному захворюванні легень», которым утвержден унифицированный клинический протокол оказания первичной, вторичной и третичной медицинской помощи пациентам с ХОЗЛ. Этот документ представляет практическую ценность для врача, а соблюдение его положений обеспечивает достижение оптимального клинического исхода и минимизацию вероятности нежелательных явлений. В конечном итоге в масштабе общества это способствует уменьшению распространенности антибиотикорезистентности и снижению стоимости лечения.
По каким клиническим признакам врач может установить наличие инфекционного обострения ХОЗЛ у пациента? Эти симптомы условно разделены на основные и дополнительные. К основным относятся усиление одышки, увеличение объема мокроты, появление гнойной мокроты, к дополнительным – лихорадка, усиление кашля и хрипов в легких, увеличение частоты дыхания и/или сердечных сокращений на 20% по сравнению с таковой в стабильном состоянии. Согласно классификации N. R. Anthonisen обострение ХОЗЛ І типа устанавливают при наличии 3 основных симптомов, ІІ типа – 2, ІІІ типа –в случае обнаружения 1 основного симптома.
Зеленоватая (гнойная) мокрота и увеличение ее количества у больных ХОЗЛ в противоположность светлой (слизистой) мокроте считаются одним из надежных и наиболее простых признаков инфекционного воспаления, которое и является показанием к назначению антибактериальных препаратов. У амбулаторных больных с ХОЗЛ имеется тесная корреляция между гнойностью мокроты и наличием в ней микроорганизмов. Поэтому в клинической практике гнойный характер мокроты остается основным клиническим маркером инфекционного обострения ХОЗЛ.
Антибиотикотерапия обострения ХОЗЛ предполагает назначение оптимального препарата в адекватной дозировке и эрадикацию бактерий.
Чтобы правильно подобрать антибактериальный препарат, врачу необходимо знать спектр основных бактериальных возбудителей обострений ХОЗЛ. В 20% случаев последние вызваны неинфекционными причинами (факторы окружающей среды, низкий комплайенс и др.), в 80% – инфекционными агентами (бактериями (40-50%), включая так называемые атипичные возбудители (5-10%), а также вирусами (30-40%). Наиболее часто инфекционные обострения ХОЗЛ провоцируют представители семейства Enterobacteriaceae и Pseudomonas aeruginosa (42,8-63,5%), реже – Haemophilus influenzae (22,0-52,0%), Streptococcus pneumoniae (15,5-20,4%), Moraxella catarrhalis (8,3-12,6%), Mycoplasma pneumoniae (6-9%), Chlamydophila pneumoniae (5-7%).
Принимая во внимание спектр возможных патогенов, для лечения инфекционного обострения ХОЗЛ рекомендованы такие антибактериальные препараты:
- β-лактамы (амоксициллин/клавуланат, цефалоспорины ІІ-ІІІ поколения);
- макролиды (азитромицин, кларитромицин);
- фторхинолоны (ципрофлоксацин, левофлоксацин, моксифлоксацин).
В соответствии с современными рекомендациями пациентам с легким течением заболевания без факторов риска синегнойной инфекции показаны амоксициллин, амоксициллин/клавуланат, современные макролиды.
Для лечения пациентов со среднетяжелым течением и факторами риска синегнойной инфекции, а также тяжелым обострением показаны защищенные β-лактамы, респираторные фторхинолоны.
Чтобы оценить риск колонизации Р. aeruginosa у пациента с ХОЗЛ, используют такие критерии:
- недавняя госпитализация;
- частый (более 4 раз в год) прием антибиотиков или антибиотикотерапия в предыдущие 3 мес;
- тяжелое течение ХОЗЛ (объем форсированного выдоха за первую секунду – ОФВ1 – менее 30% от должного);
- прием пероральных стероидов (более 10 мг преднизолона ежедневно в течение последних 2 нед).
Наличие 2 и более факторов из перечисленных выше говорит о риске колонизации Р. aeruginosa.
Для лечения синегнойной инфекции применяют:
- β-лактамы с антисинегнойной активностью: меропенем, имипенем, цефалоспорины III (цефоперазон/сульбактам и цефтазидим) и IV поколения (цефепим);
- фторхинолоны (ципрофлоксацин, левофлоксацин, моксифлоксацин; наибольшей антисинегнойной активностью среди фторхинолонов обладает ципрофлоксацин);
- аминогликозиды (амикацин).
Фторхинолоны проявляют высокую активность в отношении грамотрицательных возбудителей, умеренную – по отношению к грамположительным и атипичным возбудителям. Эти препараты отличаются благоприятной фармакокинетикой: быстро накапливаются и создают высокие концентрации в ткани легких, слизистой оболочке бронхов и мокроте, имеют высокую биодоступность (70-95%), низкую степень связывания с протеинами плазмы (10-30%), а также длительный период полувыведения (возможно назначение 1-2 раза в день).
Ципрофлоксацин проявляет наиболее выраженную антисинегнойную активность в сравнении с таковой других представителей класса и служит препаратом выбора у курильщиков и лиц, имеющих факторы риска синегнойной инфекции. Ципрофлоксацин в 8 раз активнее цефтазидима по воздействию на P. aeruginosa, высокоэффективен в отношении золотистого стафилококка. При этом у ципрофлоксацина отсутствует перекрестная устойчивость с β-лактамами и аминогликозидами.
Ципрофлоксацин используется в терапии инфекций, вызванных P. aeruginosa.
Цифран ОD – таблетированная форма ципрофлоксацина пролонгированного действия, представленная на отечественном рынке компанией «Сан Фарма», импортер ООО «Ранбакси Фармасьютикалс Украина». При производстве препарата используется инновационная технология FED (Float Erode Diffusion Technology), обеспечивающая длительное нахождение таблетки в желудке. Благодаря полимерной матрице высвобождение действующего вещества из таблетки происходит постепенно, послойно, а специальные наполнители, взаимодействуя с кислым желудочным соком, вызывают всплытие таблетки на его поверхности, что препятствует ее эвакуации до полного растворения.
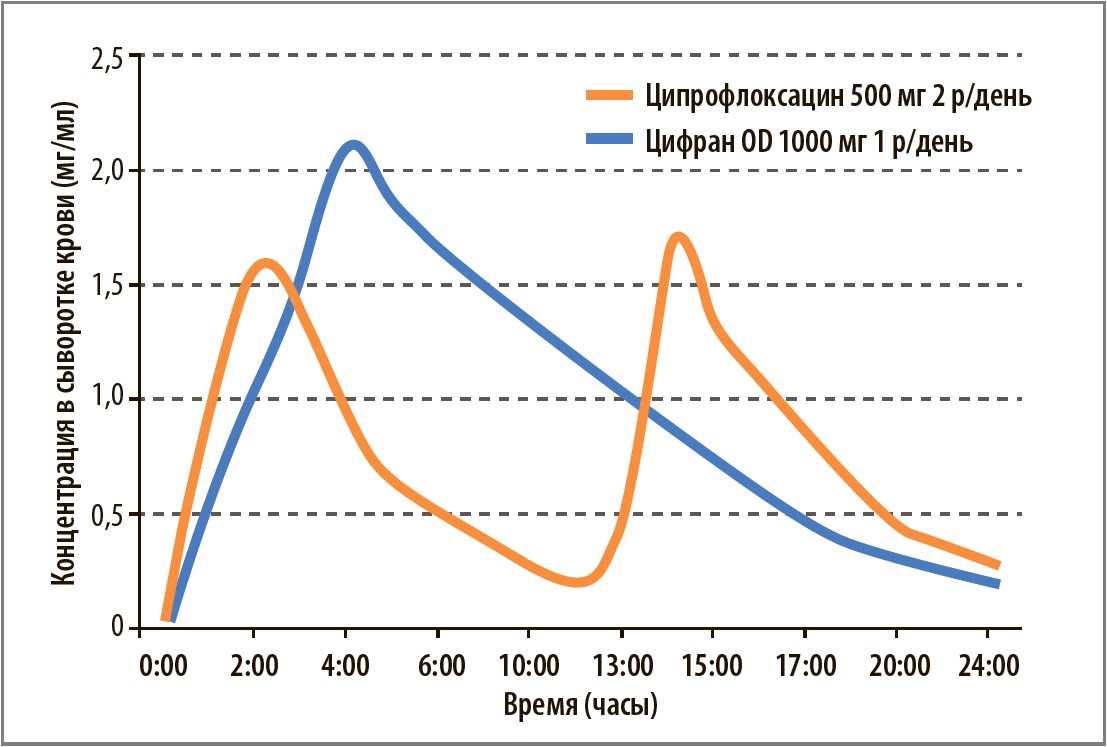
Всасывание ципрофлоксацина происходит преимущественно в двенадцатиперстной кишке. Обычный таблетированный ципрофлоксацин обладает биодоступностью на уровне 60%. Технология FED, используемая в препарате Цифран ОD, увеличивает количество всасываемого действующего вещества на 20% (рис. 1). В результате создаются более высокие терапевтические концентрации в сыворотке крови и тканях. Это имеет ключевое значение, поскольку клиническая эффективность фторхинолонов напрямую зависит от концентрации препарата.
Рис. 1. Сравнительная фармакокинетика разных форм ципрофлоксацина
Более высокие тканевые концентрации ципрофлоксацина при использовании Цифрана ОD способствуют более быстрой и полной эрадикации бактериальных возбудителей, повышению клинической эффективности антибиотикотерапии и уменьшению риска рецидивов. В отличие от стандартной таблетированной формы ципрофлоксацина Цифран ОD обеспечивает равномерное высвобождение активного вещества.
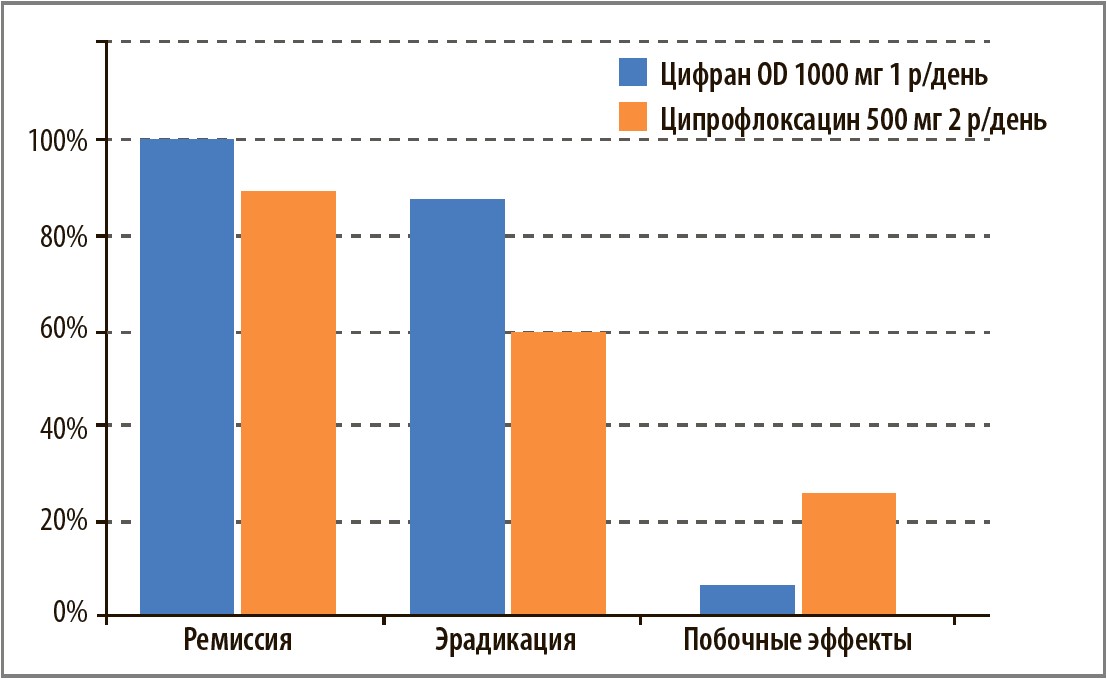
Как известно, эффективность эрадикации этиологически значимых микроорганизмов определяет продолжительность ремиссии и сроки до наступления рецидива. Это означает, что назначение адекватного антибиотика – это не только способ купирования текущего, но и профилактика последующих обострений ХОЗЛ. Ципрофлоксацин характеризуется высокой степенью не только клинической, но и бактериологической эффективности. В исследовании R. J. Amold и соавт. (1993), G. L. Drusano и соавт. (1996) также было показано, что Цифран ОD при обострении хронического бронхита у курильщиков сопровождался выздоровлением или улучшениемв 96% случаев, обеспечивал эрадикацию возбудителя у 100% пациентов. Высокая бактериологическая эффективность Цифрана ОD была отмечена и отечественными исследователями (рис. 2).
Рис. 2. Сравнительная эффективность и переносимость пероральных лекарственных форм ципрофлоксацина при обострении ХОЗЛ (Дзюблик О.Я. и соавт., 2004; Аджимурадоса Д.К. и соавт., 2006)
Цифран ОD, как правило, хорошо переносится пациентами и редко вызывает нежелательные явления. Так, частота антибиотикассоциированной диареи при приеме фторхинолонов составляет 1-2%, тогда как на фоне использования макролидов – 2-5%, цефалоспоринов – 2-5%, аминопенициллинов – 10-25%.
Таким образом, при инфекционном обострении ХОЗЛ применяют 3 группы антибактериальных препаратов: β-лактамы, макролиды, фторхинолоны. При легком обострении ХОЗЛ без факторов риска синегнойной инфекции препаратами выбора служат β-лактамы, альтернативные средства – макролиды. При обострении средней степени тяжести оптимальны β-лактамы, альтернатива – фторхинолоны. При тяжелом обострении ХОЗЛ с факторами риска синегнойной инфекции может использоваться ципрофлоксацин (Цифран).
Пролонгированная форма ципрофлоксацина (Цифран ОD) обеспечивает лучшие показатели выздоровления и эрадикации возбудителя, характеризуется минимальным риском побочных эффектов со стороны желудочно-кишечного тракта и удобством приема.
Подготовила Мария Маковецкая
Медична газета «Здоров’я України 21 сторіччя» № 23 (420), грудень 2017 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....
Хворі на хронічний фарингіт (ХФ) і хронічний тонзиліт (ХТ) складають вагому частку пацієнтів у щоденній практиці оториноларингологів та лікарів сімейної медицини в усьому світі. Симптоми ХФ і ХТ досить суттєво впливають на якість життя хворих (дискомфорт, відчуття стороннього тіла в глотці, сухий кашель від подразнення в горлі, неприємний запах із рота), змушують пацієнтів звертатися до спеціалістів у галузі патології верхніх дихальних шляхів, гастроентерологів, психотерапевтів, психологів....
Пацієнти з риносинуситами (РС) складають ≈30% усіх хворих оториноларингологічного профілю, причому їхня кількість продовжує зростати через тенденцію до ослаблення місцевого та системного імунітету популяції світу, збільшення кількості випадків алергічних реакцій та наростання резистентності мікроорганізмів. Основними клінічними ознаками РС є утруднене носове дихання, виділення з носа та головний біль, які значно знижують якість життя пацієнтів. Окрім того, РС може спричиняти орбітальні та внутрішньочерепні ускладнення, погіршувати функцію нижніх відділів дихальної системи та несприятливо впливати на стан серцево-судинної системи....