В поиске идеального антифибротического препарата: как сказать «нет» фиброзу печени?
 Проблема хронических поражений печени считается одной из основных и самых сложных в гастроэнтерологии. Неалкогольная жировая болезнь печени (НАЖБП), хронические вирусные гепатиты (ХВГ), алкогольная болезнь печени (АБП) являются наиболее распространенными заболеваниями, провоцирующими развитие фиброза, цирроза печени (ЦП) и гепатоцеллюлярной карциномы (ГЦК).
Проблема хронических поражений печени считается одной из основных и самых сложных в гастроэнтерологии. Неалкогольная жировая болезнь печени (НАЖБП), хронические вирусные гепатиты (ХВГ), алкогольная болезнь печени (АБП) являются наиболее распространенными заболеваниями, провоцирующими развитие фиброза, цирроза печени (ЦП) и гепатоцеллюлярной карциномы (ГЦК).
Согласно последним статистическим данным, около 0,1% жителей Европейского региона страдают ЦП, т. е. ежегодно диагностируется 14-26 новых случаев ЦП на 100 тыс. населения, а в течение года от этой патологии погибает 170 тыс. человек (Altamirano-Barrera А. et al., 2017). Ранее считалось, что фиброз печени сопровождается необратимым изменением структуры органа, но на протяжении последних нескольких лет накоплены убедительные данные доказательной медицины, подтверждающие обратимость процесса. К сожалению, в настоящее время речь не идет об обратном развитии прогрессирующего фиброза, а рассматривается возможность достижения положительной динамики в уменьшении стадии патологического процесса и инволюции начальных изменений при фиброзе печени. Выбор современных антифибротических препаратов невелик: только немногие лекарственные средства подтвердили свои антифибротические свойства в ходе рандомизированных контролированных исследований. Считается, что идеальный антифибротический препарат должен избирательно блокировать активность основного источника образования избыточного экстрацеллюлярного матрикса (ЭЦМ) – звездчатых клеток печени. В данном обзоре рассматриваются преимущества и недостатки существующих антифибротических лекарственных средств.
Немного патофизиологии
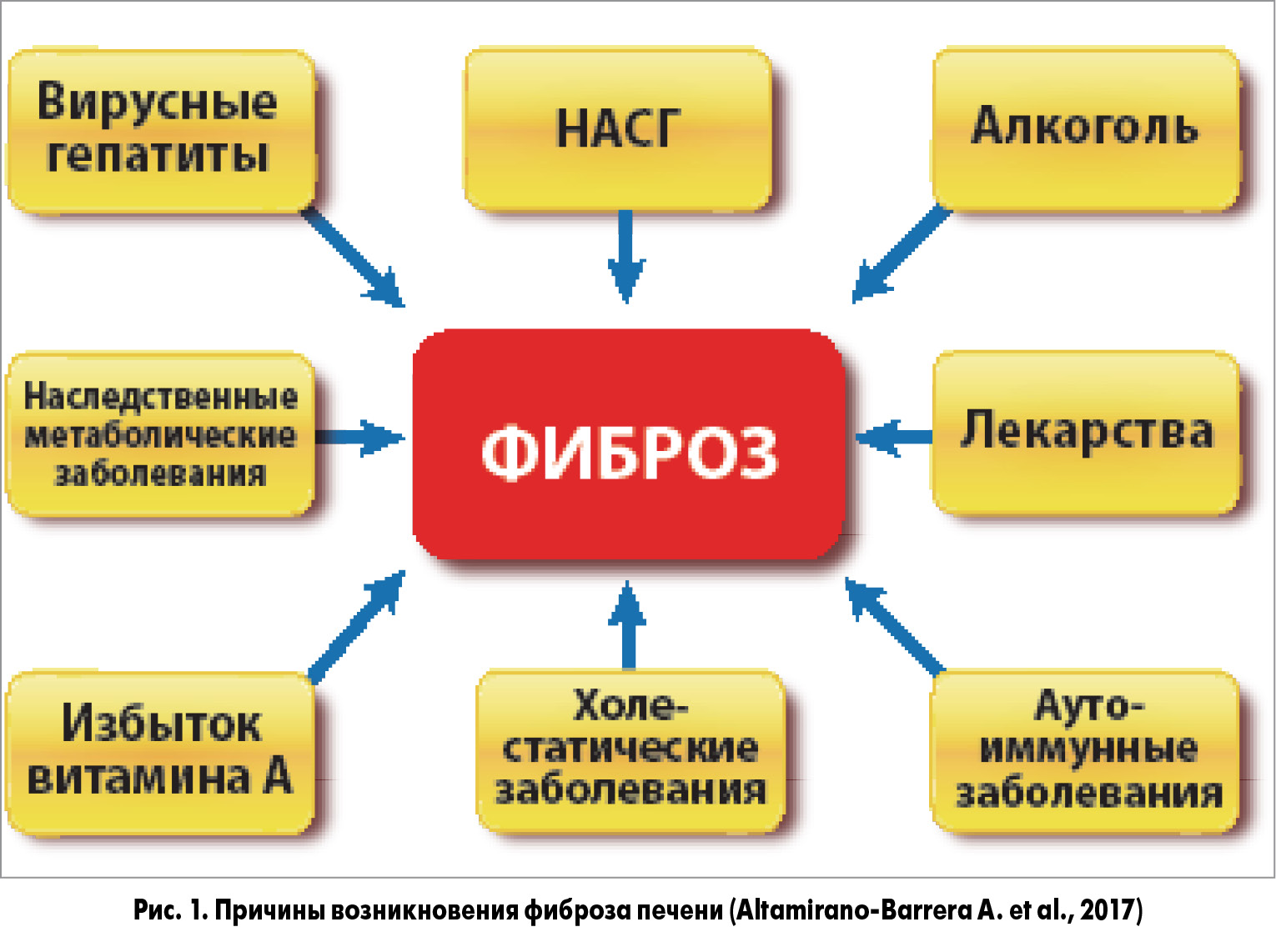 В большинстве случаев фиброз печени обусловлен избыточным отложением коллагена I и II типа в ЭЦМ и формированием сопутствующего хронического воспалительного процесса. Такие изменения в печени развиваются под воздействием алкоголя, на фоне НАЖБП, ХВГ, аутоиммунных гепатитов (АИГ), системных заболеваний (рис. 1).
В большинстве случаев фиброз печени обусловлен избыточным отложением коллагена I и II типа в ЭЦМ и формированием сопутствующего хронического воспалительного процесса. Такие изменения в печени развиваются под воздействием алкоголя, на фоне НАЖБП, ХВГ, аутоиммунных гепатитов (АИГ), системных заболеваний (рис. 1).
Ответ гепатоцитов на воспаление играет определяющую роль в патофизиологии фиброгенеза; активное участие в этом процессе принимают провоспалительные клетки, такие как моноциты и макрофаги. Активация макрофагов обусловливает выброс цитокинов и хемокинов, стимулирующих звездчатые клетки. Основным цитокином, активируемым макрофагами и обладающим профиброгенными свойствами, является трансформирующий фактор роста β (TGF-β): под его воздействием происходит превращение звездчатых клеток в миофибробласты (основной источник продукции ЭЦМ). Блокада рецепторов TGF-β приводит к ингибированию синтеза ЭЦМ и ускорению его деградации. В работе Friedman продемонстрирована основополагающая роль TGF-β в развитии фиброза печени и его инволюции при условии блокады действия этого цитокина.
Kluwe и соавт. (2010) подчеркивают роль c-Jun N-терминальной киназы (JNK) в воспалительном повреждении печени: в экспериментальных условиях введение антагонистов указанного фермента сопровождалось уменьшением прогрессирования фиброза.
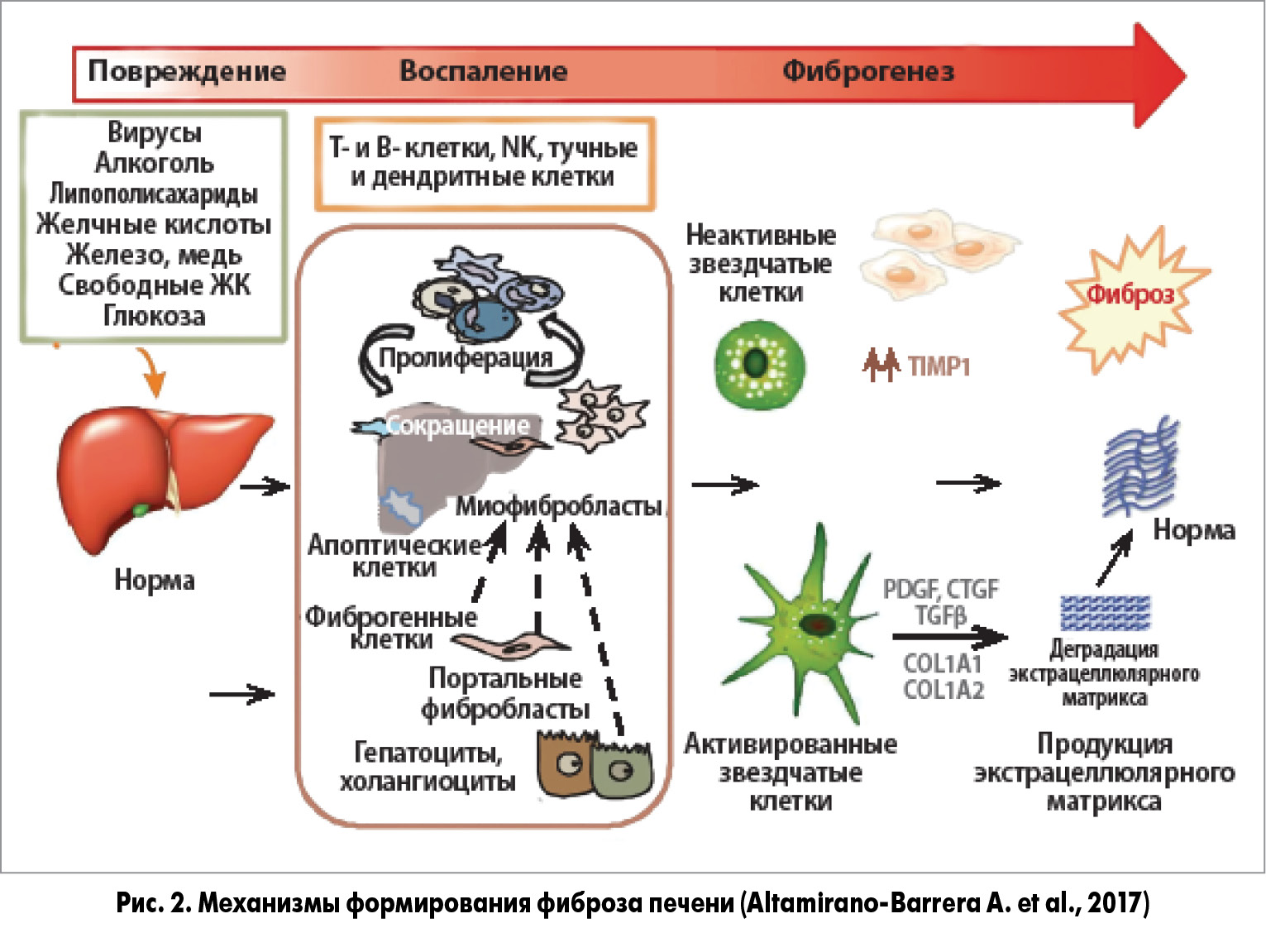 Повреждение печени может быть вызвано разнообразными факторами. Они, в свою очередь, провоцируют развитие воспаления посредством активации различных клеток; определенное влияние оказывают также оксидативный и нитрозативный стрессы, апоптоз. Ключевые в процессах фиброгенеза – звездчатые клетки. Факторы, способные активировать звездчатые клетки или влиять на их пролиферацию/функцию, а также вызывать деградацию коллагена и усиливать регенерацию печени, являются основными терапевтическими целями: NK – естественные киллеры, PDGF – тромбоцитарный фактор роста, CTGF – фактор роста соединительной ткани, COL1A1/2 – ген коллагена I типа альфа 1/2 (рис. 2).
Повреждение печени может быть вызвано разнообразными факторами. Они, в свою очередь, провоцируют развитие воспаления посредством активации различных клеток; определенное влияние оказывают также оксидативный и нитрозативный стрессы, апоптоз. Ключевые в процессах фиброгенеза – звездчатые клетки. Факторы, способные активировать звездчатые клетки или влиять на их пролиферацию/функцию, а также вызывать деградацию коллагена и усиливать регенерацию печени, являются основными терапевтическими целями: NK – естественные киллеры, PDGF – тромбоцитарный фактор роста, CTGF – фактор роста соединительной ткани, COL1A1/2 – ген коллагена I типа альфа 1/2 (рис. 2).
Изучение и понимание сложных механизмов формирования фиброза и ЦП позволили разработать эффективные терапевтические мероприятия, направленные на профилактику, предотвращение прогрессирования / обратное развитие фиброза и улучшение функции печени.
В настоящее время количество препаратов, обладающих доказанным выраженным антифибротическим действием, невелико. Поэтому лекарственные средства, способные противодействовать формированию фиброза, чрезвычайно ценятся гастроэнтерологами.
Препараты с антифибротическими свойствами
Терапию, направленную на подавление развития и сдерживание прогрессирования фиброза, подразделяют на несколько направлений, предполагающих:
- элиминацию этиологического фактора;
- подавление воспалительного процесса в печени;
- предупреждение активации звездчатых клеток;
- содействие разрушению ЭЦМ.
Считается, что идеальный антифибротический препарат должен обладать всеми вышеперечисленными свойствами.
Наиболее эффективным способом профилактики формирования фиброза является исключение воздействия повреждающих факторов, но, к сожалению, это не всегда возможно. Несмотря на успешное применение новых противовирусных препаратов прямого действия и достижение устойчивого вирусологического ответа, у многих пациентов продолжают обнаруживать гистологические признаки фиброза и ЦП. Сохраняющиеся явления ЦП означают, что риск развития осложнений, свойственных данному заболеванию (портальная гипертензия, печеночная энцефалопатия, желудочно-кишечные кровотечения, печеночная недостаточность, спонтанный бактериальный перитонит, гепаторенальный синдром, ГЦК), остается чрезвычайно высоким. В случаях, когда поражение печени имеет невирусную этиологию, полностью исключить воздействие этиологических факторов не всегда удается. Поэтому наряду с устранением основных причин, приведших к заболеванию печени, применяют препараты патогенетической направленности, препятствующие развитию и прогрессированию воспаления, оксидативного стресса и фиброгенеза.
Кортикостероиды
В лечении различных заболеваний печени используются кортикостероиды (КС). Применение лекарственных средств этой фармакологической группы позволяет улучшить гистологическую картину печени у больных АИГ. А. Czaja и соавт. (2004) сообщили об уменьшении выраженности фиброза печени на 53% у пациентов, получавших КС на протяжении 57±7 месяцев. Исследователи также отметили снижение гистологической активности заболевания при применении КС по сравнению с плацебо (61 vs 32%; р=0,02). Молекулярные механизмы, посредством которых КС оказывают антифибротическое действие при АИГ, были относительно недавно описаны А. Montano-Loza и соавт. (2016): КС ограничивают повреждение печени, уменьшают молекулярные сигналы, направленные на активацию фиброгенеза, облегчают деградацию ЭЦМ. Однако большой спектр клинически значимых побочных действий, свойственных КС, существенно ограничивает возможность применения этих медикаментов в качестве антифибротических средств.
Урсодезоксихолевая (УДХК) и хенодезоксихолевая (ХДХК) кислоты
Доказано, что УДХК обладает некоторой противофибротической активностью: ее применение при первичном билиарном циррозе (в соответствии с новой терминологией – первичный билиарный холангит, ПБХ) способствует уменьшению клинических проявлений заболевания и замедлению прогрессирования фиброза печени. В работе Corpechot и коллег (2000) установлено, что терапия УДХК ассоциируется с 5-кратным снижением скорости прогрессирования ПБХ с начальных стадий заболевания до выраженного фиброза и ЦП (7% в год при использовании УДХК vs 34% при применении плацебо; р<0,002), но не влияет на скорость регресса заболевания (3% в год на фоне приема как УДХК, так и плацебо). К сожалению, за исключением ПБХ, применение УДХК при других заболеваниях печени (НАЖБП, АБП) оказалось неэффективным и не сопровождалось значимым противофибротическим действием.
Другой механизм, вовлеченный в развитие и прогрессирование фиброза, включает воздействие на лиганды фарнезоидного Х рецептора (FXR), ядерного фактора транскрипции и важного регулятора гомеостаза желчных кислот. В некоторых экспериментальных исследованиях показано, что ХДХК играет важную роль в регуляции секреции и оттока желчных кислот, а также обладает антифибротическими свойствами. Прием ХДХК в дозе 1-10 мг/кг на протяжении 12 недель способствовал снижению экспрессии коллагена I типа, TGF-β, а также продукции металлопротеиназы у 90% мышей и ингибировал фиброгенез у 70-80% лабораторных животных. Обетихолевая кислота (полусинтетическое производное ХДХК), принимаемая в дозе 25-50 мг в течение 6 недель, увеличивала чувствительность к инсулину, способствовала снижению активности воспалительного процесса в печени и уменьшению экспрессии маркеров фиброза у больных сахарным диабетом 2 типа и НАЖБП (Mudaliar S. et al., 2013). К сожалению, в настоящее время спектр антифибротического действия обетихолевой кислоты ограничен только НАЖБП.
Оксидативный стресс и антиоксиданты
Известно, что индуцибельная синтаза оксида азота стимулирует развитие фиброза печени. Повышение активности этого фермента отмечено при АБП, ХВГ, инсулинорезистентности и ожирении. Ценикривирок, пероральный антагонист хемокиновых рецепторов CCR2/CCR5, в экспериментальных исследованиях продемонстрировал способность тормозить синтез индуцибельной синтазы оксида азота и препятствовать развитию фиброза печени и почек. В настоящее время его эффективность и безопасность изучаются в исследовании IIb фазы CENTAUR, которое проводится с участием больных неалкогольным стеатогепатитом (НАСГ) и фиброзом печени.
Антиоксидантам отводится значимое место в лечении фиброза печени: в большинстве исследований обсуждаются роль витамина Е и его влияние на фиброгенез. В работе А. Sanyal и соавт. (2010) больных НАСГ (n=247) рандомизировали для приема пиоглитазона (30 мг/сут), витамина Е (800 МЕ/сут) или плацебо на протяжении 96 недель. У больных, получавших витамин Е, наблюдались положительная динамика в течении НАСГ и снижение уровня аспартатаминотрансферазы. Исследователи отметили уменьшение признаков стеатоза печени (для витамина Е: р=0,005; для пиоглитазона: р<0,001), лобулярного воспаления (р=0,02 и 0,04 для витамина Е и пиоглитазона соответственно), но не зафиксировали статистически значимого влияния этих препаратов на выраженность фиброза (для витамина Е: р=0,24; для пиоглитазона: р=0,12).
Силимарин
Силимарин, в естественном виде содержащийся в семенах и цветках расторопши, обладает мягкими антифибротическими свойствами. Trappoliere и соавт. (2009) утверждают, что силимарин оказывает дозозависимое ингибирующее влияние на пролиферацию клеток (p<0,01), апоптоз (p<0,001) и синтез компонентов ЭЦМ (p<0,05). При этом метаанализ 14 исследований, проведенный Jacobs и коллегами (2002), не подтвердил способность силимарина нормализовать активность аминотрансфераз, уровень протромбина и альбумина, улучшать гистологическую картину печени по сравнению с плацебо.
Глицирризин
Особое место среди препаратов, обладающих антифибротическим действием, занимают глицирризин и его производные – глицирретовая кислота, глицирризат аммония. На протяжении более чем 40 лет препараты глицирризина успешно используются в Японии; с 1977 г. внутривенные инъекции этого средства стали применяться для терапии ХВГ, ЦП вирусного генеза. В отличие от рекомендаций EASL глицирризин включен в национальные руководства по профилактике осложнений ХВГ С в Японии и Китае, а также в рекомендации по профилактике ГЦК в Японии (2013).
Особенности действия
Чем же глицирризин (гликозид, получаемый из корня солодки) заслужил такое привилегированное положение? Оказывается, он обладает выраженными противовоспалительными и антиаллергическими свойствами, имеет гепатопротекторное, антифибротическое, антиоксидантное, противоапоптотическое, антиканцерогенное, противовирусное и иммунорегуляторное действие. Противовоспалительную активность этого препарата объясняют особенностями структурного строения глицирризина (сходство молекул глицирризина и кортизола), за счет чего ему удается ингибировать ключевые ферменты метаболизма КС: 11-β- и 20-β-оксистероиддегидрогеназу, 5-β-редуктазу, что приводит к замедлению превращения кортизола в его неактивную форму, а также к увеличению концентрации эндогенного кортизола в крови. Глицирризин способен ингибировать ферменты, расщепляющие КС, поэтому его противовоспалительные свойства называют еще псевдокортикостероидным эффектом.
В экспериментальных исследованиях с участием лабораторных животных доказано, что глицирризин снижает экспрессию мРНК SMAD2 и SMAD3, уменьшает отложение коллагена в печени и активность фиброгенеза (Qu Y. et al., 2015). Эти же авторы в своей более ранней работе продемонстрировали замедление активации и пролиферации звездчатых клеток, усиление их апоптоза посредством транслокации NF-κB под воздействием глицирризина (Qu Y. et al., 2012). Антифибротические свойства глицирризина подтверждены еще в целом ряде исследований, проведенных на лабораторных животных (мыши, крысы): Х. Zhao и коллеги (2013) установили, что глицирризин препятствует развитию портальной гипертензии, а Т. Moro и соавт. (2008) зафиксировали ингибирование SMAD-опосредованной транскрипции гена коллагена I типа. Необходимо отметить, что глицирризин обладает еще одной уникальной способностью – он активирует коллагеназы, вызывающие дегрануляцию уже сформированного избыточного количества коллагена в ЭЦМ, способствуя тем самым обратному развитию фиброза.
Доказана способность глицирризина ингибировать апоптоз и некроз гепатоцитов посредством супрессии фактора некроза опухоли (ФНО) и каспазы-3. Это мнение полностью разделяют В. Liang и соавт. (2015), Х. Guo и коллеги (2013): ученые подтвердили наличие у препарата антиапоптотических свойств, позволяющих ему эффективно защищать гепатоциты и препятствовать развитию фиброза.
Еще одной немаловажной особенностью действия глицирризина является его иммуномодулирующая активность: в зависимости от исходного состояния иммунной системы препарат оказывает иммуностимулирующее или иммуносупрессивное действие. С. Tu и соавт. (2012) показали, что глицирризин предупреждал развитие воспалительного процесса в печени и формирование фиброза: он ингибировал инфильтрацию паренхимы печени Т-хелперами 1 типа, Th2, Th17, а также регулировал баланс Th1/Th2 и Treg/Th17. Ученые объяснили выявленные свойства препарата воздействием на JNK, ERK и PI3K/AKT-зависимые пути.
Мягкая противовирусная активность, способность усиливать некоторые иммунные функции (продукцию интерферона (ИФН), активность NK) и модулировать реакции роста лимфоцитов путем повышения синтеза интерлейкина-2 являются дополнительными преимуществами глицирризина.
Клиническое применение
Фармакологическая композиция, используемая для парентерального лечения различных хронических заболеваний печени, содержит 0,2% глицирризина, 2% глицина, 0,1% цистеина, физиологический раствор; форма выпуска для перорального приема вместо цистеина включает другую S-содержащую аминокислоту – метионин. Раствор глицирризина, предназначенный для парентерального применения, вводят в периферическую вену на протяжении 3-5 минут при этом пациенты могут лечиться амбулаторно.
В целом ряде исследований показано достоверное снижение уровня аланинаминотрансферазы (АЛТ) у пациентов с ХВГ, НАЖБП. Однако при различных заболеваниях используются разные дозы и схемы введения препарата. Например, Т. van Rossum и соавт. (2001) выполнили двойное слепое рандомизированное плацебо-контролированное исследование, рекомендуя больным хроническим гепатитом С, которые не ответили на противовирусную терапию ИФН (n=57), принимать 80, 160, 240 мг глицирризина или плацебо. Исследуемые препараты вводили внутривенно (в/в) 3 р/нед на протяжении 4 недель. Среднее снижение уровня АЛТ в конце исследования на фоне приема глицирризина было на 26% больше, чем в группе плацебо (6%). Эффективность терапии различными дозами глицирризина оказалась сопоставимой между группами.
В другом исследовании, имевшем подобный дизайн по подбору пациентов и выполненном этой же группой ученых, сравнивалась эффективность различных схем введения препарата: глицирризин назначали в одинаковой дозе, но вводили 3 р/нед или 6 р/нед на протяжении 4 недель. Среднее снижение АЛТ по сравнению с исходными значениями составило 26% при приеме препарата 3 р/нед и 47% при введении его 6 р/нед (в обоих случаях р<0,001 по сравнению с плацебо). После окончания 4-недельного курса терапии нормативных значений АЛТ достигли 10 и 20% больных, принимавших глицирризин 3 р/нед и 6 р/нед соответственно. Основываясь на полученных данных, Т. van Rossum и коллеги рекомендуют использовать 6-кратный режим введения глицирризина для быстрейшей нормализации уровня аминотрансфераз.
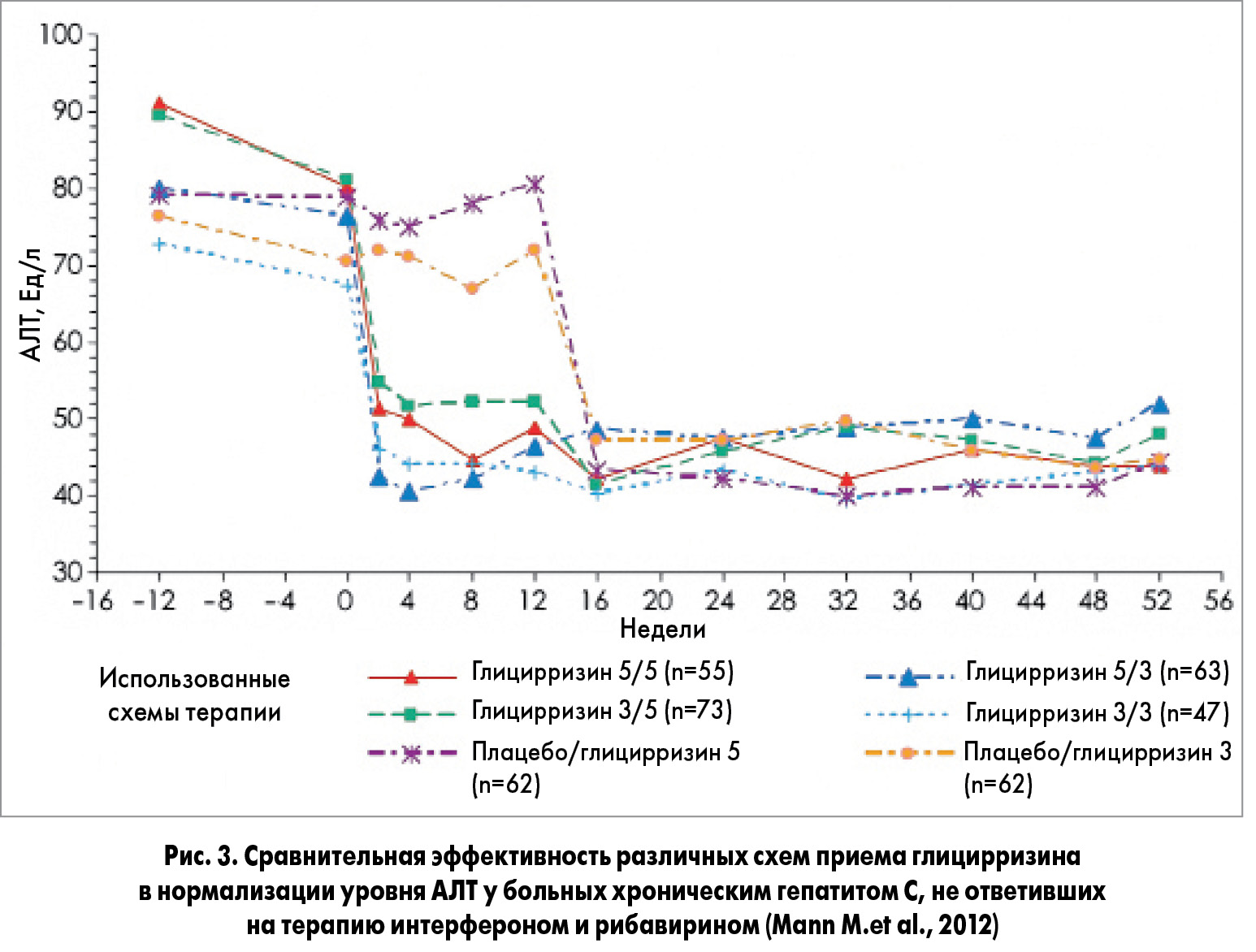 Среди ряда работ, посвященных определению оптимальной длительности лечения глицирризином, следует особо выделить исследование, проведенное под руководством М. Mann (2012). В нем приняли участие больные ХВГ С, не ответившие на противовирусную терапию ИФН и рибавирином. Дизайн этого рандомизированного двойного слепого плацебо-контролированного исследования предполагал наличие двух фаз. В I фазе (двойной слепой) пациентов рандомизировали для приема глицирризина 5 р/нед, комбинации глицирризина (3 р/нед) с плацебо (2 р/нед) или плацебо (5 р/нед) на протяжении 12 недель. Во II фазе (открытой) больных снова подвергали случайной рандомизации для 40-недельной терапии глицирризином с 5- или 3-кратным введением препарата в течение недели. Оказалось, что схема лечения, предполагавшая 5- и 3-разовое введение глицирризина, способствовала ≥50% снижению уровня АЛТ после 12 недель терапии у большего количества пациентов (28,7 и 29,0% соответственно) по сравнению с плацебо (7,0%; р<0,00001) (рис. 3).
Среди ряда работ, посвященных определению оптимальной длительности лечения глицирризином, следует особо выделить исследование, проведенное под руководством М. Mann (2012). В нем приняли участие больные ХВГ С, не ответившие на противовирусную терапию ИФН и рибавирином. Дизайн этого рандомизированного двойного слепого плацебо-контролированного исследования предполагал наличие двух фаз. В I фазе (двойной слепой) пациентов рандомизировали для приема глицирризина 5 р/нед, комбинации глицирризина (3 р/нед) с плацебо (2 р/нед) или плацебо (5 р/нед) на протяжении 12 недель. Во II фазе (открытой) больных снова подвергали случайной рандомизации для 40-недельной терапии глицирризином с 5- или 3-кратным введением препарата в течение недели. Оказалось, что схема лечения, предполагавшая 5- и 3-разовое введение глицирризина, способствовала ≥50% снижению уровня АЛТ после 12 недель терапии у большего количества пациентов (28,7 и 29,0% соответственно) по сравнению с плацебо (7,0%; р<0,00001) (рис. 3).
Спустя 52 недели лечения активность некровоспалительного процесса значительно уменьшилась у 44,9 и 46,0% больных, получавших инъекции глицирризина 5 р/нед и 3 р/нед соответственно. Кроме того, 52-недельная терапия глицирризином способствовала снижению активности фиброза (≥1 балл) у 37,2 и 28,6% пациентов, принимавших глицирризин 5 р/нед и 3 р/нед соответственно. Основываясь на полученных данных, М. Mann и соавт. пришли к выводу, что оптимальный режим использования глицирризина должен предусматривать 6-кратное введение препарата в течение недели и длиться как минимум на протяжении 26 недель.
Однако есть работы в которых рекомендуются более продолжительные курсы терапии: Y. Arase и коллеги считают, что достичь длительной и устойчивой нормализации АЛТ можно при увеличении курса лечения и приеме глицирризина на протяжении 2-16 лет (медиана 10,1 года).
Исследование, выполненное под руководством S. Iino (2001), дало ответ на клинически значимый вопрос: что делать, если прием стандартных доз глицирризина оказался неэффективным? Распределив больных (n=100) поровну на две группы, авторы одним пациентам рекомендовали принимать глицирризин в дозе 100 мл/сут, другим – оставить дозу препарата прежней (40 мл/сут); длительность лечения составляла 3 недели. В зависимости от уровня снижения АЛТ эффективность проводимой терапии оценивали как «значимое улучшение» или «улучшение» (спустя 3 недели значения АЛТ снижались в <1,2 раза или имело место 1,2-1,5-кратное превышение нижней нормативной границы соответственно). Значимое улучшение на фоне приема высоких доз глицирризина было зафиксировано у 52,3% больных, достичь подобного эффекта при помощи стандартных доз удалось только в 26,1% случаев (р=0,017). По мнению исследователей, при выявлении недостаточной эффективности стандартных доз глицирризина следует увеличить дозу препарата до 100 мл/сут и продолжить курс терапии.
Эффективность длительной терапии глицирризином анализировалась в многоцентровом двойном слепом исследовании, в котором приняли участие больные ХВГ С, не ответившие на терапию ИФН, а также пациенты, имевшие противопоказания к его назначению (Kumada Н. et al., 2002). Участников рандомизировали для приема глицирризина (n=178) или плацебо (n=109). Низкие суточные дозы глицирризина (40 мл/сут на протяжении 4 недель) способствовали нормализации уровня АЛТ (р<0,001), более длительный прием стандартных доз (100 мл/сут в течение 8 недель) ассоциировался не только с уменьшением активности цитолиза, но и с улучшением гистологической картины печени (n=40). На протяжении 13 лет ЦП гораздо реже развивался у пациентов, принимавших глицирризин, по сравнению с контролем (28 vs 40%; р<0,002); ГЦК чаще диагностировали в контрольной группе, чем в группе гепатопротекторной терапии (25 vs 13% соответственно; р<0,002; длительность наблюдения – 15 лет). Основываясь на полученных данных, ученые утверждают, что длительная терапия глицирризином предупреждает развитие ЦП и ГЦК у пациентов с ХВГ С.
Подобные данные получили К. Ikeda и соавт. (2014). Наблюдая за 1280 больными с HCV-индуцированным ЦП, ученые установили, что скорость ежегодного прогрессирования ЦП в ГЦК и цирроза в летальный исход составляет 6,8 и 1,9% соответственно; скорость трансформации ГЦК в летальный исход – 19,0%. Внутривенное введение глицирризина значительно снижало ежегодную вероятность прогрессирования заболевания по сравнению с отсутствием применения этого препарата (р=0,00055). Именно благодаря выраженной антиканцерогенной активности в Японии глицирризин включен в национальные руководства по профилактике осложнений ХВГ С и ГЦК.
Первоначально глицирризин использовался для лечения АИГ, потом – ХВГ С, фиброза и ЦП различного генеза, а также для профилактики ГЦК: в настоящее время спектр показаний к применению глицирризина расширяется: появились публикации, подтверждающие эффективность препарата при НАСГ. Одной из таких работ является исследование С. Wang и соавт. (2016). Ученые доказали, что введение глицирризина способствует снижению активности липогенеза в печени, уменьшению уровня белка, связывающего стеролрегулирующие элементы (SREBP-1c), FAS, ACC1 и SCD1, активизации метаболизма липидов посредством индукции рецептора, активирующего пролифератор пероксисом и липопротеинлипазу. Дериваты глицирризина также уменьшают активность воспалительного процесса посредством снижения экспрессии провоспалительных генов MCP-1 и VCAM-1.
Ранее высказывалось мнение, что терапия глицирризином может сопровождаться развитием псевдоальдостеронизма за счет ингибирования глицирризиновой кислотой почечной конверсии кортизола в кортизон посредством торможения превращения фермента 11β-гидроксистероиддегидрогеназы в почках; избыточное накопление кортизола может приводить к стимуляции минералокортикоидных рецепторов и появлению клинических признаков псевдоальдостеронизма (гипертензии, гипокалиемии и т. д.). Предполагалось, что сопутствующий псевдоальдостеронизм существенно ограничит практическое применение глицирризина. Однако Т. van Rossum и соавт. (2001), наблюдая за пациентами с ХВГ С (n=44) с компенсированным ЦП, опровергли данную гипотезу. Ученые назначали рандомизированным больным глицирризин в очень высоких дозах: 200 мг 6 р/нед, 240 мг 3 р/нед или плацебо на протяжении 4 недель. Оказалось, что даже в высоких дозах глицирризин не оказывал значимого влияния на уровень систолического и диастолического давления, массу тела, содержание натрия, калия, кортизола, ренина и альдостерона в плазме крови по сравнению с плацебо. Поэтому в настоящее время терапия глицирризином считается не только эффективной, но и безопасной.
В отличие от вышеперечисленных препаратов, обладающих антифибротическими свойствами, глицирризин воздействует на несколько основных патогенетических механизмов развития и прогрессирования фиброза (подавляет активность звездчатых клеток, блокирует TGF-β, ингибирует активацию NF-κB, уменьшает уровень ФНО, активизирует синтез коллагеназ, оказывает псевдокортикостероидное действие) и может использоваться для лечения различных хронических заболеваний печени (ХВГ, фиброза и ЦП различной этиологии, НАЖБП, АИГ) и профилактики ГЦК. Глицирризин воздействует на все этапы фиброгенеза: подавляет активность воспалительного процесса в печени, предупреждает активацию звездчатых клеток и содействует разрушению ЭЦМ.
На отечественном фармацевтическом рынке глицирризин представляет компания Valartin Pharma под торговым названием Гепаризин. Он выпускается в 2 формах – ампулы (содержат 40 мг глицирризина, 400 мг глицина, 20 мг цистеина) и капсулы (25 мг глицирризина, 25 мг глицина, 25 мг метионина).
Введение глицина в состав Гепаризина препятствует возникновению побочных эффектов при длительной терапии и усиливает антиоксидантное действие; цистеин/метионин инактивируют свободные радикалы.
Парентеральную форму рекомендуется назначать в дозе 40-60 мл (2-3 ампулы) 1 р/день в/в струйно или в/в капельно ≥3 р/нед, пероральную – по 2 капсулы 3 р/сут. Длительность терапии подбирается индивидуально: минимальная продолжительность составляет 2 недели при парентеральном использовании и 1 месяц в случае перорального применения; оптимальная длительность курса лечения – 3 месяца при условии 2-кратного повторения на протяжении года. Допускается также длительный (≥2 лет) прием препарата.
Гепаризин оказывает гепатопротекторное, противовоспалительное, антифибротическое, антиоксидантное, антиканцерогенное, противовирусное и иммуномодулирующее действие. Гепаризин рекомендован для эффективной и безопасной профилактики/лечения фиброза печени, ЦП и ГЦК.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 24 (421), грудень 2017 р.
СТАТТІ ЗА ТЕМОЮ
Як відомо, біль у спині ускладнює рух і чинить негативний вплив на якість життя та психічне благополуччя людини. За даними Всесвітньої організації охорони здоров’я (ВООЗ), від болю в нижній частині спини страждають близько 619 млн людей у всьому світі, і за прогнозом, до 2050 року переважно через збільшення чисельності населення та його старіння кількість таких випадків може зрости до 843 млн (WHO, 2020). Попри проведення численних досліджень причини дорсалгій досі лишаються суперечливими, а результат лікування – здебільшого незадовільним....
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань....
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування....
Біль є однією з найчастіших причин звернення по медичну допомогу. На хронічний біль, який чинить негативний вплив на загальний стан здоров’я, страждають щонайменше четверо з п’яти хворих із хронічною патологією спинного мозку. Основними типами болю, на який скаржаться такі пацієнти, є ноцицептивний і нейропатичний (у 49 і 56% випадків відповідно) (Felix et al., 2021). Пропонуємо до вашої уваги огляд доповіді директорки Інституту медичних та фармацевтичних наук Міжрегіональної академії управління персоналом, д.мед.н., професорки Наталії Костянтинівни Свиридової, присвяченої особливостям ведення хворих із ноцицептивним і нейропатичним болем у практиці сімейного лікаря, яку вона представила у лютому цього року під час Науково-практичної конференції «Дискусійний клуб сімейного лікаря»....




