Цирроз печени и гепатоцеллюлярная карцинома: эффективная профилактика глицирризином
Фиброз печени представляет собой сложный фиброгенный и воспалительный процесс, который развивается на фоне длительного воздействия различных этиологических факторов: инфекции (вирусные гепатиты), метаболических нарушений (неалкогольная жировая болезнь печени), токсинов (алкогольная жировая болезнь печени), а также аутоиммунной патологии (первичный билиарный холангит, аутоиммунный гепатит, первичный склерозирующий холангит) – и является первым шагом в прогрессировании заболевания и развитии цирроза печени (ЦП).
ЦП – широко распространенное во всем мире заболевание – совместно с последующей портальной гипертензией, печеночной энцефалопатией и/или печеночной недостаточностью увеличивает вероятность развития гепатоцеллюлярной карциномы (ГЦК), которая является основополагающей причиной печеночной недостаточности и летального исхода. Несмотря на эффективную этиотропную противовирусную терапию, у многих пациентов явления фиброза и ЦП сохраняются; аналогичная ситуация наблюдается при хронических заболеваниях печени невирусного генеза. Поэтому риск возникновения осложнений, свойственных ЦП, в том числе – ГЦК, остается чрезвычайно высоким.
На протяжении двух последних десятилетий во всем мире отмечается увеличение количества летальных исходов, ассоциированных с ГЦК: ежегодно от ГЦК умирает более 600 тыс. человек (Ferenci Р. et al., 2009), а диагностируется 78 200 новых случаев (Masao А. et al., 2017). Прогноз у больных ГЦК крайне неблагоприятный – общая летальность при данном заболевании превышает 95%.
Эпидемиология и факторы риска ЦП и ГЦК
В обновленном практическом руководстве по лечению ГЦК (2017), подготовленном экспертами Азиатско-Тихоокеанской ассоциации по изучению заболеваний печени (Asian Pacific Association for the Study of the Liver, APASL), подчеркивается связь между инфицированием вирусом гепатита В (HBV) и/или С (HСV), а также ЦП и прогрессирующим фиброзом печени. Наиболее часто ГЦК страдают жители стран Восточной Азии, а также Центральной и Западной Африки, при этом первичный рак печени чаще диагностируют у мужчин, чем у женщин (соотношение 2:1 или 4:1).
ЦП любой этиологии считается одним из наиболее значимых факторов риска развития ГЦК: необратимое замещение паренхимы печени фиброзной соединительной тканью диагностируют у 70-90% пациентов с первичным раком печени. В практическом руководстве Всемирной гастроэнтерологической организации (ВГО) по ГЦК (Ferenci Р. et al., 2009), а также в руководстве APASL (2017) указывается, что вероятность возникновения ГЦК у пациентов с хронической HBV-инфекцией в 10-100 раз (в зависимости от использованных диагностических маркеров и популяций, подвергшихся скринингу) превышает таковую у неинфицированных лиц. Относительный риск (ОР) развития ГЦК у больных с серологически подтвержденной HСV-инфекцией возрастает в 17 раз; коинфекция HBV/HСV также ассоциируется с высокой вероятностью формирования ГЦК.
К значимым факторам риска развития ГЦК эксперты APASL и ВГО отнесли злоупотребление алкоголем (ежедневный прием >80 г алкоголя на протяжении >10 лет ассоциирован с 5-кратным возрастанием риска) и курение (вероятность возникновения ГЦК у курильщиков в 1,5 раза превышает таковую у лиц, некурящих в настоящее время). Установлена взаимосвязь между дозой принятого алкоголя и развитием первичного рака печени: ежедневное употребление 25, 50 и 100 г алкоголя сопровождается возрастанием ОР ГЦК в 1,19 (95% ДИ 1,12-1,27), 1,40 (95% ДИ 1,25-1,56) и 1,81 (95% ДИ 1,50-2,19) раза соответственно (Corrao G. et al., 2004). В то же время А. Masao и коллеги (2017) приводят факты, подтверждающие превентивные свойства кофе и чая: употребление этих напитков снижает риск ГЦК на 40% (р<0,05) и 23% (р>0,05) соответственно.
Относительно недавно перечень факторов риска ГЦК пополнили ожирение, сахарный диабет 2 типа, неалкогольная жировая болезнь печени. В метаанализе 17 исследований, в которых приняли участие больные с избыточной массой тела (n=5037) и ожирением (n=6042), установлено, что при наличии лишних килограммов риск ГЦК возрастает на 17%, а при сопутствующем ожирении – на 89% по сравнению с лицами, имеющими нормальную массу тела (Larsson S. et al., 2007). В настоящее время неалкогольный стеатогепатит (НАСГ) считается одним из значимых факторов риска развития ГЦК. Эксперты APASL подчеркивают, что в течение 2002-2012 гг. количество пациентов, перенесших трансплантацию печени по поводу НАСГ-индуцированной ГЦК, возросло практически в 4 раза, тогда как число больных с HCV-ассоциированным раком печени увеличилось только в 2 раза.
На протяжении последних лет все чаще появляются доказательства того, что ГЦК может возникать даже при отсутствии ЦП. Высказываются предположения, что ожирение, инсулинорезистентность и провоспалительные изменения, присущие НАСГ, могут непосредственно спровоцировать развитие ГЦК. Например, ученые, анализировавшие особенности ее возникновения (n=1419) у больных НАСГ (n=120), хронической HСV-инфекцией (n=1013), пациентов с алкогольной зависимостью (n=286), подчеркивают, что ЦП обнаружен только у 58% больных НАСГ-ассоциированной ГЦК.
Высока вероятность возникновения ГЦК при наличии другой гепатобилиарной патологии, такой как гемохроматоз в сочетании с ЦП (ОР развития рака печени возрастает в 20 раз), синдром Бадда-Киари (распространенность ГЦК при этой патологии колеблется от 2,0 до 51,6%), аутоиммунный гепатит с ЦП, болезнь Вильсона-Коновалова, первичный билиарный холангит.
Лечение и профилактика
Подходы к лечению ГЦК зависят от стадии заболевания на момент установления диагноза и доступности комплексных методов лечения. К сожалению, в далеко зашедших стадиях заболевание является некурабельным, его ведение достаточно дорогостоящее и эффективно только в отношении увеличения показателя «качество обеспеченных годов жизни» (Ferenci Р. et al., 2009). В большинстве случаев такие хирургические методы лечения, как резекция, радиочастотная абляция или трансплантация печени, не осуществимы, что подчеркивает важность первичной и вторичной профилактики. В настоящее время в таких случаях все чаще обращаются за помощью к препаратам природного происхождения, обладающим противовоспалительным, антиоксидантным и антифибротическим действием. Одним из таких препаратов является глицирризин (глицирризиновая кислота), получаемый из корня солодки.
Биологические эффекты глицирризина
Глицирризин и его производные (глицирретовая кислота, глицирризат аммония и др.) обладают различными биологическими эффектами, включая гепатопротекторное, антиульцерогенное, противовоспалительное, противовирусное и антиканцерогенное свойства. Противовоспалительное действие глицирризина связывают с его способностью ингибировать 11β-оксистероиддегидрогеназу, что способствует накоплению в организме эндогенного кортизола (т. н. псевдокортикостероидный эффект). Кроме того, глицирризин оказывает стимулирующее действие на кортикостероидные рецепторы, ингибирует фосфолипазу А2, угнетает синтез медиаторов воспаления, уменьшает экспрессию макрофагального воспалительного белка (MIP-1α) на клетках Купфера, ингибирует активацию ядерного фактора NF-κB, снижает активность ЦОГ-2 (Rino Y. et al., 2015) и стимулирует синтез ряда противовоспалительных цитокинов. Доказано, что глицирризин уменьшает структурные повреждения митохондрий гепатоцитов, активирует процессы β-окисления в митохондриях, увеличивает экспрессию карнитинпальмитоилтрансферазы (Korenaga М. et al., 2011).
Антиоксидантное действие обусловлено способностью глицирризина блокировать свободные радикалы кислорода и снижать уровень индуцируемой синтазы оксида азота; антифибротические свойства связаны с подавлением экспрессии гена коллагена I типа и угнетением его синтеза звездчатыми клетками печени (Буеверов А. О., 2014).
Противовирусная активность глицирризина заключается в ингибировании репликации вирусов и регуляции иммунных реакций: это производное солодки влияет на клеточные сигнальные пути (протеинкиназа С и казеинкиназа 2) и факторы транскрипции (активирующий белок-1 и ядерный фактор NF-κB). Доказано противовирусное действие глицирризина в отношении вируса простого герпеса 1 типа, вирусов гепатита А, В и С (Van Rossum Т. et al., 2015). Имеются убедительные доказательства цитопротекторного (достоверно снижает активность трансаминаз и лактатдегидрогеназы, ингибирует активацию фосфолипазы А2) и иммуномодулирующего (улучшает иммунологический статус пациентов, инфицированных HBV, изменяет иммуногенетические свойства HBsAg) эффектов глицирризина (Van Rossum Т. et al., 2015).
Антиапоптотическое действие глицирризина связывают с супрессией ФНО-α, каспазы-3, а также ядерного негистонового белка с высокой подвижностью (HMGB1), продуцируемого клетками Купфера. G. Gwak и соавт. (2012) доказали, что глицирризин предупреждает HMGB1-индуцированное высвобождение цитохрома С и активацию р38 в культуре клеток человеческой ГЦК – Huh-BAT. По мнению C. Hsiang и соавт. (2015), угнетение активности NF-κB, происходящее под воздействием глицирризина, обусловливает супрессию генов апоптоза и оксидативного стресса.
В ряде экспериментальных исследований зафиксированы антиканцерогенные свойства глицирризина, объясняемые многими учеными с позиций аутофагии (свойства живых организмов удалять поврежденные/стареющие органеллы и длительно живущие циркулирующие белки для обеспечения стабильности клеток). Большое значение в процессе аутофагии отводится клеточному сигнальному пути mTOR и киназе ERK1/2: они играют значимую роль в генезе различных опухолевых клеток, в том числе ГЦК (Zhang Х. et al., 2017). Известно, что под контролем mTOR находится фосфорилирование основных факторов, инициирующих процессы трансляции; именно сигнальный путь mTOR обеспечивает необходимое повышение синтеза белка при получении клеткой митогенного или антиапоптотического сигнала. Поэтому блокирование сигнального пути mTOR и активности ERK1/2 позволяет достичь трех основных задач: снизить скорость роста опухоли, увеличить чувствительность опухолевых клеток к химио- и лучевой терапии, преодолеть приобретенную резистентность новообразований к действию таргетных препаратов. По данным Х. Zhang и соавт. (2017), глицирризин эффективно ингибирует активность mTOR и ERK1/2 при ГЦК. Z. Tang и соавт. (2015) подчеркивают, что производные корня солодки обладают и другими выраженными антиканцерогенными свойствами: ингибируют пролиферацию клеток, индуцируют остановку клеточного цикла, стимулируют дифференцировку клеток, угнетают скорость метастазирования и неоангиогенеза.
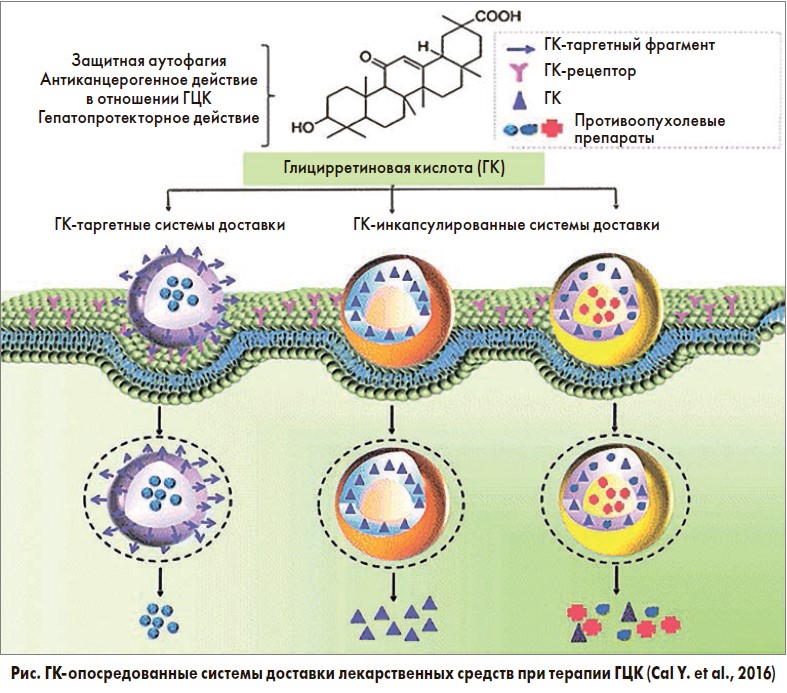 Наличие таких выраженных противоопухолевых свойств обусловило использование глицирризиновой и глицирретиновой кислот (ГК) в качестве систем доставки лекарственных средств, использующихся для лечения ГЦК, включая липосомы, мицеллы и наночастицы (рис.).
Наличие таких выраженных противоопухолевых свойств обусловило использование глицирризиновой и глицирретиновой кислот (ГК) в качестве систем доставки лекарственных средств, использующихся для лечения ГЦК, включая липосомы, мицеллы и наночастицы (рис.).
На ГК-модифицированные системы доставки лекарственных средств возлагают большие надежды по увеличению эффективности лечения ГЦК, поскольку последние обладают чрезвычайно благоприятными фармакокинетическими свойствами и положительными эффектами на гепатоциты (Cai Y. et al., 2016).
Результаты клинических и экспериментальных исследований
Клиническая эффективность глицирризина подтверждена во многих клинических и экспериментальных исследованиях. Комбинация глицирризина с глицином и цистеином давно и успешно используется в Японии в лечении гепатитов различного генеза (Rino Y. et al., 2015).
Российские ученые во главе с А. О. Буеверовым (2014) успешно использовали экстракт корня солодки в лечении больных хроническим вирусным гепатитом С (ВГС). Всем больным, принявшим участие в исследовании, назначали противовирусную терапию (ПВТ) интерфероном α и рибавирином, а некоторым дополнительно рекомендовали глицирризин. Режим аддитивного применения глицирризина предполагал внутривенное (в/в) введение препарата (2,5 г/сут 5 р/нед) перед назначением ПВТ, а также на протяжении первых 4 нед ПВТ с последующим переходом на прием пероральной формы вплоть до завершения курса ПВТ. Оказалось, что глицирризин способствовал достоверному снижению средних значений аланинаминотрансферазы (АЛТ) уже после 4 нед монотерапии этим препаратом (до назначения ПВТ), тогда как у больных, получавших только ПВТ, достичь такого эффекта удалось только после 2 нед приема интерферона и рибавирина. Кроме того, терапия глицирризином ассоциировалась с улучшением гистологической картины печени: результаты биопсии печени, проведенной через 24 нед после завершения ПВТ, подтвердили положительную динамику индекса гистологической активности в обеих группах, которая достигла статистической значимости только у пациентов, получавших глицирризин (р<0,05). Аналогичная ситуация зафиксирована в отношении фиброза печени: выраженность фибротических изменений достоверно снизилась у пациентов, получавших аддитивную терапию глицирризином, в отличие от больных, принимавших только противовирусные препараты.
Не менее интересна работа М. Manns и соавт. (2012): ученые назначали глицирризин больным хроническим активным ВГС, не ответившим на терапию интерфероном и рибавирином. Оказалось, что схема лечения, предполагавшая 5- и 3-разовое введение глицирризина, способствовала ≥50% снижению уровня АЛТ после 12 нед терапии у большего количества пациентов (28,7 и 29,0% соответственно) по сравнению с плацебо (7,0%; р<0,00001). Спустя 52 нед лечения активность некровоспалительного процесса значительно уменьшилась у 44,9 и 46,0% больных, получавших инъекции глицирризина 5 и 3 р/нед соответственно. Терапия глицирризином способствовала уменьшению выраженности фиброза (≥1 балл) у 37,2 и 28,6% пациентов, принимавших глицирризин 5 и 3 р/нед соответственно.
Выявленные уникальные свойства глицирризина оказались особенно значимы для больных ЦП с высокой активностью цитолитических процессов. Т. Kazuo и соавт. (1999) доказали, что у пациентов с гистологически подтвержденным HCV-ассоциированным ЦП и высоким уровнем АЛТ (≥80 МЕ/л) в течение >5 лет ГЦК развивалась в 71,4% случаев, тогда как при низкой активности цитолиза (АЛТ <80 МЕ/л) за этот период времени рак печени возникал у 25% больных. Ожидаемый временной интервал с момента диагностики ЦП до развития ГЦК при высоких значениях АЛТ составлял 6,0±0,7 года, а при низкой активности АЛТ – 12,7±1,2 года (р<0,001). Поэтому для больных ЦП очень важна минимальная активность цитолитического синдрома, чего можно достичь назначением глицирризина.
Y. Arase и коллеги (1997), авторы ретроспективного исследования, установили, что профилактический прием глицирризина уменьшает ОР развития ГЦК у больных хроническим гепатитом различного генеза. К такому выводу исследователи пришли, проанализировав течение заболевания у пациентов, принимавших указанный гепатопротектор (n=84; 100 мл/сут на протяжении 8 нед, затем 2-7 р/нед в течение 2-16 лет; медиана наблюдения – 10,1 года) и не получавших глицирризин (n=109; медиана наблюдения – 9,2 года). Оказалось, что кумулятивная частота возникновения ГЦК в течение 10 лет при использовании глицирризина составила 7%, в группе сравнения – 12%, значения этого показателя через 15 лет в рассматриваемых группах были равны 12 и 25% соответственно. Таким образом, глицирризин в 2,49 раза снижал ОР развития ГЦК.
Подобные данные получили К. Ikeda и соавт. (2007), проанализировавшие вероятность возникновения ГЦК у больных хроническим ВГС, резистентным к интерферону, с/без сопутствующего ЦП (n=1249). В подгруппе больных с высоким (≥2 верхних границ нормы) уровнем АЛТ (n=346) 244 пациента получали инъекции глицирризина. Спустя 5 лет ГЦК диагностирована у 13,3% больных, принимавших гепатопротектор, и у 26,0% участников, не пользовавшихся глицирризином (р<0,05); через 5 лет эти показатели составили 21,5 и 35,5% соответственно (р=0,021). Терапия глицирризином достоверно снижала вероятность появления ГЦК (ОР 0,49; 95% ДИ 0,27-0,86; р=9,014) у больных хроническим активным ВГС.
Эффективность длительной терапии глицирризином анализировалась в многоцентровом двойном слепом исследовании, в котором приняли участие больные хроническим ВГС, не ответившие на терапию интерфероном, а также пациенты, имевшие противопоказания к назначению данного противовирусного препарата (Kumada Н. et al., 2002). Участников рандомизировали для приема глицирризина (n=178) или плацебо (n=109). Низкие суточные дозы глицирризина (40 мл/сут на протяжении 4 нед) способствовали нормализации уровня АЛТ (р<0,001), более длительный прием стандартных доз (100 мл/сут в течение 8 нед) ассоциировался не только с уменьшением активности цитолиза, но и с улучшением гистологической картины печени (n=40). На протяжении 13 лет ЦП реже развивался у пациентов, принимавших глицирризин, по сравнению с контролем (28 vs 40%; р<0,002); ГЦК чаще диагностировали в контрольной группе, чем в группе гепатопротекторной терапии (25 vs 13% соответственно; р<0,002; длительность наблюдения – 15 лет). Основываясь на полученных данных, ученые утверждают, что длительная терапия глицирризином предупреждает развитие ГЦК у пациентов с хроническим ВГС.
Особое внимание следует уделить экспериментальной работе Т. Wakamatsu и соавт. (2007): исследователи анализировали уровень экспрессии белков, ассоциированных с множественной лекарственной устойчивостью (MRP) и определяющих резистентность к цисплатину (препарату, использующемуся для химиотерапии ГЦК) в культуре клеток ГЦК – Huh7. Ученые зафиксировали высокую резистентность клеток линии Huh7 к цисплатину: она в 14,1 раза превышала таковую в линии клеток ГЦК дикого типа. Отмечено значительное усиление экспрессии мРНК MRP2 (в 6,29 раза), MRP3 (3,2 раза), MRP4 (11,3 раза) и MRP5 (3,39 раза) в культуре клеток Huh7 по сравнению с клетками ГЦК дикого типа. Комбинация цисплатина с глицирризином/ламивудином значительно снижала жизнеспособность резистентных клеток по сравнению с монотерапией цисплатином (76,8 vs 79,5% соответственно). Одновременный прием цисплатина, глицирризина и ламивудина позволял уменьшить жизнеспособность Huh7-клеток до 65,1%. Внутриклеточное содержание цисплатина в резистентных клетках составляло 36,4%, тогда как в клетках ГЦК дикого типа оно возрастало до 47,7; 48,4 и 60% при дополнительном введении глицирризина, ламивудина или их комбинации соответственно. Основываясь на полученных данных, ученые резюмировали: «Высокая экспрессия MRP2, MRP3, MRP4 и MRP5 ассоциирована со снижением концентрации цисплатина в цисплатинрезистентных клетках ГЦК; глицирризин
и/или ламивудин способствуют накоплению химиопрепарата в резистентных клетках, препятствуя оттоку цисплатина из них; комбинированная терапия глицирризином и цисплатином обладает модуляторными свойствами и способствует преодолению резистентности к цисплатину».
Наличие убедительной доказательной базы позволило представителям Японского общества гастроэнтерологов в практическом руководстве по лечению ГЦК (2013) сформулировать следующее положение:
- в/в введение глицирризина рекомендуется для профилактики ГЦК у пациентов с хроническим ВГС (степень доказательности В).
Гепаризин
В настоящее время отечественные специалисты могут воспользоваться накопленным мировым опытом в отношении первичной и вторичной профилактики цирроза и гепатоцеллюлярной карциномы печени при помощи глицирризина – на украинском фармацевтическом рынке появился препарат Гепаризин («Валартин Фарма»). Он имеет две формы выпуска (капсулы, ампулы), которые используются для перорального или парентерального введения соответственно. Помимо глицирризина (25 и 40 мг соответственно), в капсулах и ампулах содержится глицин (25 и 400 мг), а также метионин (25 мг, капсулы) или
L-цистеин (20 мг, ампулы). Дополнительное введение этих аминокислот неслучайно: наличие глицина в составе Гепаризина позволяет предупредить возникновение побочных эффектов при длительной терапии и усилить антиоксидантное действие, а включение цистеина/метионина – инактивировать свободные радикалы и улучшить переносимость препарата. Более высокая концентрация действующих веществ, использующаяся в ампулах, позволяет применять двухступенчатую схему терапии Гепаризином: добиться насыщающей дозы посредством парентерального введения препарата, а затем максимально раскрыть антифибротический потенциал Гепаризина при помощи длительного перорального приема.
Гепаризин оказывает гепатопротекторное, противовоспалительное, антифибротическое, антиоксидантное, антиканцерогенное, противовирусное и иммуномодулирующее действие. Гепаризин рекомендован для эффективной и безопасной профилактики/лечения фиброза печени, ЦП и ГЦК.
Список литературы находится в редакции.
Подготовила Татьяна Можина
Медична газета «Здоров’я України 21 сторіччя» № 4 (425), лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...




