Применение радиочастотной нейроабляции при дегенеративном остеоартрозе тазобедренного и коленного суставов
 Радиочастотная нейроабляция (РЧНА) – процедура, которая используется для уменьшения боли. Электрический ток, вырабатываемый радиочастотными волнами, способствует нагреванию небольшого участка нервной ткани, вызывая его валлерову дегенерацию и тем самым снижая болевые сигналы, которые поступают из конкретной области. РЧНА – селективный, безопасный и эффективный метод лечения, обеспечивающий длительное облегчение боли путем прерывания передачи ноцицептивных сигналов в центральную нервную систему от пораженного органа. Процедура успешно применяется в качестве средства лечения боли при различных заболеваниях, включая фасеточный синдром, радикулопатию, дисфункцию крестцово-подвздошного сустава, боли в коленном и тазобедренном суставах, подиатрии.
Радиочастотная нейроабляция (РЧНА) – процедура, которая используется для уменьшения боли. Электрический ток, вырабатываемый радиочастотными волнами, способствует нагреванию небольшого участка нервной ткани, вызывая его валлерову дегенерацию и тем самым снижая болевые сигналы, которые поступают из конкретной области. РЧНА – селективный, безопасный и эффективный метод лечения, обеспечивающий длительное облегчение боли путем прерывания передачи ноцицептивных сигналов в центральную нервную систему от пораженного органа. Процедура успешно применяется в качестве средства лечения боли при различных заболеваниях, включая фасеточный синдром, радикулопатию, дисфункцию крестцово-подвздошного сустава, боли в коленном и тазобедренном суставах, подиатрии.
Особенности применения РЧ денервации (абляции) при патологии тазобедренного сустава
Остеоартроз – одна из самых актуальных проблем современной ортопедии, поскольку сопровождается выраженным болевым синдромом, ограничением функции суставов, значительными экономическими затратами и повышением риска смерти. В зависимости от возраста пациента коксартроз проявляется рентгенологически у 28-43% популяции, а симптоматически – у 10-17%.
Часто, из-за выраженных деструктивных изменений в суставе, боли становятся нестерпимыми, и тогда перед пациентом неизбежно встает вопрос об операции по замене сустава. При выраженном болевом синдроме на фоне артроза тазобедренного сустава (ТБС) и невозможности по тем или иным причинам провести замену последнего все большего распространения приобретает метод РЧ абляции (РЧА) запирательного и бедренного нерва. Указанная процедура выполняется исключительно для снижения болевого синдрома. РЧ денервация чувствительных нервов ТБС – новый эффективный метод лечения коксалгии.
РЧ денервация ТБС применяется при следующих патологиях и состояниях:
- остеоартроз ТБС;
- дегенеративные заболевания суставов;
- тотальное эндопротезирование ТБС (до или после операции);
- частичное протезирование ТБС (до или после операции);
- при наличии противопоказаний для эндопротезирования ТБС;
- в случаях, когда пациенты хотят избежать или отсрочить эндопротезирование ТБС.
Ввиду того что ни один из видов лечения не способствует восстановлению хрящевой ткани, широкое распространение получил метод тотальной замены ТБС, что обеспечивает снятие болевого синдрома, возврат функции сустава, а также снижение приема обезболивающих препаратов при относительно низкой частоте осложнений. Однако у некоторых пациентов существуют ограничения к выполнению эндопротезирования, которые включают тяжелую сопутствующую патологию, системные заболевания, а также экономические факторы, связанные с длительным ожиданием операции и ее высокой стоимостью.
Метод РЧА не является альтернативой эндопротезированию ТБС. Однако РЧА может облегчить симптомы боли тогда, когда другие консервативные методы лечения оказались неэффективны (внутрисуставные инъекции кортикостероидов, нестероидных противовоспалительных препаратов (НПВП), гиалуроновой кислоты, аутологичные инъекции препаратов крови, кинезотерапия). Кроме того, этот метод может облегчить симптомы боли в ранний послеоперационный период после эндопротезирования ТБС.
Эффективность РЧА при патологии ТБС
Последние 20 лет применение РЧНА приобретает все большую популярность. Впервые идея РЧ денервации ТБС была озвучена в 1991 г. и применена в 1993 г. японским ортопедом K. Okada. Автор доложил о 15 случаях РЧ термокоагуляции запирательного, бедренного и седалищного нервов. В большинстве случаев пациенты отмечали регресс болевого синдрома.
F. Rivera и соавт. (2012) провели проспективное исследование эффективности РЧ термической нейроабляции суставных веточек запирательного и бедренного нервов у 17 пациентов с хронической болью в ТБС на фоне остеоартроза после эндопротезирования и операции гирдлестона. Регресс болевого синдрома >50% отмечали 8 пациентов сроком >6 мес, а также значительные улучшения, по данным опросников WOMAC и Harris Hip Scores. После того как авторы отметили 3 гематомы после пункции бедренной артерии, они начали применять латеральный доступ, описанный S. Locher и соавт. (2008).
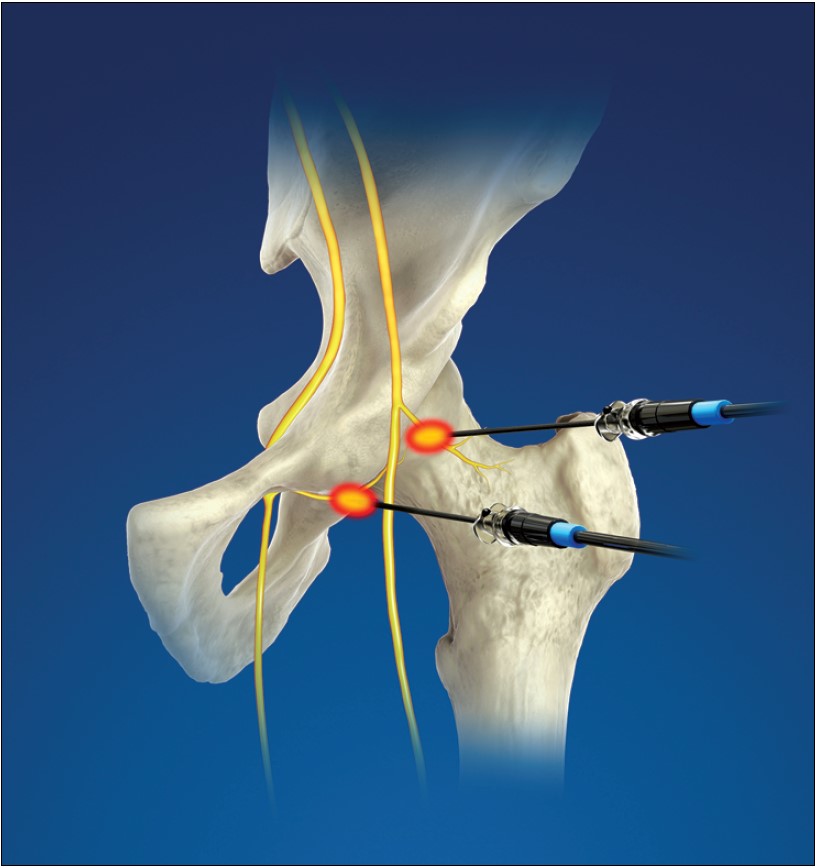
M. Kawaguchi и соавт. (2001) продемонстрировали эффективность РЧНА у 11 (79%) пациентов и отсутствие ответа – у 3. Регресс болевого синдрома в области ТБС >50% в течение от 1 до 11 мес отметили 12 пациентов. У 1 пациента, которого отнесли в группу неэффективных, отмечалось значительное уменьшение болей в области паха, однако их сохранение по боковой поверхности бедра. Учтя все эти моменты, у следующих пациентов авторы перед процедурой нейроабляции проводили диагностические блокады запирательного нерва. При недостаточном регрессе болевого синдрома на фоне блокады авторы осуществляли нейроабляцию суставных веточек не только запирательного, но и бедренного нерва (рис 1.).
Рис. 1. Схема проведения термической нейроабляции суставных веточек запирательного и бедренного нервов
H. Wu и J. Groner (2007) применили импульсную РЧНА у 2 пациентов. По сравнению с термической нейроабляцией импульсный режим, который проводят на низких температурах (42-45°), не вызывает коагуляции тканей, однако требует более точного расположения электрода – строго перпендикулярно нерву. Оба пациента отмечали снижение болевого синдрома и улучшение функции.
В целом все проанализированные исследования, в которых изучалась результативность применения РЧНА нервов ТБС, показали достаточно высокую эффективность и относительную безопасность этой процедуры: только у 1 пациента была отмечена гипостезия по передней поверхности бедра, а также, в нескольких случаях, гематомы в месте проведения процедуры.
Результаты собственных исследований применения РЧА при патологии ТБС
В проведенном нами проспективном исследовании проанализированы результаты 36 пациентов (37 суставов), проходивших амбулаторное лечение. Средний возраст пациентов составил 66,2±1,5 года (возрастной диапазон от 40 лет до 81 года). Основной жалобой пациентов были боли в области ТБС. Рентгенологическую оценку стадии проводили по классификации J. Kellgren и J. Lawrence. Так, коксартроз 3 степени был выявлен у 27 пациентов, 4-й – у 9. Все пациенты прошли процедуру РЧНА артикулярных ветвей бедренного и запирательного нервов. Оценку результатов проводили по визуально-аналоговой шкале (ВАШ) и опроснику функциональных ограничений HHS.
Достоверным считали уменьшение болевого синдрома на ≥3 см. Так, через 14 дней после РЧНА 62,2% пациентов отмечали регресс болевого синдрома в пределах 3-8 см по ВАШ (р≤0,05), спустя 1 мес – 81,1%, 3 мес – 64,9%, 6 мес – 59,5%, 12 мес – 54,1% больных. Недостоверные улучшения или отсутствие динамики боли по ВАШ через 14 дней после РЧНА отмечали 37,8%, через 1 мес – 18,9%, 3 мес – 35,1%, 6 мес – 40,5%, 12 мес – 45,9% участников исследования.
Оценка влияния боли на функциональные нарушение жизнедеятельности посредством опросника HHS продемонстрировала следующее: спустя 14 дней после РЧНА достоверное улучшение показателя, а именно изменение более чем на 26 баллов, отмечалось у 64,1% пациентов, через 1 мес – у 82,1%, 3 мес – у 69,3%, 6 мес – у 71,8%, 12 мес – у 76,7%. На момент окончательного опроса отсутствие динамики или недостоверное улучшение по сравнению с исходным состоянием отмечалось у 23,3% пациентов.
Особенности применения РЧ денервации (абляции) при патологии коленного сустава
Денервация (абляция) коленного сустава (КС) представляет собой новый инновационный метод лечения боли в колене без хирургической операции. Этот метод считается одним из наиболее современных. РЧ – это максимально деликатная процедура, она отличается от распространенных блокад коленных суставов тем, что при ее проведении не применяются не только гормоны, но и, за исключением местного обезболивания, вообще какие-либо лекарства. Путем точечного приложения сложной комбинации волн электрического тока к нервам, окружающим КС, в колене можно значительно уменьшить боль независимо от ее причины.
Показаниями к проведению денервации КС могут стать:
- остеоартроз КС;
- дегенеративные заболевания суставов;
- тотальное эндопротезирование КС (до или после операции);
- частичное протезирование КС (до или после операции);
- противопоказания к эндопротезированию КС;
- желание пациентов избежать или отсрочить эндопротезирование КС.
Стоит отметить, что РЧ денервация выполняется за пределами капсулы сустава, вследствие чего процедуру можно провести как до операции (при этом не создавая для нее проблем), так и после протезирования (и в этом случае эта процедура эффективна). Несмотря на благоприятные результаты эндопротезирования КС, многие пациенты жалуются на то, что боль в колене сохраняется. С появлением метода денервации КС пациенты могут рассчитывать на облегчение боли без каких-либо дополнительных операций. Этот метод также успешно применяется в тех случаях, когда другие процедуры – инъекции гиалуроновой кислоты, гормональных препаратов и даже операции на колене не принесли ожидаемого облегчения.
Преимущества метода РЧА в лечении болей в КС
У многих пациентов, вынужденных ожидать операции несколько месяцев, денервация КС поможет значительно уменьшить болевые ощущения и сделать период ожидания более комфортным. Кроме того, эта процедура имеет свои преимущества по сравнению с оперативными вмешательствами на КС, а именно:
- процедура выполняется в амбулаторных условиях под местной анестезией;
- риск инфицирования минимален;
- практически отсутствует период реабилитации, и можно вернуться к работе и активной жизни в тот же день;
- пациент не чувствует боли после выполнения процедуры.
По окончании процедуры степень обезболивания может значительно варьировать в зависимости от причины и источника боли. В большинстве случаев обезболивающий эффект длится от 10 до 18 мес, в других – жизнь без боли может продолжаться в течение многих лет.
Осложнения после процедуры редки, особенно если инъекции осуществляли с использованием техники точного позиционирования иглы. Тяжелые аллергические реакции на местные анестетики развиваются крайне редко. Эпизоды прорывной боли после манипуляции могут присутствовать, однако их легко купируют однократным приемом обезболивающих. РЧА может вызвать пятнистое онемение кожи над суставом.
Методика проведения РЧА нервов КС
Процедура РЧ денервации выполняется в 2 этапа.
1. Диагностическая блокада коленных ветвей нервов. Перед процедурой РЧ денервации выполняется диагностическая блокада, дабы убедиться, что метод РЧ коленной денервации подходит пациенту. Для этого вводится небольшое количество местного анестетика точно к коленным веточкам нервов. При условии благоприятного эффекта от временного обезболивания больному будет предложена процедура РЧ коленной денервации.
2. РЧ денервация колена. На втором этапе лечения врач выполняет процедуру «отключения» нервов колена для устранения боли и улучшения функции КС.
Как и при диагностической блокаде, второй шаг выполняется под местной анестезией. РЧНА осуществляется идентично диагностической блокаде нерва. Основное отличие заключается в применении радиоволн, а не местного анестетика по завершении процедуры. Применяются специальные иглы – так называемые канюли. Их устанавливают таким же образом, как и иглы при диагностическом тесте. После того как они правильно введены в места расположения нервов, вводится электрод. Чтобы подтвердить правильное расположение канюли, врач в качестве «лакмусовой бумажки» проводит стимуляцию нервов и мышц (рис. 2).
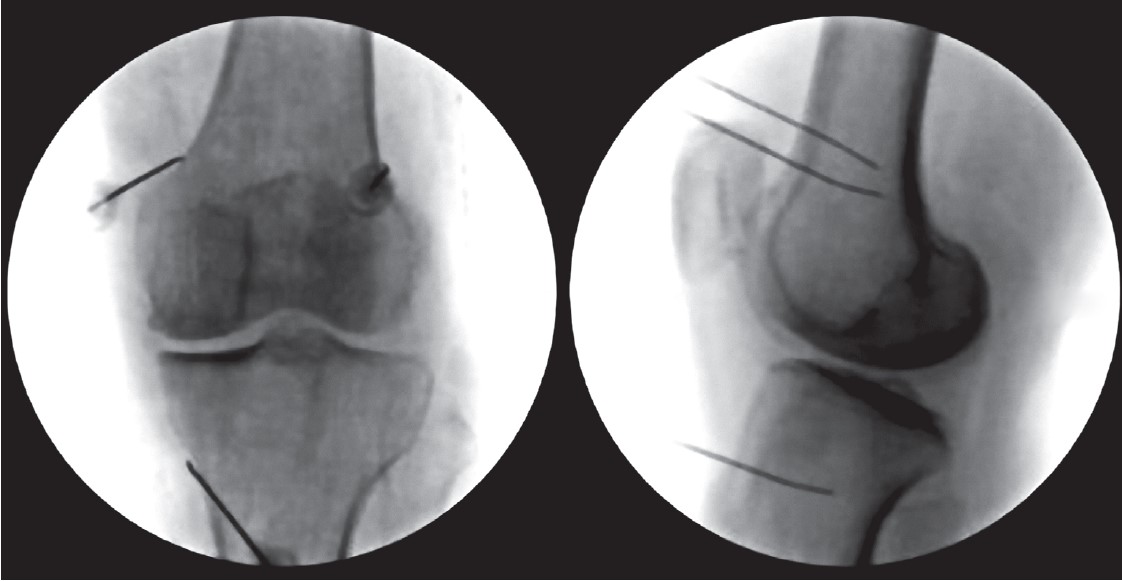 Рис. 2. Этапы проведения РЧА нервов КС
Рис. 2. Этапы проведения РЧА нервов КС
- При сенсорном (чувствительном) тестировании безболезненный сигнал передается через электроды, которые избирательно стимулируют сенсорные нервы. Это позволяет убедиться в том, что вблизи электрода отсутствуют другие нервы, передающие ощущения в ноге.
- В случае моторного (двигательного) тестирования на нерв посылается другой сигнал, который избирательно стимулирует двигательные нервы. Данный вид тестирования дает возможность проверить, находятся ли вблизи канюли двигательные нервы, отвечающие за сокращение мышц в ноге.
Как только тестирование будет завершено и врач убедится, что игла находится на безопасном расстоянии от любого важного сенсорного или двигательного нерва, вводится местный анестетик. Сразу после анестезии подаются радиоволны от кончика канюли в течение 90-180 секунд. После воздействия радиоволн канюли удаляют и наносят 3 небольшие повязки. Процесс длится менее 30 минут.
Эффективность РЧА при патологии КС
Сравнительное исследование T. Davis (2018), посвященное оценке охлажденной РЧА как альтернативного метода лечения остеоартроза КС, показало преимущество РЧА по сравнению с инъекциями в КС стероидных препаратов. В исследовании участвовал 151 пациент (диагноз – хронический остеоартроз КС в течение более чем 10 лет). Распределение пациентов на 2 группы – группу лечения методом РЧА и группу внутрисуставного введения стероидов – осуществлялось случайным образом.
В группе РЧА у пациентов перед процедурой проводили медикаментозную блокаду сенсорного коленного нерва, дабы убедиться, что боль в суставе связана именно с этим нервом. РЧА выполнялась в амбулаторных условиях под местной анестезией и при минимальной седации пациента.
До и после сравниваемых вмешательств пациентов просили оценить интенсивность боли по 10-балльной шкале. Перед исследованием уровень боли у всех больных составил в среднем 7 баллов, через месяц после лечения в группе РЧА и в группе, участникам которой делали инъекции стероида, интенсивность боли по ВАШ оценили в 3 и 4 балла соответственно. Через 6 мес 74% участников группы РЧА отметили снижение боли хотя бы на полбалла, в то время как в группе применения стероидов их было 16%. В течение 6 мес после лечения функции КС оценили как «удовлетворительные» 40% пациентов группы РЧА и 3% участников группы внутрисуставного введения стероидов. Улучшение общего состояния отметили 90 и 24% больных соответственно. Пациенты группы РЧА также значительно реже использовали обезболивающие препараты. Серьезных осложнений или нежелательных побочных эффектов не наблюдалось ни в одной из групп.
Среди недостатков исследования авторы отмечают малое количество участников и отсутствие слепого контроля: и врачи и пациенты знали, к какой группе принадлежат. Авторы намерены провести новое, более длительное, исследование эффективности метода в течение года и более, чтобы определить момент, когда подвергшийся абляции нерв регенерирует и потребуется проведение повторной процедуры.
Результаты собственных исследований применения РЧА при патологии КС
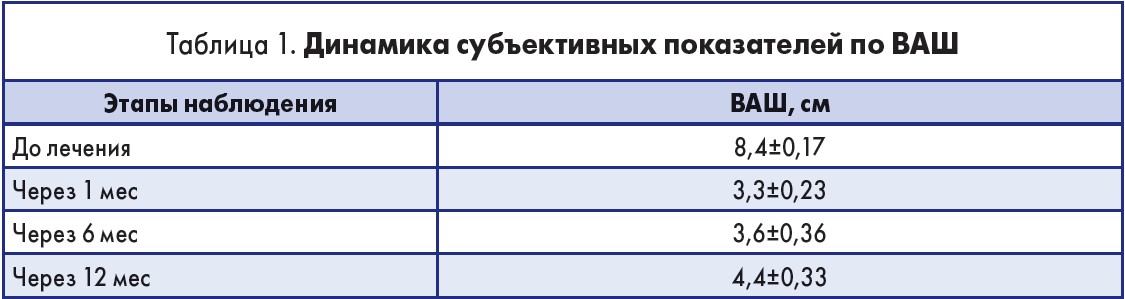
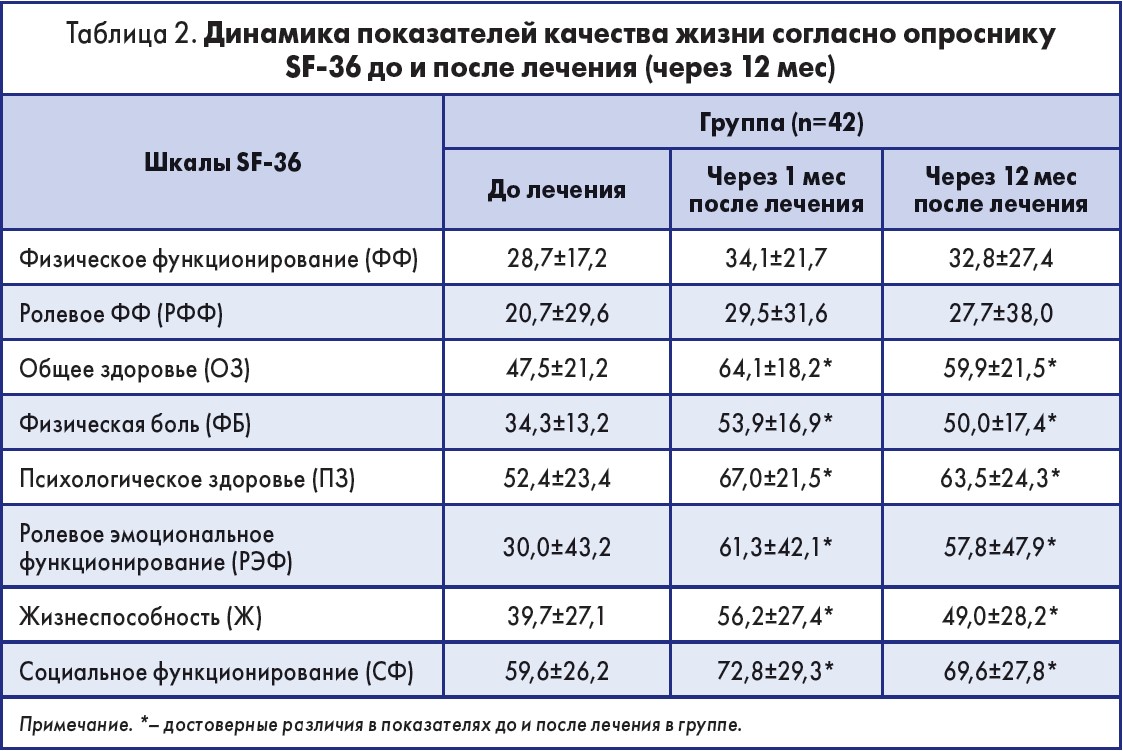
В проведенном нами проспективном исследовании проанализированы данные 42 пациентов (42 сустава), проходивших амбулаторное лечение. Возраст пациентов колебался от 30 до 80 лет. Средний возраст составил 53,4±9,5 года. Средняя продолжительность гонартроза – 7,4±6,8 года. Основной жалобой пациентов были боли в области КС. Рентгенологическая стадия (R-стадия) гонартроза оценивалась в соответствии с критериями J. Kellgren (1957). В исследование были включены больные с I-III R-стадиями остеоартроза. Всем пациентам выполняли процедуру РЧНА артикулярных ветвей нервов КС. Оценку результатов проводили по шкале ВАШ и опроснику качества жизни SF‑36 (Short Form‑36) (табл. 1).
Достоверным считали уменьшение болевого синдрома на ≥3 см. Так, спустя 1 мес после РЧНА 78,2% пациентов отмечали регресс болевого синдрома в пределах 4-6 см по ВАШ (р≤0,05), через 6 мес – 69,5%, 12 мес – 63,3%. Недостоверные улучшения или отсутствие динамики боли по ВАШ через 1 мес после РЧНА отмечали 21,8%, 6 мес – 31,5%, 12 мес – 34,7% больных.
По результатам анкетирования пациентов с использованием опросника SF‑36 были получены оценки качества жизни в баллах от 0 до 100. Чем больше ограничений испытывали больные в повседневной жизни за последний год после лечения, тем более низкие показатели демонстрировал этот опросник (табл. 2).
При оценке качества жизни по SF‑36 среди больных группы до и после лечения (через 1 и 12 мес) было установлено достоверное различие показателя «общего здоровья» (ОЗ). Наиболее высокие оценки в группе до и после лечения были получены по шкале «физическая боль» (ФБ), «ролевое эмоциональное функционирование» (РЭФ), «социальное функционирование» (СФ).
Выводы
РЧНА артикулярных веточек запирательного и бедренного нервов – эффективный метод лечения болевого синдрома коксалгии на фоне дегенеративного остеоартроза. Однако эта процедура не является универсальной и не имеет превентивных свойств, которые предотвращали бы прогрессирование основного заболевания, поэтому она должна применяться в сочетании с другим ортопедическим лечением. Метод РЧА нельзя считать альтернативой эндопротезированию ТБС. Однако РЧА может облегчить симптомы боли в случаях, когда другие консервативные методы лечения оказались неэффективными (внутрисуставные инъекции кортикостероидов, НПВП, гиалуроновой кислоты, аутологичные инъекции препаратов крови, кинезотерапия). Кроме того, этот метод может облегчить симптомы боли в ранний послеоперационный период после эндопротезирования ТБС.
РЧНА коленного сустава является безопасным, эффективным малоинвазивным терапевтическим методом у больных с остеоартрозом КС с положительной реакцией на диагностическую блокаду. РЧА также может быть проведена повторно, для того чтобы обеспечить дальнейшее облегчение боли. Сегодня большинство исследований выявили только кратковременную эффективность (приблизительно 12 мес) указанного метода, тем не менее простота процедуры и наличие данных об отсутствии неблагоприятных последствий позволяют многократно использовать его с целью уменьшения болевого синдрома.
Тематичний номер «Хірургія, Ортопедія, Травматологія» № 1 (31), лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...