Лікування артеріальної гіпертензії: на прийомі пацієнт високого ризику
Звертаємося до протоколу*
Що є головною метою лікування пацієнтів з артеріальною гіпертензією (АГ)?
Мета лікування пацієнта з АГ – досягнення максимального зниження сумарного ризику розвитку серцево-судинних (СС) ускладнень за рахунок:
- досягнення та підтримання цільового рівня артеріального тиску (АТ) ≤140/90 мм рт. ст.;
- модифікації факторів ризику, ефективного лікування супутніх клінічних станів.
У пацієнтів із цукровим діабетом (ЦД), хронічною хворобою нирок (ХХН) цільовий рівень АТ становить 130/80 мм рт. ст.
Якими способами можливо досягнути головної мети в лікуванні пацієнта з АГ?
Лікар має застосовувати як медикаментозні, так і немедикаментозні методи. Для пацієнтів із високим СС-ризиком і високим рівнем АТ медикаментозна терапія є важливою умовою уповільнення прогресування захворювання, профілактики розвитку ускладнень і збільшення тривалості життя.
Які антигіпертензивні препарати слід призначити на першому етапі лікування АГ?
Для лікування АГ використовують антигіпертензивні препарати з доведеною ефективністю щодо зниження ризику розвитку СС-ускладнень. До препаратів І ряду належать: діуретики, інгібітори ангіотензинперетворювального ферменту (ІАПФ), блокатори рецепторів ангіотензину ІІ (БРА), блокатори кальцієвих каналів (БКК), бета-блокатори (ББ) як у монотерапії, так і в комбінаціях. Препарати цих груп слід призначати з перших кроків лікування пацієнта з АГ.
У групі діуретиків препаратами вибору є тіазидні та тіазидоподібні діуретики. Петльові діуретики застосовують переважно в пацієнтів із нирковою недостатністю, а також для усунення набряків при хронічній застійній серцевій недостатності (СН).
ББ призначають за наявності спеціальних показань: перенесений інфаркт міокарда (ІМ) з ознаками СН; хронічна СН (ХСН); фібриляція передсердь, аневризма аорти.
Від чого залежить тактика призначення медикаментозної терапії? Коли слід призначати комбіновану антигіпертензивну терапію?
Тактика призначення пацієнту медикаментозної терапії залежить від рівня загального СС-ризику та рівня систолічного й діастолічного АТ. Чим вище ризик і рівень АТ, тим вище інтенсивність антигіпертензивної терапії. Пацієнтам з АГ високого та дуже високого ризику комбіновану антигіпертензивну терапію призначають уже на першому етапі лікування незалежно від ступеня АГ. Пацієнтам із високим рівнем АТ (АГ 2-3 ступеня) та низьким/помірним ризиком також слід призначати комбінацію препаратів.
Які переваги надає комбінована антигіпертензивна терапія?
Призначення двох антигіпертензивних препаратів із різними механізмами дії забезпечує вплив на різні ланки патогенезу АГ. Застосування комбінації антигіпертензивних препаратів дає змогу охопити більше факторів ризику, на які може впливати терапія. Комбіноване лікування посилює органопротекторні ефекти й забезпечує додаткове зниження CC-ризику. Крім того, використання антигіпертензивних засобів у комбінаціях надає можливість знизити дози та ризик розвитку небажаних ефектів.
Які критерії вибору антигіпертензивних препаратів для лікування пацієнтів з АГ високого ризику?
Слід обирати антигіпертензивні препарати, що забезпечують тривалий (не менш як 24 год) антигіпертензивний ефект; мають переконливу доказову базу щодо профілактики уражень органів-мішеней; продемонстрували в рандомізованих клінічних дослідженнях ефективність у зниженні ризику розвитку CC-ускладнень; мають сприятливий профіль безпеки; добре переносяться.
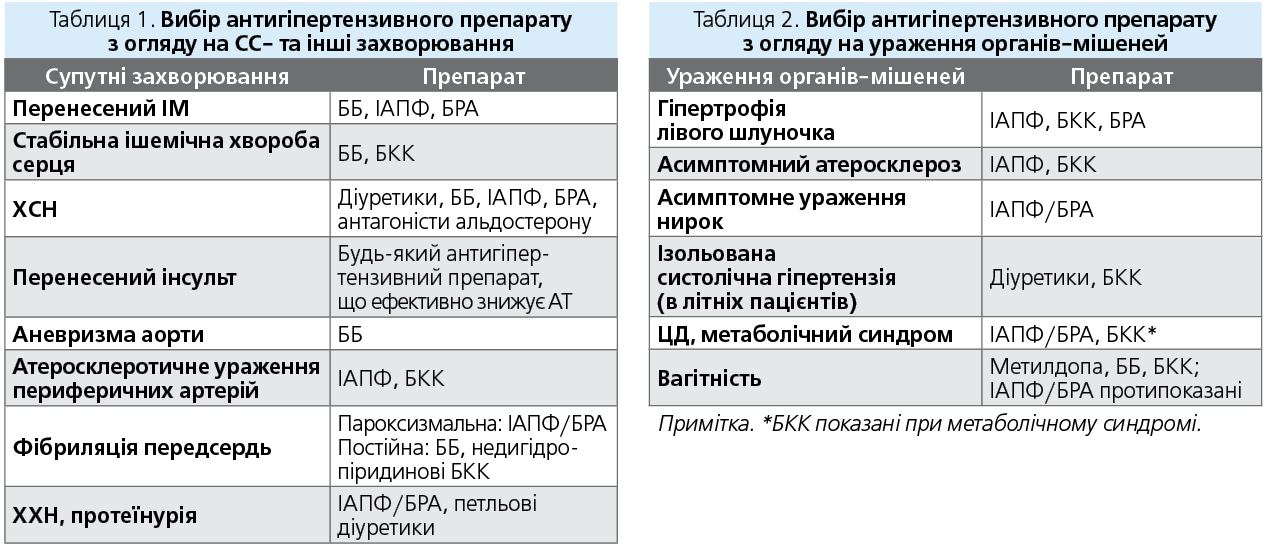
Чи слід орієнтуватися на супутні хвороби та стани під час вибору антигіпертензивного препарату?
Для антигіпертензивних препаратів різних груп є категорії пацієнтів, у лікуванні яких вони забезпечують найбільшу користь. Окрім того, антигіпертензивні препарати мають прямі показання щодо призначення при певних захворюваннях. Так, пацієнтам зі стабільною стенокардією обов’язково слід призначити ББ або БКК; у пацієнтів з ІМ препаратами вибору є ІАПФ/БРА, ББ; у хворих на ХСН, окрім блокаторів ренін-ангіотензинової системи та ББ, у схему терапії включають діуретики й антагоністи альдостерону (табл. 1, 2).
! Очевидно, що в більшості ситуацій антигіпертензивна комбінація має включати блокатор РА – ІАПФ або БРА. Другим компонентом може бути БКК або діуретик. Переваги мають фіксовані комбінації препаратів.
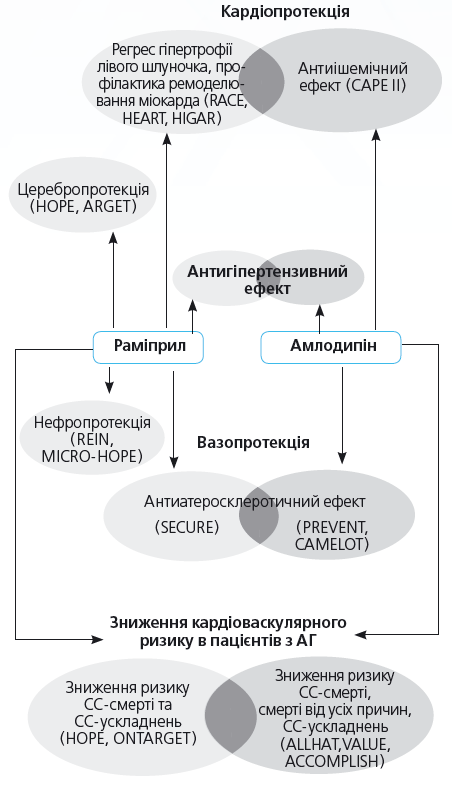
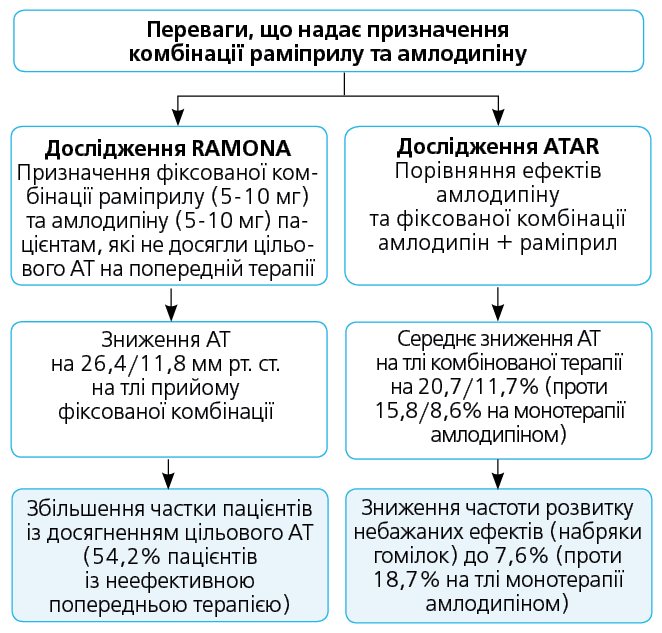
На прикладі комбінації ІАПФ раміприлу та БКК амлодипіну продемонструємо можливості поєднання цих засобів (рис. 1,2).
Рис. 1. Переваги комбінованої терапії раміприлом та амлодипіном: органопротекція та зниження СС-ризику
Рис. 2. Приклад раціональної антигіпертензивної терапії для впливу на прогноз
Як контролювати ефективність антигіпертензивної терапії? Що робити при неефективності препаратів І ряду?
До досягнення цільового рівня АТ при призначенні антигіпертензивної терапії планові візити пацієнта до лікаря з метою оцінювання переносимості, ефективності й безпечності лікування, а також контролю виконання пацієнтом отриманих рекомендацій проводяться з інтервалом у 2-3 тиж.
За неможливості нормалізації рівня АТ за допомогою комбінації препаратів І ряду додатково призначають препарати ІІ ряду (альфа-адреноблокатори, препарати центральної дії, агоністи імідазолінових рецепторів, блокатори реніну, алкалоїди раувольфії).
Доказів ефективного зниження ризику розвитку СС-захворювань при їх застосуванні значно менше порівняно з препаратами І ряду.
Як утримати прихильність пацієнта до довготривалого прийому антигіпертензивної терапії?
- Роз’ясніть пацієнту в доступній формі особливості подальшого розвитку захворювання; зауважте, з яким ризиком пов’язана відмова від лікування.
- Надайте рекомендації щодо змін стилю життя, харчування, фізичної активності.
- Навчіть пацієнта вимірювати АТ у домашніх умовах, вести щоденник самоконтролю АТ.
- Складіть план лікувально-профілактичних заходів; узгодьте з пацієнтом схеми та режим прийому препаратів.
- За необхідності комбінованої терапії призначте фіксовану комбінацію для спрощення режиму прийому препаратів.
- Відповідайте на запитання пацієнта.
*Уніфікований клінічний протокол первинної, екстренної та вторинної (спеціалізованої) медичної допомоги «Артеріальна гіпертензія» (Наказ МОЗ від 24.05.2012 № 384).
Підготувала Наталя Очеретяна
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (56) лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....