Хронический атрофический гастрит: современные представления и реальные возможности лечения больных
 Хронический атрофический гастрит (ХАГ) – мультифакторное заболевание, которое характеризуется прогрессирующим развитием атрофических изменений слизистой оболочки желудка (СОЖ) с уменьшением количества желез. ХАГ представляет собой предраковое состояние, наличие которого значимо повышает риск последующего развития у пациента рака желудка (РЖ). Согласно действующей Сиднейской системе классификации гастрита (Sydney System Classification, впервые предложена в 1990 г., обновлена в 1994 г.), ставшей первой с момента открытия в 1982 г. Helicobacter pylori (H. pylori) подробной классификационной системой данного заболевания, выделяют 2 основные формы ХАГ: мультифокальный атрофический гастрит и аутоиммунный атрофический гастрит.
Хронический атрофический гастрит (ХАГ) – мультифакторное заболевание, которое характеризуется прогрессирующим развитием атрофических изменений слизистой оболочки желудка (СОЖ) с уменьшением количества желез. ХАГ представляет собой предраковое состояние, наличие которого значимо повышает риск последующего развития у пациента рака желудка (РЖ). Согласно действующей Сиднейской системе классификации гастрита (Sydney System Classification, впервые предложена в 1990 г., обновлена в 1994 г.), ставшей первой с момента открытия в 1982 г. Helicobacter pylori (H. pylori) подробной классификационной системой данного заболевания, выделяют 2 основные формы ХАГ: мультифокальный атрофический гастрит и аутоиммунный атрофический гастрит.
Считается, что аутоиммунный атрофический гастрит обусловлен образованием аутоантител к париетальным клеткам и поражает преимущественно тело желудка, а развитие мультифокального атрофического гастрита ассоциировано с H. pylori, вредным воздействием различных экзогенных факторов и особенностями питания. Установлено, что ключевой и универсальной гистологической характеристикой обеих указанных форм ХАГ является метаплазия СОЖ. Поэтому в настоящее время для их обозначения рекомендуется использовать общий термин «метапластический»: аутоиммунный метапластический атрофический гастрит и экзогенный мультифокальный метапластический атрофический гастрит.
Именно метаплазия (преимущественно кишечная), выявляемая в биоптатах СОЖ, взятых у пациентов с ХАГ, высокорелевантна в плане как патогенеза этого заболевания, так и его осложнений (таких как пернициозная анемия, дисплазия и РЖ). Последовательность событий, с течением времени приводящих к развитию аденокарциномы желудка (нормальная слизистая оболочка → атрофический гастрит → кишечная метаплазия (КМ) → дисплазия → аденокарцинома кишечного типа), была описана P. Correa еще в 1988 г. и хорошо известна как каскад Корреа.
Учитывая значение ХАГ как предракового состояния, становится очевидным, почему с момента установления этого факта и до настоящего времени не ослабевает интерес, проявляемый учеными и клиницистами к возможностям профилактики и лечения данного заболевания. Так, в ходе проведенного Y.S. Park и соавт. в 2008 г. многоцентрового проспективного клинического исследования с участием 389 человек была предпринята попытка установить факторы риска развития ХАГ и КМ. Анализ полученных результатов убедительно подтвердил, что наиболее важными общими факторами риска развития ХАГ и КМ выступают инфекция H. pylori и возраст (≥61 года).
Важнейшими факторами риска развития ХАГ оказалась вирулентность H. pylori (положительный результат анализа на наличие антигенов СagA и VacA), а также локализация H. pylori в антруме и теле желудка. В развитии КМ, помимо инфицирования H. pylori и пожилого возраста, значимую роль играло употребление очень острой пищи, курение в анамнезе, а также повышение уровня провоспалительных факторов, в частности интерлейкина (IL)-10-592. Примечательно, что IL6-572 G, напротив, характеризовался протективными свойствами в плане развития КМ.
Особенности патогенеза ХАГ и прогнозирование канцерогенеза
С позиций патогенеза выделяют 2 основных пути формирования атрофии СОЖ:
1) непосредственная деструкция железистого аппарата желудка или деструкция на фоне хронического воспаления;
2) избирательная деструкция специализированных эпителиоцитов в условиях сохранения стволовых клеток, триггерами которой выступают инфекция H. pylori, аутоиммунные реакции, химические и медикаментозные воздействия (в том числе желчные кислоты – ЖК, нестероидные противовоспалительные препараты – НПВП) и др.
В последнее время все большее значение придается синергичному воздействию различных факторов, способных повреждать СОЖ, и в первую очередь – сочетанному пагубному воздействию на нее H. pylori и ЖК.
Так, под воздействием бактериальной фосфолипазы H. pylori ослабевают гидрофобные защитные свойства желудочной слизи и уменьшается толщина слизистого слоя, что облегчает реализацию прямого повреждающего действия на слизистую оболочку ЖК и других химических факторов. При этом повреждающий эффект ЖК зависит от их концентрации, конъюгации и значения интрагастрального рН: в кислой среде СОЖ активно повреждают тауриновые конъюгаты ЖК, в нейтральной и слабощелочной – неконъюгированные ЖК. Кроме того, при наличии в желудке желчи усиливается агрессивность таких «классических» повреждающих агентов, как НПВП, ацетилсалициловая кислота и факторы патогенности H. pylori.
Что же касается риска канцерогенеза, то к сожалению, Сиднейская система классификации гастритов и гастропатий, несмотря на широкое использование в клинической практике, не дает возможности его прогнозировать. В этом контексте существенным шагом вперед стало появление в 2008 г. классификационной шкалы OLGA (Operative Link for Gastritis Assessment), учитывающей степень атрофических изменений СОЖ (от отсутствия до тяжелой атрофии), их локализацию (антрум, тело желудка) и на основании этого выделяющей гистологические фенотипы для прогнозирования низкого либо высокого риска канцерогенеза.
Профилактические и терапевтические стратегии
Ключевая цель профилактики и лечения ХАГ и КМ – снижение распространенности РЖ в популяции. Поскольку доказано, что ключевым этиопатогенетическим фактором развития данных предраковых состояний выступает инфекция H. pylori, ни у кого не вызывает сомнений, что основной стратегией профилактики РЖ должна быть ее эрадикация. Вместе с тем комплексный подход к ведению пациентов с ХАГ и КМ предусматривает также выявление и коррекцию других вышеупомянутых триггеров и факторов риска (C.A.Gonzales, A. Agudo et al., 2012).
Результаты некоторых исследований свидетельствуют о том, что эрадикация H. pylori до формирования КМ может быть эффективна в снижении риска развития РЖ (J.G. Fox, T.C. Wang, 2001), однако вопрос о том, насколько она способна повлиять на естественное течение уже имеющейся КМ, остается открытым. Результаты длительного (6-7 лет) наблюдения за пациентами с ХАГ тела желудка и КМ (n=179/106 соответственно; E. Lahner et al., 2005) показали, что в течение этого периода атрофия слизистой оболочки тела желудка и КМ продолжали персистировать независимо от наличия инфекции H. pylori.
При этом у 8% пациентов развились неопластические изменения (Р <0,0001). В более поздних исследованиях (2010) было установлено, что через год после эрадикации H. pylori восстановление СОЖ было достигнуто лишь у 13,3% пролеченных пациентов, частичное регрессирование воспалительных изменений – у 58,6%. При этом у 28,2% пациентов сохранялось исходное воспаление – этот факт авторы связали с повышенной активностью ферментов циклоокисгеназы (ЦОГ) и индуцируемой синтазы оксида азота.
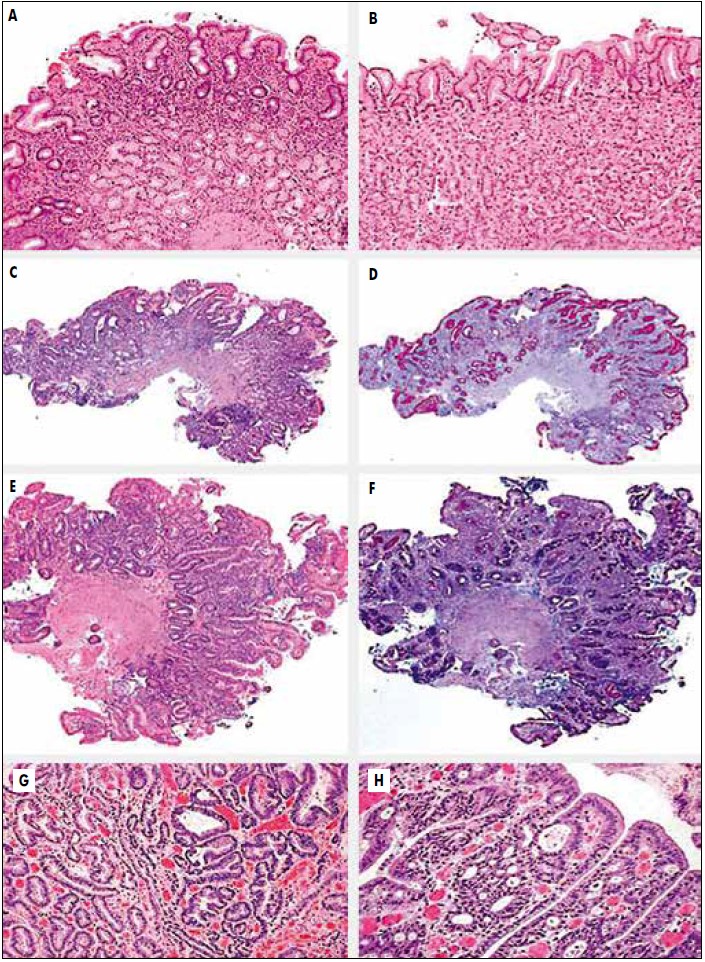
Рис. 1. Морфологические изменения СОЖ в процессе канцерогенеза (M. Dinis-Ribeiro et al., 2012)
A, B – неатрофический гастрит без атрофии желез и/или КМ: (A) антрального отдела (окрашивание гематоксилином и эозином ×40); (B) тела желудка (окрашивание гематоксилином и эозином, ×100). C, D – умеренная атрофия глубоких антральных желез (уменьшение количества желез на 30-60%) без КМ: (C) окрашивание гематоксилином и эозином, ×40; (D) реактив Шиффа – окрашивание альциановым синим (×40), выявляющее утрату желез и наличие единичного фокуса КМ в поверхностной части СОЖ. E, F – тяжелая атрофия слизистой оболочки антрального отдела желудка с утратой более чем 60% изначального количества секретирующих слизь желез, замещенных КМ: (E) окрашивание гематоксилином и эозином, ×40; (F) реактив Шиффа – окрашивание альциановым синим, ×40. G, H – дисплазия и внутрислизистая карцинома: (G) низкая степень дисплазии слева и высокая – справа (окрашивание гематоксилином и эозином, ×100); (H) внутрислизистая карцинома (окрашивание гематоксилином и эозином, ×200).
В 2012 г. в журнале Endoscopy M. Dinis-Ribeiro и соавт. были опубликованы Рекомендации по ведению предраковых состояний и повреждений слизистой оболочки желудка (MAPS), разработанные экспертами Европейского общества гастроинтестинальной эндоскопии (ESGE), Европейской группы по изучению H. pylori (EHSG), Европейского общества патологии (ESP) и Португальского общества эндоскопических исследований желудочно-кишечного тракта (SPED).
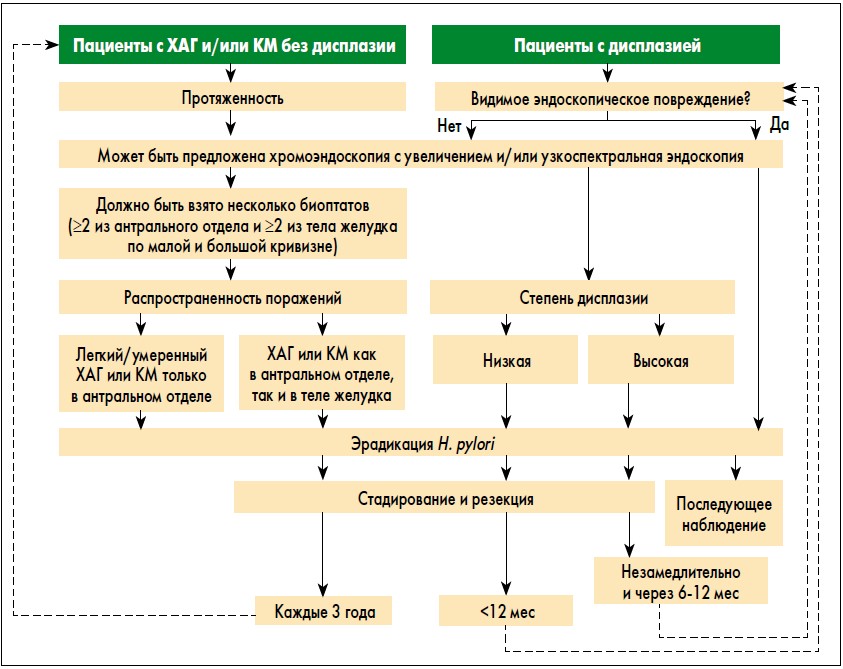
В этом документе подчеркивается, что ХАГ, КМ и дисплазия желудочного эпителия (рис. 1) отмечаются достаточно часто и несомненно ассоциированы с повышенным риском РЖ. Поэтому в случае их выявления необходимо адекватное установление точной стадии патологического процесса, а также динамическое клинико-лабораторно-инструментальное наблюдение за пациентами в соответствии с предложенным экспертами алгоритмом (рис. 2).
Рис. 2. Алгоритм ведения пациентов с предраковыми состояниями и повреждениями слизистой оболочки желудка (MAPS)
В соответствии с данными рекомендациями эрадикация H. pylori способствует излечению хронического неатрофического гастрита и может приводить к частичному регрессированию ХАГ (уровень доказательности I+, класс рекомендации В). Как указывается в рекомендациях, хотя эрадикация H. pylori у пациентов с КМ и не вызывает ее обратного развития, она может замедлять прогрессирование неоплазии и следовательно все равно настоятельно рекомендуется (уровень доказательности I+, класс рекомендации В). Эрадикация H. pylori также показана пациентам с предшествующей неоплазией после эндоскопического либо хирургического лечения (уровень доказательности I++, класс рекомендации А).
В данных рекомендациях также освещены дополнительные меры, которые могут быть использованы в ведении пациентов с предраковыми состояниями желудка. Так, по мнению экспертов, в настоящее время пока не может быть утверждено применение ингибиторов ЦОГ‑2 с целью снижения риска прогрессирования предраковых изменений СОЖ (уровень доказательности I+, класс рекомендации В). На момент принятия рекомендаций экспертами также не поддерживалось использование диетических добавок на основе антиоксидантов (аскорбиновая кислота и бета-каротин) в качестве средств для уменьшения распространенности атрофии и КМ (уровень доказательности I+, класс рекомендации В).
Вместе с тем контроль других факторов риска, не связанных с инфекцией H. pylori, рассматривается в качестве перспективного и активно изучающегося подхода, который в будущем способен повлиять на кумулятивную частоту развития РЖ. С этой целью продолжаются исследования потенциального профилактического эффекта адекватного потребления свежих овощей и фруктов. Следует отметить, что положительное антиоксидантное влияние витамина С, фолиевой кислоты и бета-каротина уже было установлено в некоторых ранее проведенных исследованиях (P. Correa, E.T. Fantham et al., 2000), хотя и не подтверждено в выполненных к настоящему времени метаанализах. Высказывается предположение, что дополнительные преимущества пациентам с ХАГ и КМ может принести подход, включающий сочетание эрадикации H. pylori с соблюдением определенных диетологических рекомендаций и употреблением пищевых добавок (G. Bjelakovic, D. Nikolova et al., 2004).
Особого внимания заслуживает возможность применения у пациентов с ХАГ мукоцитопротекторов – препаратов, способных уменьшать либо устранять повреждения слизистой оболочки гастродуоденальной зоны, вызванные различными воздействиями. В качестве оптимальных мукоцитопротекторов для пациентов с ХАГ в настоящее время могут рассматриваться висмута субцитрат коллоидный и урсодезоксихолевая кислота (УДХК, Урсохол®).
Висмута субцитрат коллоидный обладает антибактериальным действием, повышает эффективность эрадикации, обеспечивает противовоспалительный эффект, частично связывает ЖК, проявляет антиоксидантное действие, что способствует уменьшению экспрессии онкогенов (А.В. Яковенко и соавт., 2006; А.В. Кононов и соавт., 2011; В.Т. Ивашкин и соавт., 2014). Назначение УДХК (Урсохол®) обеспечивает влияние на одну из основных не связанных с H. pylori причин, поддерживающих хроническое воспаление в СОЖ, – агрессивное воздействие ЖК, что особенно актуально у пациентов с дуоденогастральным рефлюксом и рефлюкс-гастритом. УДХК вытесняет токсичные ЖК, делая рефлюктат менее агрессивным, и встраивается в фосфолипидный слой мембран, повышая его устойчивость к повреждающим факторам. Терапия УДХК предотвращает индуцированный гидрофобными ЖК апоптоз, снижает литогенность желчи и обеспечивает улучшение ее эвакуации из желчного пузыря.
Учитывая длительность курсов приема УДХК, немаловажное значение для пациентов приобретает стоимость препарата, которая, безусловно, не должна становиться препятствием для эффективного и современного лечения. В клинической практике хорошо зарекомендовал себя отечественный препарат УДХК Урсохол® (ЧАО «Фармацевтическая фирма «Дарница»), выпускаемый в форме капсул по 250 мг и имеющий наиболее доступную (в сравнении с зарубежными препаратами УДХК) стоимость.
Применение препарата Урсохол® в комплексной терапии у пациентов с ХАГ/КМ после эрадикации H. pylori дает возможность на практике реализовать индивидуальный подход к коррекции ключевых факторов риска, способствующих поддержанию хронического воспаления в СОЖ и повышению риска малигнизации, а именно – нивелировать агрессивное воздействие ЖК и обеспечить мукоцитопротекцию.
Список литературы находится в редакции.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (48), травень 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...