Сучасні стандарти діагностики й лікування алергічного риніту з позицій доказової медицини
Будь-яке клінічне рішення лікаря має базуватися на наукових фактах, що спонукає фахівців у пошуках вирішення проблеми звертатися до різного роду джерел, однак отримана з них інформація не завжди достовірна, а різноманіття лікарських препаратів на фармацевтичному ринку ще більше ускладнює вибір лікувальної тактики.
Порятунком у цьому інформаційному хаосі став проект «Школа доказової медицини» (далі – Школа), метою якої є представлення сучасних міжнародних та вітчизняних концепцій діагностики й лікування захворювань ЛОР-органів та їх реалізація в діяльності практикуючого лікаря. З кожним засіданням Школи кількість учасників зростає, а дружня й невимушена атмосфера забезпечує продуктивність і легкість засвоєння інформації. 3 травня 2018 року «Школа доказової медицини» зібрала представників ЛОР-спільноти у Львові. Сесія була присвячена темі алергічного риніту (АР), а спікерами виступили провідні спеціалісти з оториноларингології. Лекції базувалися виключно на даних доказової медицини й були практично орієнтованими, а інтерактивний формат подачі залучив до процесу обговорення всіх учасників конференції, зробивши ступінь інформативності зустрічі по-справжньому унікальним.
 Першим спікером став завідувач кафедри оториноларингології Одеського національного медичного університету, доктор медичних наук, професор С.М. Пухлік. У своїй доповіді основний акцент він зробив на питаннях патогенезу та діагностики АР.
Першим спікером став завідувач кафедри оториноларингології Одеського національного медичного університету, доктор медичних наук, професор С.М. Пухлік. У своїй доповіді основний акцент він зробив на питаннях патогенезу та діагностики АР.
– Необхідно пам’ятати про те, що діагноз «алергічний риніт» насамперед має ставитися на основі клініки (закладеність та виділення з носа, приступи чхання, свербіж у носовій порожнині, у частини пацієнтів – ослаблення або втрата нюху, головний біль, прояви кон’юнктивіту, загальна слабкість і порушення сну) та даних анамнезу: прослідковується загострення при контакті з певними речовинами або в певні періоди (пилкування рослин), супутня бронхіальна астма (БА), алергічний дерматит, обтяжений сімейний анамнез. Подальші діагностичні процедури мають включати в себе:
- фізикальне обстеження, під час якого можна виявити порушення розвитку лицевого черепа, а також характерне «алергічне обличчя» (темні круги під очима внаслідок стазу в периорбітальних венах);
- передню риноскопію;
- ендоскопічне дослідження порожнини носа;
- шкірні тести з алергенами методом прик-тесту (є найбільш технологічним, уніфікованим, специфічним і безпечним методом шкірного тестування);
- визначення алерген-специфічного імуноглобуліну Е (IgE) в сироватці крові.
Варто підкреслити, що саме на підставі фізикального обстеження та риноскопії формується клінічний діагноз. Тобто встановлення первинного клінічного діагнозу АР абсолютно реально без додаткового діагностичного тестування. Визначення «клінічний діагноз» передбачає, що це вірогідний діагноз, не підтверджений алерготестуванням. І за відсутності достатньої кількості алергенів клінічний діагноз вже є підставою для призначення лікування.
 Завідувач кафедри оториноларингології з офтальмологією стоматологічного факультету ВДНЗ «Українська медична стоматологічна академія» (м. Полтава), доктор медичних наук, професор С.Б. Безшапочний представив доповідь: «Поліпи носа: історія питання та анатомія». Сергій Борисович розкрив основні етіологічні, патогенетичні та діагностичні аспекти цього захворювання й розповів про принципи лікування, базуючись на даних доказової медицини.
Завідувач кафедри оториноларингології з офтальмологією стоматологічного факультету ВДНЗ «Українська медична стоматологічна академія» (м. Полтава), доктор медичних наук, професор С.Б. Безшапочний представив доповідь: «Поліпи носа: історія питання та анатомія». Сергій Борисович розкрив основні етіологічні, патогенетичні та діагностичні аспекти цього захворювання й розповів про принципи лікування, базуючись на даних доказової медицини.
– Етіологія та патогенез виникнення поліпів носа, так званий поліпоз носа (ПН), до кінця не вивчені. Існує безліч теорій розвитку захворювання, основні з яких вказують на можливе залучення в процес вірусів, грибків і бактерій. Достовірно відомо лише те, що в основі патогенезу лежить еозинофільне запалення слизової носа. ПН найбільш поширений серед хворих із БА та з непереносимістю ацетилсаліцилової кислоти, однак частота ПН серед пацієнтів з АР навіть менша, ніж в загальній популяції. Клінічна картина при поліпах носа така ж, як і при АР, однак уже на етапі проведення передньої риноскопії можна виявити поліпи, а ендоскопічне дослідження дозволяє підтвердити діагноз.
З точки зору доказової медицини, алгоритм лікування назальних поліпів є досить прозорим (рис. 1). Ендоназальні кортикостероїди (ЕКС) є основою лікування ПН, що відображено в міжнародних консенсусах. У разі необхідності проведення операції перевагу необхідно віддавати функціональній ендоскопічній хірургії приносових синусів.
 Завершив засідання Школи голова експертної групи МОЗ України за напрямом «Отоларингологія. Дитяча отоларингологія. Сурдологія», доктор медичних наук, професор В.І. Попович, який у своїй доповіді розкрив основні положення клінічної настанови, затвердженої відповідно до наказів МОЗ України від 29.12.2016 р. № 1422 та від 21.03.2017 р. № 302 «Алергічний риніт і його вплив на астму (ARIA)».
Завершив засідання Школи голова експертної групи МОЗ України за напрямом «Отоларингологія. Дитяча отоларингологія. Сурдологія», доктор медичних наук, професор В.І. Попович, який у своїй доповіді розкрив основні положення клінічної настанови, затвердженої відповідно до наказів МОЗ України від 29.12.2016 р. № 1422 та від 21.03.2017 р. № 302 «Алергічний риніт і його вплив на астму (ARIA)».
Концептуальною основою протоколу стало положення про те, що АР – це запалення слизової оболонки носа та приносових пазух і є місцевим проявом системного захворювання, а відповідно, має неназальні симптоми, які й визначають тяжкість перебігу захворювання.
– Встановлення первинного клінічного діагнозу АР згідно з критеріями ARIA є абсолютно реальним без додаткового діагностичного тестування й дає старт початку лікування (табл. 1).
Наступною складовою діагнозу є встановлення тяжкості захворювання. Легкий перебіг характеризується нормальним сном, активністю протягом дня, під час занять спортом і відпочинку та відсутністю симптомів, що сильно турбують. При середньотяжкому перебігу турбує один, а при важкому – кілька симптомів з наступних:
 порушення сну;
порушення сну;- порушення нормальної активності протягом дня, під час занять спортом та відпочинку;
- знижена працездатність;
- наявність симптомів, що сильно турбують.
Після встановлення діагнозу необхідно призначити комплексне етіопатологічне лікування. Основною метою терапії АР є не виліковування захворювання, а досягнення і підтримка адекватного клінічного контролю над ним.
Відповідно до вимог доказової медицини доведена ефективність груп препаратів, представлених у таблиці 2.
Специфічна імунотерапія є етіологічним лікуванням АР. Принцип її полягає у введенні хворому причинних агентів (алергену або алергенів), які є етіологічними чинниками захворювання, з поступовим підвищенням доз і збільшенням інтервалу між введенням алергенів. Найбільш ефективною і безпечною є методика сублінгвальної імунотерапії, яка виконується самим пацієнтом вдома.
Імунотерапія показана при достатньому контролі над захворюванням, що стає можливим завдяки патогенетичній терапії.
Невід’ємною частиною лікування АР є іригаційна терапія, яка полягає в очищенні слизової оболонки носа ізотонічною морською водою, що забезпечує елімінацію причинно-значущих алергенів, відновлення фізіологічного стану слизової оболонки носа та її зволоження, нормалізацію місцевого імунітету та очищення слизової перед застосуванням інших топічних препаратів для покращення їх аплікації.
Топічні кортикостероїди є золотим стандартом у патогенетичному лікуванні АР. Мометазону фуроат має таку саму потужну антиалергічну, протинабрякову та протизапальну дію, як глюкокортикостероїди першого та другого покоління (гідрокортизон, преднізолон, дексаметазон), але, на відміну від них, – низьку системну біодоступність (0,1%) і, відповідно, високий рівень безпеки. Мометазон виражено полегшує такі симптоми, як чхання, ринорея, закладеність носа, свербіж і очні симптоми у хворих на АР. Крім цього він ефективний щодо коморбідних станів: зменшує розмір глоткового кільця на 84% через 8 тиж лікування й покращує функцію слухових труб у пацієнтів з АР. Терапія мометазону фуроатом протягом року знижує кількість еозинофілів у слизовій оболонці в 2,6 разу.
Основними побічними реакціями при застосуванні топічних кортикостероїдів є головний біль та носові кровотечі. Мометазон протипоказаний у ранньому післяопераційному періоді після втручань на носі.
Ще однією групою лікарських засобів, які впливають на патогенез захворювання, є антигістамінні препарати. Їхня дія реалізується завдяки зв’язуванню на конкурентних принципах з рецепторами гістаміну на клітинах різних тканин, нівелюючи таким чином його ефекти.
Антигістамінні препарати першого покоління (дімедрол, тавегіл, супрастин, діазолін) мають низку недоліків:
- діють лише 1,5-3 год;
- не повністю зв’язуються з Н1-рецепторами гістаміну;
- проникають крізь гематоенцефалічний бар’єр, викликаючи седативну та снодійну дію;
- зв’язуються з іншими рецепторами (М-холінорецепторами, α-адренорецепторами);
- викликають швидке звикання (на 7-12-й добі).
Виходячи з вищесказаного зрозуміло, що перевага має віддаватися антигістамінним препаратам другого покоління, які характеризуються швидким початком (протягом 1-3 год) та тривалістю дії (12-24 год), а також відсутністю тахіфілаксії при тривалому прийомі. Основними представниками цієї групи препаратів є лоратадин, акривастин і цетиризин. Лоратадин та акривастин метаболізуються в печінці через систему цитохрому Р450 і перетворюються на активні метаболіти, які безпосередньо блокують Н1-гістамінові рецептори. Недоліком є те, що в пацієнтів з ураженням печінки метаболізм неактивних антигістамінних препаратів з утворенням активних метаболітів може порушуватись, і, відповідно, ефективність від призначення буде низькою, тому перевагу необхідно віддавати препаратам, які не метаболізуються печінкою або метаболізуються в незначній кількості. Такі властивості має цетиризин, діюча речовина лікарського засобу Цетрин®. Перевагою препарату є те, що він є активним метаболітом, не конкурує за ферментні системи печінки і не впливає на метаболізм інших лікарських засобів. Відповідно, призначаючи Цетрин®, можна не хвилюватися про виникнення фармакокінетичних взаємодій у разі необхідності призначення інших препаратів, а також мінімізувати вірогідність неефективності терапії в пацієнтів з патологією печінки.
Ще однією групою препаратів із доведеною ефективністю в лікуванні АР є антагоністи лейкотрієнових рецепторів, основним представником яких є монтелукаст. Він має потужну протизапальну дію, особливо показаний за наявності коморбідної БА, високий рівень безпеки і, за необхідності тривалого застосування, може стати альтернативою антигістамінним препаратам або ЕКС. Негативними моментами при застосуванні монтелукасту є те, що він не знімає загострення, а також може викликати розлади сну та головний біль.
Лікування АР являє собою доволі тривалий процес, тому для швидкого зняття симптомів доцільним є короткочасне (3-4 дні) призначення деконгестантів, які швидко нормалізують функцію носового дихання, тим самим покращуючи комплаєнс пацієнтів щодо базисної терапії.
Перевагу необхідно віддавати препаратам довготривалої дії, представником яких є оксиметазолін. Більшість назальних спреїв, діючою речовиною яких є оксиметазолін, в якості консерванту містять у своєму складі бензалконія хлорид, який має циліотоксичний ефект та знижує ефективність мукоциліарного транспорту. Винятком є препарат Називін® Сенситив, який не містить бензалконію, а стерильність його забезпечується посрібленою спіраллю з бактерицидними властивостями та системою фільтрів. Таким чином, Називін® Сенситив має швидкий і тривалий деконгестивний ефект (до 12 год) без циліотоксичного ефекту та зниження мукоциліарного кліренсу. Препарат призначається короткочасно, до отримання клінічного ефекту від патогенетичної терапії.
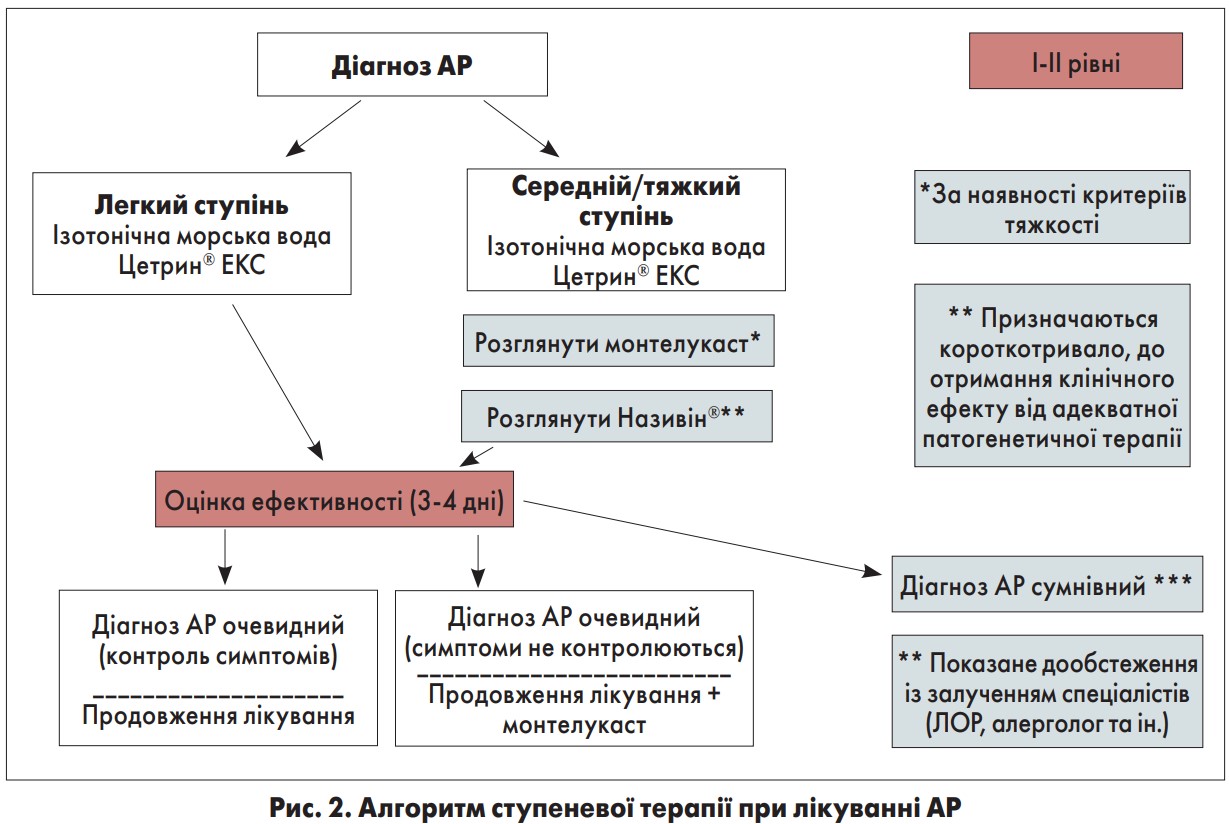
Персистуюче запалення при АР є постійно триваючим процесом навіть за відсутності симптомів, і саме воно має бути метою ступеневої терапії, яка дозволяє дотримуватися принципу індивідуалізації лікування. Під ступеневою терапією мається на увазі досягнення повного клінічного контролю над захворюванням при застосуванні найменшої кількості медикаментів. Алгоритм ступеневої терапії представлений на рисунку 2.
За певних ситуацій консервативна терапія не забезпечує контролю над захворюванням, і необхідно розглянути питання про хірургічне втручання. Показання до нього виникають у випадках:
- коли можливості консервативного лікування не дозволяють поліпшити носове дихання (необхідність використовувати деконгестанти);
- незворотних (фіброзна або сосочкова) форм гіпертрофії носових раковин, які виникли на фоні АР;
- аномалій носових структур;
- медикаментозного риніту;
- коморбідного поліпозу.
При хірургічному лікуванні хворих на АР слід дотримуватися принципів функціональності та мінімальної інвазивності. Операція в цьому випадку має бути виконана на фоні медикаментозної терапії. Перевага віддається малоінвазивним ендоскопічним методикам, а саме підслизовій лазерній, ультразвуковій або класичній вазотомії, FESS.
Сучасні хірургічні технології дозволяють нормалізувати носове дихання, ліквідувати аномалії внутрішньоносових структур, а за необхідності – відновити нормальний дренаж, аерацію пазух і видалити патологічно змінені тканини. Однак позитивний результат навіть такої функціональної операції за відсутності адекватної фармакотерапії АР буде лише частковим і недовготривалим.
У результаті ефективного лікування досягається низка цілей, до яких, крім ліквідації чи значного зменшення закладеності, виділень з носа, свербежу та чхання, відноситься відновлення нюху, покращення якості життя пацієнтів, запобігання трансформуванню АР у БА та розвитку коморбідних захворювань й ускладнень.
Необхідно пам’ятати, що лікувати потрібно не просто АР, а АР у конкретної людини, оскільки в пацієнтів з одним діагнозом можуть спостерігатися різні варіанти патології, що й лягло в основу ступеневої терапії.
Організаторам заходу вдалося зробити його насиченим і по-справжньому корисним. Напевно, головним плюсом стало наближення міжнародних протоколів, заснованих на даних доказової медицини, до українських реалій, а також оптимізація великих об’ємів інформації в зручні, практично орієнтовані алгоритми діагностики та лікування. «Школа доказової медицини» – відносно молодий, але вже дійсно успішний проект, який знаходить дедалі більше прихильників, а ті, хто не може особисто відвідати цей інформативний захід, можуть знайти всю необхідну інформацію за посиланням https://orl.ifnmu.edu.ua.
Підготувала Ганна Кирпач
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (43), травень 2018 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...
Стандарти медичної допомоги «Туберкульоз» розроблені на основі Клінічної настанови «Туберкульоз», яка ґрунтується на принципах доказової медицини з урахуванням сучасних міжнародних рекомендацій і підходів щодо профілактики, систематичного скринінгу, діагностики та лікування туберкульозу (ТБ) (у тому числі серед дітей і підлітків), відображених у клінічних настановах. Ознайомитися з клінічною настановою «Туберкульоз» можна за посиланням https://www.dec.gov.ua/mtd/tuberkuloz/....
24 березня – Всесвітній день боротьби з туберкульозом. За даними Електронної системи охорони здоров'я (ЕСОЗ), у 2023 році в Україні 98 773 пацієнти мали встановлений діагноз туберкульозу (ТБ), 22 379 пацієнтам діагноз ТБ було встановлено вперше. ...