Антилейкотриеновые препараты как неотъемлемый компонент терапии бронхиальной астмы
17-19 апреля в Днепре прошел III Национальный конгресс по иммунологии, аллергологии и иммунореабилитации, посвященный 50-летию создания аллергологической службы в Днепропетровской области. На форуме украинские и зарубежные специалисты представили большое количество докладов, затронувших наиболее проблемные и актуальные аспекты аллергологии, в том числе вопросы лечения бронхиальной астмы (БА). Особое внимание было обращено на использование антагонистов лейкотриеновых рецепторов (АЛТР), а именно монтелукаста (Милукант) как наиболее известного представителя данной группы, который значительно повышает эффективность базисной терапии БА.
 В рамках конгресса, в частности, прозвучал доклад «Бронхиальная астма на этапе постановки диагноза: критерии диагностики и особенности пробной терапии» заведующей кафедрой педиатрии № 1 Национальной медицинской академии последипломного образования им. П.Л. Шупика МЗ Украины (г. Киев), доктора медицинских наук, профессора Елены Николаевны Охотниковой.
В рамках конгресса, в частности, прозвучал доклад «Бронхиальная астма на этапе постановки диагноза: критерии диагностики и особенности пробной терапии» заведующей кафедрой педиатрии № 1 Национальной медицинской академии последипломного образования им. П.Л. Шупика МЗ Украины (г. Киев), доктора медицинских наук, профессора Елены Николаевны Охотниковой.
– В настоящее время отмечаются тенденция к гиподиагностике и обусловленное этим недостаточное лечение БА у детей, что стало реальной международной проблемой, включая и Украину. Причинами этого является значительный разрыв между пониманием (а часто и незнанием) основных положений современных международных и национальных рекомендательных документов по лечению БА и непосредственными назначениями врачей, прежде всего первичного контакта. Кроме того, повсеместно встречаются нежелание врачей ставить диагноз БА (фармакофобия) и одновременно боязнь такого диагноза со стороны родителей. Это особенно часто наблюдается у детей первых лет жизни на начальных этапах развития астмы в виде своеобразной клинической симптоматики – повторных эпизодов бронхообструкции или синдрома свистящего дыхания (визинг) на фоне острой респираторной вирусной инфекции (ОРВИ), а затем и без ОРВИ, что отражается в неправильном диагнозе «рецидивирующий обструктивный бронхит» и симптоматическом лечении только острых респираторных нарушений.
Вместе с тем БА уже давно считается наиболее частым хроническим заболеванием органов дыхания у детей (с дебютом иногда в грудном возрасте), обусловленным хроническим, постоянно текущим (персистирующим) активным воспалительным процессом в дыхательных путях и требующим длительной базисной терапии противовоспалительными препаратами. Однако именно их продолжительного применения (особенно ингаляционных кортикостероидов – ИКС) и боятся родители и многие врачи-педиатры (стероидофобия), что в конце концов приводит к необратимым изменениям в бронхах вследствие формирования ремоделинга – развитию фиброза, склероза и облитерации мелких бронхов. К сожалению, до сих пор мало кто знает о праве врача (прежде всего педиатра и семейного врача) на проведение пробной терапии (ex juvantibus) при подозрении на БА, задокументированном в действующем Унифицированном клиническом протоколе по ведению детей с БА (приказ от 8.10.2013 г. № 868). Указанный протокол регламентирует назначение пробной терапии в случае вероятной БА сроком не менее 2-3 мес, то есть врачу первичного контакта дано право без потери времени сразу назначить патогенетическую терапию, во время которой должна проводиться дифференциальная диагностика БА и других схожих с ней заболеваний.
Безусловно, диагностика БА у детей первых 5-6 лет жизни достаточно сложна, но и не невозможна, хотя и базируется на преимущественно клинических признаках. Важно определить вероятность формирования БА у детей; для этого рекомендуется использовать индекс API («asthma predictive index» – индекс вероятности астмы) (рис. 1).
Что касается диагностики БА, то одним из признаков вероятной астмы у детей младше 5 лет является кашель. В то же время это неотъемлемый симптом как БА, так и аллергического ринита (АР). Поэтому при наличии хронического непродуктивного кашля необходимо проводить диагностический поиск двух указанных заболеваний, особенно учитывая их очень частую (почти 100%) коморбидность. В пользу диагноза БА свидетельствует сочетание кашля, визинга и затрудненного дыхания, возникающих на фоне физической активности, смеха, плача, контакта с табачным дымом и т. д. Следующим важным моментом анамнеза является сниженная активность ребенка. Она должна вызвать обеспокоенность у родителей и врачей, поскольку может быть обусловлена «нехваткой» воздуха во время физической нагрузки. При постановке диагноза БА и АР следует учитывать отягощенность по аллергии (прежде всего на предмет БА) семейного и индивидуального анамнеза. Но решающим доводом, подтверждающим БА, остается клиническое улучшение в течение 3 мес и развитие обострения в случае прекращения пробной терапии низкими дозами ИКС или антилейкотриеновыми препаратами (АЛТП) и сальбутамолом по необходимости.
Более четкие показания к назначению пробной терапии указанными лечебными средствами отдельно для детей дошкольного и школьного возраста определены международными рекомендациями GINA-2016-2017 (Global Strategy for Asthma Management and Prevention – Глобальная стратегия по управлению и профилактике БА). Для дошкольников это:
- вероятность БА и отсутствие контроля респираторных симптомов и/или частые эпизоды визинга (>3 за сезон);
- нечастые, но более тяжелые вирус-индуцированные эпизоды бронхообструктивного синдрома;
- сомнительность диагноза БА на фоне высокой потребности в β2-агонистах короткого действия (каждые 6-8 нед).
У детей школьного возраста пробное лечение проводится при наличии:
- симптомов ≥2 раза в неделю и ≤2 раза в месяц;
- ночных пробуждений из-за симптомов ≥1 раз в месяц;
- ≥1 фактора риска обострений.
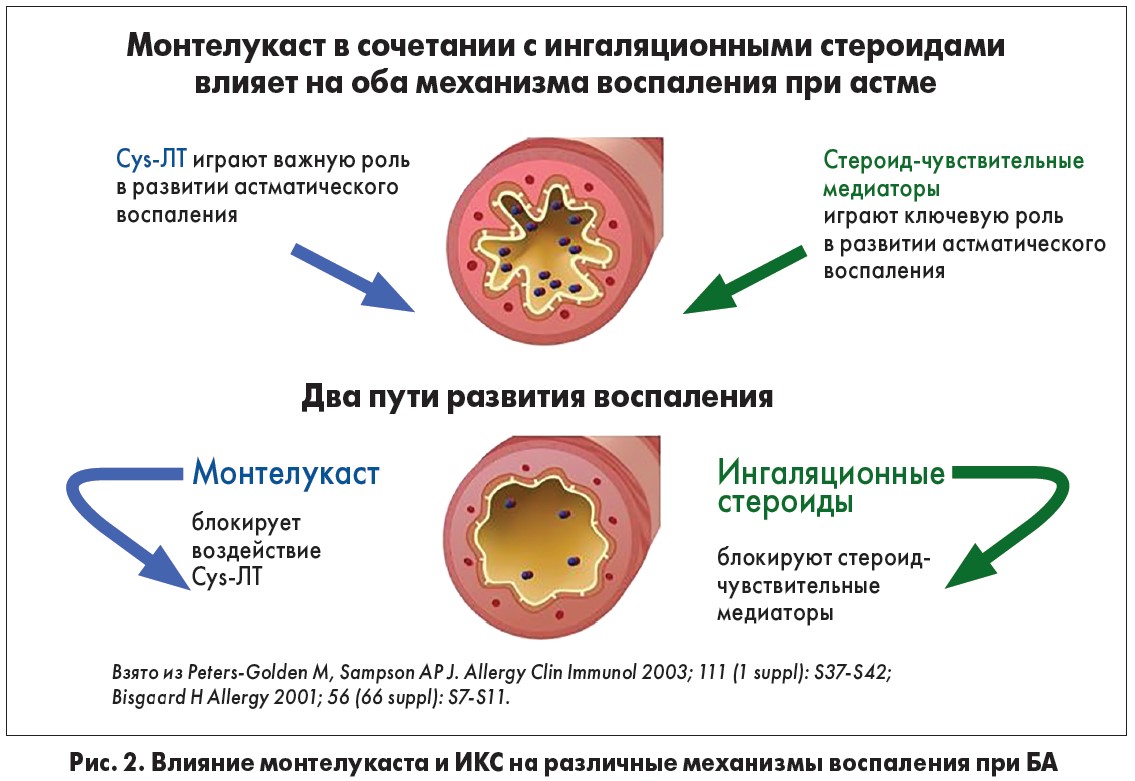
В соответствии с последними рекомендациям GINA-2018 у детей младше 5 лет медикаментозная терапия в качестве базисной предусматривает назначение суточных низких доз ИКС, АЛТП и короткодействующих β2-агонистов по необходимости. У тех детей, которые по разным причинам не могут получать ИКС, препаратами первой линии являются антагонисты лейкотриеновых рецепторов (АЛТР). Комбинированная терапия ИКС и АЛТР (монтелукаст) влияет на несколько механизмов воспаления при БА (рис. 2), позволяя предотвратить ремоделирование дыхательных путей. Следует отметить, что в ремоделировании главная роль принадлежит именно цистеинил-лейкотриенам (Cys-ЛТ). Они секретируются большинством иммунных клеток и, как ключевые медиаторы воспаления, имеют значительный прямой бронхоконстрикторный и провоспалительный эффекты. Монтелукаст блокирует воздействие Cys-ЛТ, тогда как ИКС не имеют на них прямого воздействия. ИКС действуют опосредованно – путем стабилизации мембран и блокирования стероид-чувствительных медиаторов.
Наиболее доступным и эффективным АЛТП на рынке Украины является препарат Милукант (монтелукаст), выпускаемый в таблетированной форме, в том числе в виде жевательных таблеток. Милукант показан детям с 2-летнего возраста как дополнительное лечение легкой и персистирующей БА, недостаточно контролированной ИКС и β2-агонистами короткого действия. Милукант в качестве монотерапии является альтернативой в случае невозможности применения ИКС и может использоваться вместо низких доз ИКС на фоне легкой персистирующей БА, если у пациента в недавнем прошлом отсутствовали серьезные приступы БА, требующие приема оральных КС. Дополнительные эффекты Милуканта – облегчение симптомов АР и профилактика БА с доминирующим бронхоспазмом вследствие физической нагрузки. В исследовании по изучению динамики клинических проявлений БА у детей на фоне терапии Милукантом позитивный эффект наблюдался уже после первого месяца лечения в отношении приступов удушья, ночных симптомов и потребности в β2-агонистах. Также продемонстрирована меньшая выраженность симптомов коморбидных аллергических патологий.
В заключение следует подчеркнуть, что пробное лечение – это не только задокументированная возможность своевременного начала патогенетической терапии БА, а следовательно, и профилактика необратимых изменений в дыхательных путях – предупреждение формирования ремоделинга бронхов, но и реальная возможность для врача подтвердить диагноз БА у детей с высоким риском ее развития. Оценивать результаты пробного лечения необходимо в течение не менее чем 3 месяцев. При эффективности пробной терапии необходимо ее продолжить в том же объеме таким курсом, который будет достаточен не только для достижения контроля течения БА, но и для стабильного его поддержания.
 Дополнительные аспекты ведения пациентов с БА озвучила в своем докладе «Антилейкотриеновая терапия в лечении бронхиальной астмы и аллергического ринита» координатор МЗ Украины по вопросам клинической аллергологии, вице-президент Ассоциации аллергологов Украины, главный аллерголог г. Днепр и Днепропетровской области, заведующая городским аллергологическим центром, доктор медицинских наук, профессор Евгения Михайловна Дитятковская.
Дополнительные аспекты ведения пациентов с БА озвучила в своем докладе «Антилейкотриеновая терапия в лечении бронхиальной астмы и аллергического ринита» координатор МЗ Украины по вопросам клинической аллергологии, вице-президент Ассоциации аллергологов Украины, главный аллерголог г. Днепр и Днепропетровской области, заведующая городским аллергологическим центром, доктор медицинских наук, профессор Евгения Михайловна Дитятковская.
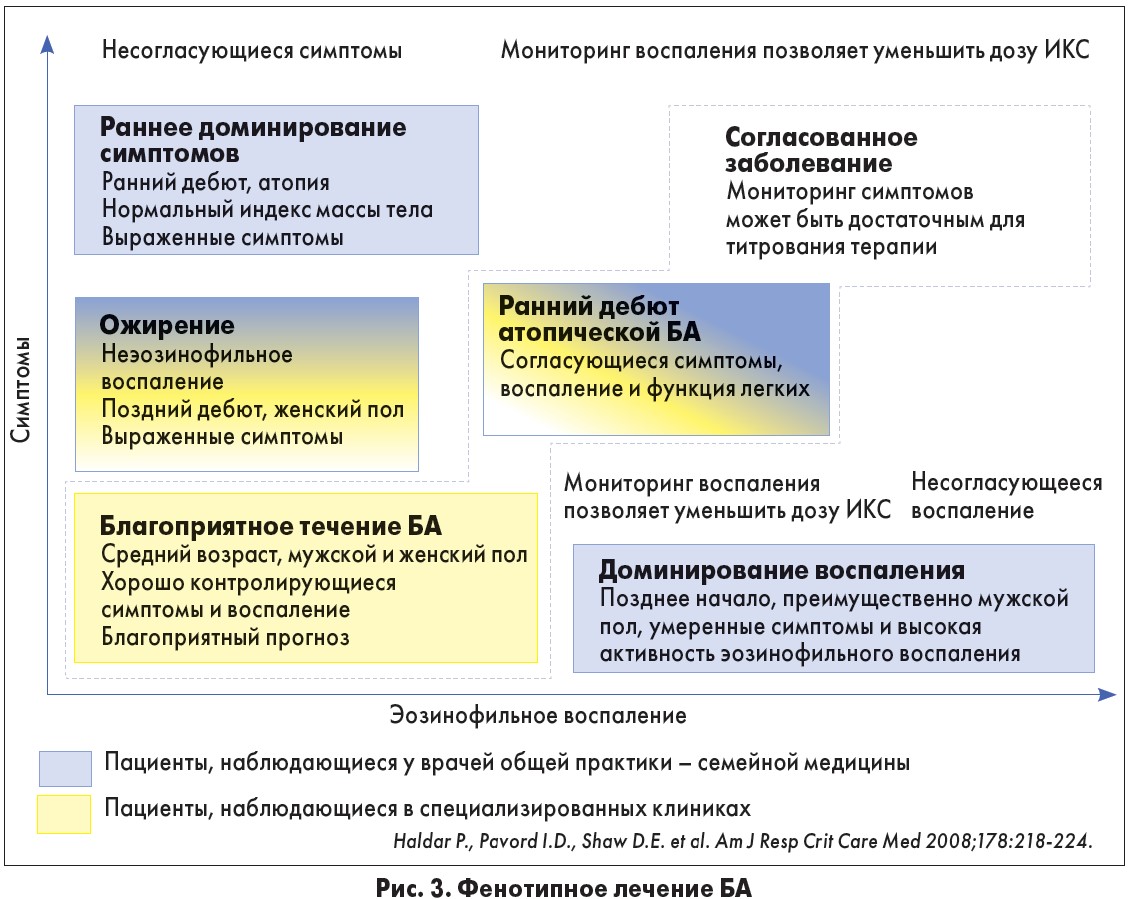
– Бронхиальная астма – одно из наиболее частых хронических заболеваний в мире, а среди детей она признана самой распространенной неинфекционной болезнью. Известно, что существуют различные фенотипы БА. Учитывая согласованность симптомов и выраженность эозинофильного воспаления, можно выделить: раннее доминирование симптомов, БА с ожирением, БА с благоприятным течением, ранний дебют атопической БА, а также БА с доминированием воспаления (рис. 3). Таким образом, у БА «множество лиц», и в зависимости от преобладания тех или иных признаков необходимы дифференцированные подходы к ее лечению.
В базисной терапии БА важное место занимают АЛТП, которые редуцируют выраженность симптомов БА в разное время суток и позволяют предупреждать приступы БА, вызванные различными антигенами, аспирином, физической нагрузкой и холодным воздухом.
Согласно рекомендациям GINA‑2018 АЛТР менее эффективны, чем ИКС. Однако комбинация этих препаратов позволяет достичь максимального результата от лечения с использованием меньших доз ИКС. Монотерапия АЛТР подходит для впервые выявленных пациентов с БА, которые не могут или не хотят принимать ИКС, а также при наличии серьезных побочных действий на фоне применения ИКС.
Наиболее известный АЛТР – это монтелукаст. Его отличает высокая эффективность, достигаемая за счет воздействия на многие биологические и патофизиологические механизмы БА, а также благоприятный профиль безопасности. Доказано, что определенные фенотипы БА особенно чувствительны к монтелукасту.
Очень важным аспектом является назначение монтелукаста пациентам с АР. Учитывая, что 85-95% больных БА страдают еще и АР, подобная терапия у них чрезвычайно эффективна.
Большое значение монтелукаст имеет в лечении БА физического усилия, поскольку ЛТ играют ведущую роль в ее патогенезе. У этой когорты пациентов монтелукаст позволяет быстро восстановить функцию легких после физической нагрузки.
Аспирин-индуцированное респираторное заболевание (АИРЗ) – еще одна патология, в терапии которой АЛТР должны использоваться как основные препараты. АИРЗ является распространенным фенотипом БА с дебютом во взрослом возрасте. Заболевание ассоциируется с хроническим гиперпластическим риносинуситом, назальными полипами и приступами астмы после приема аспирина и других неселективных ингибиторов циклооксигеназы (ЦОГ). Для предупреждения развития приступа АИРЗ принципиально важно тщательно собирать аллергологический анамнез пациента, но, к сожалению, избегание применения аспирина и других лекарств, блокирующих ЦОГ‑1, не препятствует прогрессированию болезни.
Ответ на медикаментозную терапию у пациентов с БА и ожирением, как правило, недостаточен. Как взрослые, так и дети с избыточной массой тела менее чувствительны к ИКС, поэтому у таких больных формируется трудноконтролируемый фенотип БА с проявлениями дозозависимости или резистентности к ИКС, при этом у них повышается синтез Cys-ЛТ. Таким образом, у отмеченной категории больных добавление к терапии АЛТР имеет преимущества благодаря оказанию общего иммуномодулирующего, противовоспалительного действия, а также влиянию на эозинофильный и нейтрофильный типы воспаления дыхательных путей.
Не стоит также забывать о пагубном влиянии курения на патогенез БА, поскольку оно усиливает синтез Cys-ЛТ, что ассоциируется с усугублением симптомов и ухудшением контроля БА. В одном из европейских исследований было продемонстрировано, что у пациентов с историей курения <11 пачка/лет наиболее эффективным являлся флутиказон, а в случае >11 пачка/лет – монтелукаст.
Поэтому больным БА, продолжающим курить, для достижения контроля заболевания необходимо назначать АЛТР.
У пожилых людей вследствие когнитивных нарушений часто наблюдаются трудности с соблюдением техники ингаляций, что приводит к ухудшению контроля астмы. Благодаря простому режиму приема, высокой эффективности и хорошей переносимости монтелукаст позволяет улучшить комплайенс у данной категории больных.
Как уже отмечалось, хорошо известным в нашей стране монтелукастом является препарат Милукант. Его эффективность продемонстрирована в лечении различных фенотипов (эндотипов) БА:
- сочетание БА и АР;
- сочетание БА и ожирения;
- респираторное заболевание, отягощенное БА;
- БА с вовлеченным бронхитом;
- бронхоконстрикция, индуцированная физической нагрузкой;
- БА и курение (активное и пассивное);
- БА и свистящее дыхание у детей школьного возраста;
- БА в пожилом возрасте.
Милукант имеет 3 формы выпуска, что важно при назначении препарата пациентам различных возрастных групп: 4 мг – с 2 до 5 лет, 5 мг – с 6 до 14 лет, 10 мг – с 15 лет. Удобство применения Милуканта заключается в пероральном употреблении таблетки 1 раз в сутки.
Лечение больного БА нужно рассматривать с учетом всех факторов, которые могут снижать результативность терапии. Область применения АЛТР постепенно расширяется, и эти препараты оказываются эффективными в комплексной терапии различных фенотипов БА. Однако вряд ли можно считать, что роль АЛТР в аллергологии и иммунологии уже четко обозначена.
Как можно убедиться, АЛТР имеют ряд преимуществ в терапии БА, поэтому использование Милуканта является обоснованным, эффективным, безопасным, а во многих случаях и необходимым для лечения БА у детей и взрослых.
Подготовила Татьяна Радионова
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (43), травень 2018 р.
СТАТТІ ЗА ТЕМОЮ Алергія та імунологія
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...
Організм людини – це складна жива система, функціонування якої визначається безліччю змінних і задіює величезну кількість механізмів. Зовнішні і внутрішні чинники здатні порушувати регуляцію її діяльності. Однак є механізми, які допомагають ефективно усувати «поломки» в організмі і нормалізувати його стан. Така здатність має назву біорегуляції. Основою біорегуляційної медицини є комплексні біорегуляційні препарати, серед яких одним із найвідоміших є Ехінацея Композитум С. ...
Проблема гострих запальних захворювань верхніх дихальних шляхів (ВДШ), гострого риносинуситу (ГРС) зокрема, є однією з найактуальніших у сучасній клінічній медицині. Останніми роками спостерігають зростання частоти захворювань носа і приносових пазух, що проявляється збільшенням як абсолютних (захворюваності та поширеності), так і відносних (частка в структурі оториноларингологічної патології) показників. В Україні поширеність гострих ринітів, риносинуситів та ринофарингітів сягає 489,9 випадку на 10 тис. населення, а захворюваність – 5-15 випадків на 1 тис. населення залежно від сезону. Такі хворі становлять 60-65% амбулаторних пацієнтів лікарів-отоларингологів. Уніфікований клінічний протокол первинної та спеціалізованої медичної допомоги (УКПМД) призначений забезпечити організацію надання медичної допомоги пацієнтам із ГРС на всіх етапах медичної допомоги для своєчасного виявлення, профілактики та лікування ГРС. ...