Рекомендації Європейського товариства кардіології/Європейського товариства гіпертензії з лікування артеріальної гіпертензії – 2018
Нещодавно були опубліковані оновлені рекомендації з лікування артеріальної гіпертензії (АГ). Цьогорічний документ є дуже ґрунтовним і містить кілька оновлень та повністю нових розділів, наприклад, про вплив висоти над рівнем моря на артеріальний тиск (АТ); АГ та хронічні обструктивні захворювання легень; АГ та статеву дисфункцію; АГ та лікування раку; глюкозознижувальні засоби та АТ тощо. Оновлення стосуються оцінки кардіоваскулярного ризику, контролю АТ при гострому інсульті та у вагітних. Основні відмінності в порівнянні з рекомендаціями 2013 року представлені в таблиці.
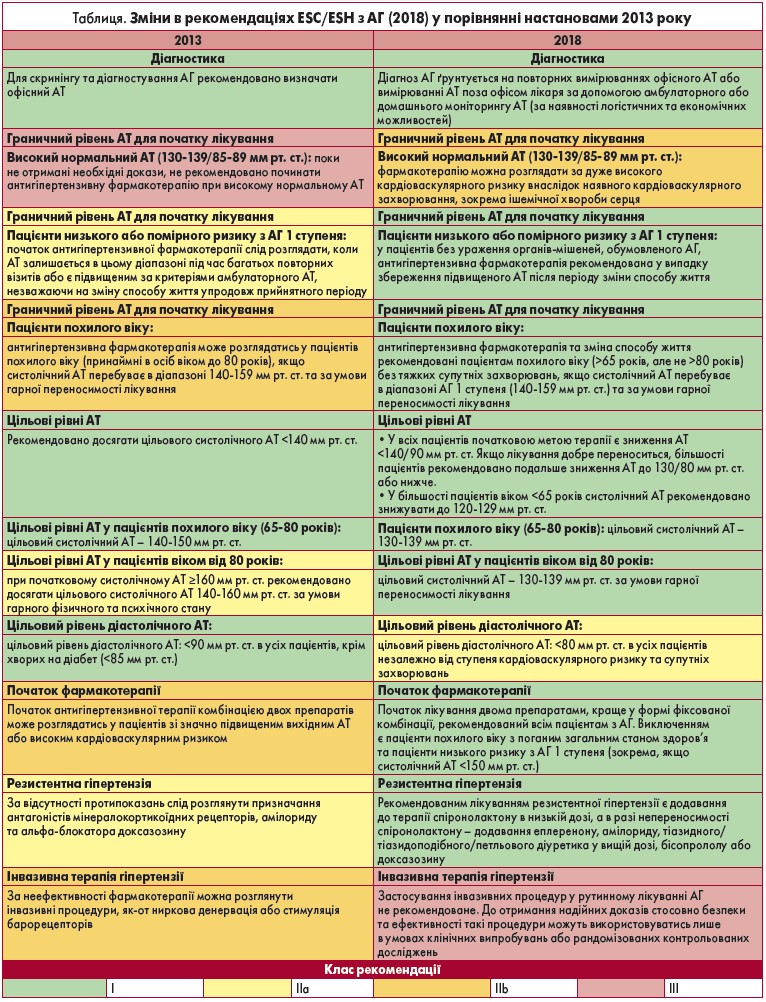 Цікавим є визначення АГ, яке подається в рекомендаціях. Відповідно до нього, АГ – це рівень АТ, при якому переваги лікування (фармакологічного чи немедикаментозного) однозначно переважують пов'язані з ним ризики. Однак цифрове визначення у нових європейських настановах, на відміну від американських, не змінилося. Гіпертензією вважається офісний тиск, що перевищує показник 140/90 мм рт. ст. Однак цільовими рівнями, до яких необхідно прагнути, є дещо нижчі – за умов хорошої переносності лікування у більшості осіб <65 років рекомендується досягати систолічного АТ 120-129 мм рт. ст., у пацієнтів віком 65-80 років та >80 років – 130-139 мм рт. ст. Зниження показників АТ до <120 мм рт. ст. є недоцільним, оскільки не супроводжується жодними додатковими перевагами.
Цікавим є визначення АГ, яке подається в рекомендаціях. Відповідно до нього, АГ – це рівень АТ, при якому переваги лікування (фармакологічного чи немедикаментозного) однозначно переважують пов'язані з ним ризики. Однак цифрове визначення у нових європейських настановах, на відміну від американських, не змінилося. Гіпертензією вважається офісний тиск, що перевищує показник 140/90 мм рт. ст. Однак цільовими рівнями, до яких необхідно прагнути, є дещо нижчі – за умов хорошої переносності лікування у більшості осіб <65 років рекомендується досягати систолічного АТ 120-129 мм рт. ст., у пацієнтів віком 65-80 років та >80 років – 130-139 мм рт. ст. Зниження показників АТ до <120 мм рт. ст. є недоцільним, оскільки не супроводжується жодними додатковими перевагами.
Одною з нових концепцій у діагностиці АГ є збільшення важливості позаофісного вимірювання АТ, тобто домашнього та амбулаторного моніторування. Саме ці методи дозволяють виявити АГ білого халата та масковану АГ. Крім того, істотно знизити чи ліквідувати вплив ефекту білого халата на рівень АТ дозволяє автоматичне вимірювання АТ за допомогою спеціальних пристроїв, яке виконується за відсутності медичного персоналу в кабінеті. Таке вимірювання було використано у дослідженні SPRINT, яке вказує, що більш інтенсивний контроль систолічного АТ (121 проти 136 мм рт. ст.) асоціюється зі зниженням кількості значущих кардіоваскулярних подій на 25%, а смертності від усіх причин – на 27%. З огляду на застосовувану методику вимірювання ці результати є суперечливими і викликають безліч дискусій у науковому товаристві. На думку авторів рекомендацій, систолічний АТ при автоматичному вимірюванні за відсутності лікаря зазвичай є на 5-15 мм нижче, ніж при звичайному офісному контролі. Тому існує пропозиція робити поправку на метод вимірювання АТ, вважаючи приблизним рівнем більш інтенсивного контролю у SPRINT 130-140 мм рт. ст., а менш інтенсивного – 140-150 мм рт. ст.
Фізикальне обстеження пацієнта з АГ має складатися з визначення маси тіла та зросту з подальшим розрахунком індексу маси тіла, вимірювання обводу талії; виявлення опосередкованого АГ ушкодження органів (неврологічне обстеження, встановлення когнітивного статусу; пальпація та аускультація серця та сонних артерій; пальпація периферійних артерій; порівняння АТ на двох руках); пошук ознак вторинних АГ (нейрофіброматозні плями кольору кави з молоком (феохромоцитома), пальпація нирок (полікістоз), вислуховування серця та ниркових артерій (коарктація аорти, реноваскулярні АГ), співставлення характеристик пульсу на променевій та стегновій артеріях (коарктація аорти), ознаки хвороби Кушинга, акромегалії, патологічних станів щитоподібної залози). Базовими скринінговими лабораторними та інструментальними тестами є електрокардіографія у 12 відведеннях, фундоскопія, визначення співвідношення альбуміну та креатиніну в сечі, визначення креатиніну крові з подальшою оцінкою швидкості клубочкової фільтрації. Таким етапом є більш детальні обстеження (ехокардіографія, ультразвукове дослідження сонних артерій, ультразвукове дослідження черевної порожнини та позаочеревинного простору з доплерографією, визначення швидкості розповсюдження пульсової хвилі та гомілково-плечового індексу, виявлення відхилень у когнітивній функції, візуалізаційні обстеження головного мозку.
У оновленому документі є деякі зміни термінології. Наприклад, замість поняття «ураження органів-мішеней» треба застосовувати вираз «опосередковане АГ ураження органів». На думку авторів, останній термін точніше відображає структурні та/або функціональні зміни серця, судин, мозку, сітківки та нирок, спричинені підвищенням тиску.
Погляди на лікування також дещо змінилися. У веденні пацієнтів похилого та старечого віку необхідно звертати увагу не на хронологічний вік, а на індивідуальні біологічні показники: слабкість, здатність до самообслуговування, переносимість лікування. Рекомендації наголошують, що ніколи не треба відмовлятися від лікування чи припиняти його лише у зв’язку з віком, якщо пацієнт добре переносить призначені медикаменти.
Хворим з високим нормальним АТ (130-139/85-89 мм рт. ст.) треба не тільки наполягати на модифікації способу життя, а й розглянути можливість медикаментозного лікування за наявності високого кардіоваскулярного ризику (наприклад, за умов ішемічної хвороби серця).
Цьогорічні рекомендації також віддають перевагу застосуванню фіксованих комбінацій, які віднині вважаються оптимальним варіантом стартової терапії для більшої частини хворих з АГ. Основні п’ять класів антигіпертензивних препаратів залишилися незмінними з настанов 2013 року, але з’явилися певні нюанси: тепер вказано, що базу лікування повинні складати інгібітори ангіотензинперетворюючого ферменту чи блокатори рецепторів до ангіотензину ІІ у комбінації з блокатором кальцієвих каналів та/або тіазидним чи тіазидоподібним діуретиком. Бета-блокатори слід додавати в разі наявності специфічних показань. Четвертим препаратом зазвичай розглядається спіронолактон, іншими варіантами є еплеренон, амілорид, доксазозин, бісопролол. Перед встановленням діагнозу «резистентна АГ» необхідно виключити наявність вторинних гіпертензій, переконатися у задовільній прихильності до лікування та підтвердити підвищення АТ за допомогою амбулаторного та/або домашнього моніторування.
У настановах також наголошено, що слід ретельно стежити за прихильністю пацієнта до лікування, оскільки цей показник є однією з запорук успіху в контролі АГ. До ведення пацієнта (навчання, підтримка, спостереження) треба активно залучати медсестер та фармацевтів, оскільки робота мультидисциплінарної команди збільшує ймовірність ефективного контролю АТ.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 18 (439), вересень 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Сечова кислота (СК) – кінцевий продукт метаболізму пуринів, який здебільшого синтезується в печінці та виводиться нирками і кишечником [1, 2]. Гіперурикемія – підвищений рівень СК у сироватці крові – є метаболічною основою подагри, одного з найпоширеніших запальних артритів. У середні віки подагра вважалася хворобою надмірності аристократії, нині її поширеність зростає у всьому світі через зміни в харчуванні, переважання в дієті оброблених продуктів, фруктози та збільшення поширеності ожиріння [3]....
Глюкокортикоїди (ГК), які використовуються з початку 1950-х рр., стали невід’ємною частиною лікування ревматоїдного артриту (РА) [1]. Ключовою перевагою ГК є швидке настання ефекту, особливо порівняно з класичними синтетичними хворобомодифікувальними антиревматичними препаратами (ХМАРП) на кшталт метотрексату. Відповідно, ГК мають привабливий профіль для лікування спалахів хвороби або для застосування в ролі засобів для бридж-терапії на ранніх стадіях РА в очікуванні ефекту класичних синтетичних ХМАРП. Ця стратегія широко використовується після публікації результатів дослідження COBRA в 1997 р. [2]. ...
Гостре розтягнення зв’язок гомілковостопного суглоба (ГРЗГС) є поширеним, інвалідизувальним, клінічно значущим захворюванням, щодо якого по медичну допомогу щороку звертається >1 млн пацієнтів [1]; асоціюється зі значним соціально-економічним тягарем [2]. Майже 16-40% випадків ГРЗГС – спортивна травма, а час одужання є дуже важливим для спортсменів, професіоналів та осіб, котрі готуються до великих змагань. Найпоширенішими (85%) є латеральні (бічні) розтягнення зв’язок гомілковостопного суглоба; особливо часто ушкоджується передня таранно-гомілкова зв’язка – зазвичай унаслідок високошвидкісної інверсії та внутрішньої ротаційної травми [3]; ≈40% розтягнень гомілковостопного суглоба мають ризик хронізації. Характерними ознаками ГРЗГС є біль під час навантаження, нестабільність гомілковостопного суглоба та проблеми з рухливістю [4-6]....




