Прогнозмодифицирующая терапия у пациентов с ИБС: как оптимизировать лечение?
По материалам ХІХ Национального конгресса кардиологов Украины, 26-28 сентября, г. Киев
 В Украине 10,4 млн людей страдают артериальной гипертензией (АГ) и 7,7 млн – ишемической болезнью сердца (ИБС). Согласно статистическим данным, Украина занимает первое место в Европе по скорости сокращения населения. Львиная доля смертей связана с сердечно-сосудистыми заболеваниями (ССЗ): ежегодно в нашей стране регистрируется 50 тыс. инфарктов и 110 тыс. инсультов. Как предотвратить катастрофу? За ответом на этот и другие вопросы мы обратились к заведующему кафедрой внутренней медицины 3 ГУ «Днепропетровская медицинская академия МЗ Украины», доктору медицинских наук, профессору Алексею Александровичу Ханюкову.
В Украине 10,4 млн людей страдают артериальной гипертензией (АГ) и 7,7 млн – ишемической болезнью сердца (ИБС). Согласно статистическим данным, Украина занимает первое место в Европе по скорости сокращения населения. Львиная доля смертей связана с сердечно-сосудистыми заболеваниями (ССЗ): ежегодно в нашей стране регистрируется 50 тыс. инфарктов и 110 тыс. инсультов. Как предотвратить катастрофу? За ответом на этот и другие вопросы мы обратились к заведующему кафедрой внутренней медицины 3 ГУ «Днепропетровская медицинская академия МЗ Украины», доктору медицинских наук, профессору Алексею Александровичу Ханюкову.
? Статистика заболеваемости и смертности от сердечно-сосудистых причин слегка шокирует. Как исправить эту ситуацию, что нового в снижении сердечно-сосудистого риска?
– Действительно, каждые 5 мин в Украине случается инсульт и каждые 10 мин – инфаркт миокарда. Прогрессирующее развитие ССЗ имеет закономерную стадийность. Факторы сердечно-сосудистого риска (ССР) создают условия для развития эндотелиальной дисфункции, которая является предпосылкой для формирования атеросклеротического процесса. Чем раньше начато лечение, тем выше шансы глобально повлиять на прогноз. Поэтому коррекция факторов ССР (дислипидемии, ожирения, АГ и др.), здоровое питание занимают такое важное место в терапии кардиоваскулярных заболеваний.
Сегодня, как показывают результаты эпидемиологических исследований, наибольшее распространение имеют метаболические факторы риска: ожирение, метаболический синдром, сахарный диабет 2 типа. По данным исследования, проведенного Т. В. Колесник и соавт. (2018), наиболее распространенными факторами ССР в городской популяции являются абдоминальное ожирение, избыточная масса тела, повышение уровня общего холестерина (ХС) плазмы крови и холестерина в составе липопротеинов низкой плотности (ХС ЛПНП). Коррекции этих факторов риска следует уделять пристальное внимание.
Что касается рекомендаций, то в 2016 г. были опубликованы обновленные европейские рекомендации по лечению дислипидемий и профилактике ССЗ. Кардинальных изменений в них нет, меры профилактики кардиоваскулярных заболеваний остаются прежними: рекомендован отказ от курения (в т. ч. пассивного), в диете советуют ограничить насыщенные жиры и увеличить употребление цельнозерновых продуктов, овощей, рыбы. Большое значение имеет регулярная физическая активность:
не менее 150 мин легкой/умеренной аэробной нагрузки в неделю (по 30 мин 5 дней в нед) или 75 мин интенсивной аэробной нагрузки в неделю (по 15 мин 5 дней в нед). Пациентам рекомендуют уменьшать вес до достижения индекса массы тела 20-25 кг/м2, окружности талии <94 см у мужчин и <80 см у женщин.
Контроль артериального давления остается одним из важнейших аспектов превенции кардиоваскулярных событий наравне с контролем уровня липидов сыворотки крови. У пациентов с очень высоким ССР рекомендовано снижение ХС ЛПНП <1,8 ммоль/л или уменьшение уровня на ≥50%, если первоначальные значения 1,8-3,5 ммоль/л; у лиц с высоким ССР – <2,6 ммоль/л или уменьшение уровня на ≥50%, если первоначальные значения 2,6-5,2 ммоль/л. Для лиц с низким/умеренным ССР приемлемым уровнем ЛПНП считают <3,0 ммоль/л. А вот в отношении липопротеинов высокой плотности (ЛПВП) и триглицеридов (ТГ) жестких целевых значений нет. При уровне ЛПВП >1,0 ммоль/л у мужчин и >1,2 ммоль/л у женщин ССР низкий, поэтому следует стремиться к уровню ЛПВП не ниже указанных значений. Хотя отмечается, что при уровне ТГ <1,7 ммоль/л ССР низкий, поэтому данное значение ТГ можно рассматривать как пороговое.
? Есть ли новые подходы к медикаментозной терапии?
– Арсенал медикаментозных средств для терапии атеросклероза и ИБС остался прежним. Лечение ИБС, согласно европейским рекомендациям, предполагает 2 ключевых направления: устранение симптомов заболевания и улучшение прогноза. Для устранения симптомов рекомендованы нитраты короткого действия, β-адреноблокаторы (БАБ), антагонисты кальция, комбинация последних с БАБ при функциональном классе стенокардии >2. В качестве препаратов второй линии рекомендованы ивабрадин, никорандил, нитраты пролонгированного действия, триметазидин, ранолазин.
К прогнозмодифицирующей терапии в рекомендациях отнесены: модификация образа жизни, контроль факторов риска, обучение пациентов, антитромбоцитарные средства (аспирин, клопидогрель или тикагрелор, статины, блокаторы ренин-ангиотензиновой системы, БАБ. Хочу акцентировать внимание на антитромбоцитарной терапии (АТТ). Золотым стандартом по-прежнему остается ацетилсалициловая кислота (АСК). До сих пор нет единого мнения насчет дозы АСК – 75 или 100 мг/сут? Я склоняюсь к второму варианту при условии, что пациент получает АСК в кишечнорастворимой форме. На этом этапе АТТ, как правило, не вызывает сложностей. Они возникают, когда пациент требует двойной АТТ (после острого коронарного синдрома, оперативных вмешательств и т. д.). Согласно современным рекомендациям для минимизации вероятности кровотечений советуют принимать ингибитор протонной помпы (ИПП) одновременно с двойной АТТ, которую чаще всего проводят с помощью комбинации АСК + клопидогрель. К сожалению, клопидогрель часто вступает в межлекарственные взаимодействия с молекулами ИПП, что связано с перекрестными путями печеночного метаболизма.
Согласно европейским рекомендациям наиболее подходящим ИПП в такой ситуации является пантопразол (Scarpignato С. et al., 2016).
? Каким образом пантопразол позволяет избежать проблемы лекарственных взаимодействий?
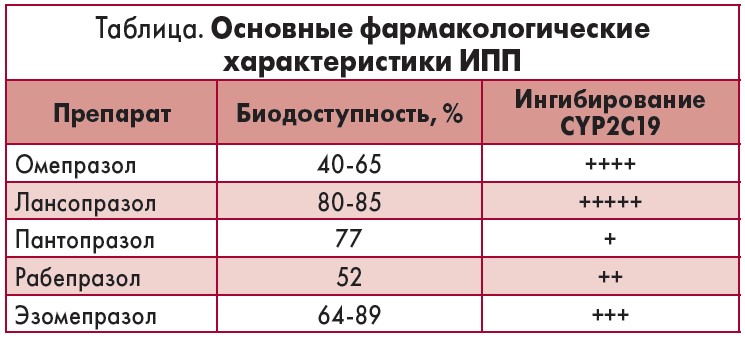 – К счастью, для снижения межлекарственных взаимодействий мы можем выбирать наиболее предпочтительную молекулу ИПП. Как известно, у разных ИПП характер метаболизма имеет некоторые особенности, что может детерминировать неодинаковую степень ингибирования CYP2C19. По результатам лабораторных исследований, в которых изучалось ингибирующее действие на CYP2C19, наименьшее влияние на данный фермент оказывала молекула пантопразола. При этом пантопразол отличается от других ИПП благоприятным профилем фармакокинетики (табл.). Из всех ИПП пантопразол имеет одну из самых высоких и стабильных в течение суток биодоступность – 77%, которая, в отличие от показателей других ИПП, не меняется на фоне приема пищи (омепразол – 40-65%, повышается к 7-й дозе до 60-65%; лансопразол – 80-85%, снижается на фоне приема пищи на 50%; рабепразол – 52%).
– К счастью, для снижения межлекарственных взаимодействий мы можем выбирать наиболее предпочтительную молекулу ИПП. Как известно, у разных ИПП характер метаболизма имеет некоторые особенности, что может детерминировать неодинаковую степень ингибирования CYP2C19. По результатам лабораторных исследований, в которых изучалось ингибирующее действие на CYP2C19, наименьшее влияние на данный фермент оказывала молекула пантопразола. При этом пантопразол отличается от других ИПП благоприятным профилем фармакокинетики (табл.). Из всех ИПП пантопразол имеет одну из самых высоких и стабильных в течение суток биодоступность – 77%, которая, в отличие от показателей других ИПП, не меняется на фоне приема пищи (омепразол – 40-65%, повышается к 7-й дозе до 60-65%; лансопразол – 80-85%, снижается на фоне приема пищи на 50%; рабепразол – 52%).
Пантопразол также выигрывает на фоне других ИПП благодаря наибольшей продолжительности кислотоснижающего действия. Только пантопразол из всех ИПП имеет связь с цистеином Cys 822, который обеспечивает устойчивую и длительную блокаду соляной кислоты. Пантопразол благодаря высокой рН-селективности обеспечивает безопасную терапию кислотозависимых состояний.
Однако основным преимуществом пантопразола, с точки зрения кардиолога, является минимальное влияние на CYP2C19. Если суммировать результаты исследований, в которых пациенты получали АТТ (клопидогрель) и другие ИПП, то можно заключить, что нерациональное применение ИПП приводит к тысячам повторных случаев инфаркта миокарда ежегодно. Этого можно было бы потенциально избежать, избирательно используя пантопразол у больных, получающих клопидогрель в схемах АТТ.
 На базе нашей кафедры было проведено собственное исследование, которое включило 100 больных, перенесших острый коронарный синдром. Участники получали двойную АТТ (АСК 100 мг/сут + клопидогрель 75 мг/сут) и базисное лечение (ингибиторы ангиотензинпревращающего фермента / сартаны, БАБ, статины). В первую группу вошли 50 больных, которым в дополнение к АТТ был рекомендован омепразол (40 мг/сут внутрь), во вторую – 50 пациентов, которым был назначен пантопразол (мы выбрали препарат Улсепан компании World Medicine, Великобритания, в дозе 40 мг/сут внутрь). Период наблюдения составил 6 мес. За весь отчетный период в обеих группах не было зарегистрировано ни одного случая гастроинтестинальных кровотечений, однако в группе омепразола было зафиксировано 3 госпитализации по поводу острого коронарного синдрома. Гастроэнтерологам хорошо известно, что пантопразол (Улсепан) среди всех ИПП обладает наименьшей степенью межлекарственных взаимодействий. Указанное свойство делает пантопразол молекулой выбора для пациентов, принимающих клопидогрель.
На базе нашей кафедры было проведено собственное исследование, которое включило 100 больных, перенесших острый коронарный синдром. Участники получали двойную АТТ (АСК 100 мг/сут + клопидогрель 75 мг/сут) и базисное лечение (ингибиторы ангиотензинпревращающего фермента / сартаны, БАБ, статины). В первую группу вошли 50 больных, которым в дополнение к АТТ был рекомендован омепразол (40 мг/сут внутрь), во вторую – 50 пациентов, которым был назначен пантопразол (мы выбрали препарат Улсепан компании World Medicine, Великобритания, в дозе 40 мг/сут внутрь). Период наблюдения составил 6 мес. За весь отчетный период в обеих группах не было зарегистрировано ни одного случая гастроинтестинальных кровотечений, однако в группе омепразола было зафиксировано 3 госпитализации по поводу острого коронарного синдрома. Гастроэнтерологам хорошо известно, что пантопразол (Улсепан) среди всех ИПП обладает наименьшей степенью межлекарственных взаимодействий. Указанное свойство делает пантопразол молекулой выбора для пациентов, принимающих клопидогрель.
Кардиологам следует взять на вооружение этот опыт для проведения более эффективной двойной АТТ. Важно, что наличие парентеральной формы Улсепана (40 мг во флаконе) позволяет использовать его в схемах двойной АТТ для снижения риска кровотечений у пациентов в условиях стационара с первого дня госпитализации.
? Важным направлением прогнозмодифицирующей терапии является коррекция повышенного уровня липидов. Что нового в лечении дислипидемий?
– Основным методом коррекции дислипидемии остается терапия статинами. Цель статинотерапии – предотвратить кардиоваскулярные события, снизить потребность в реконструктивных операциях, уменьшить кардиоваскулярную смертность и увеличить продолжительность жизни. Принцип подбора дозы статина зависит от ССР: максимально переносимые дозы рекомендованы пациентам высокого и очень высокого риска. Снижение ХС ЛПНП на 50% от исходного уровня обеспечивает стабилизацию атеросклеротического процесса. Целевые уровни липидных фракций уже были оговорены и хорошо известны врачам, так же как дозы основных статинов и их плейотропные эффекты. Поэтому я хотел бы обратить внимание врачей на аспект, которому зачастую уделяют недостаточно внимания.
Центральным органом, отвечающим за синтез липидов и синтезирующим ХС, является печень. Только 10% ХС поступает в организм человека с пищей, остальные 90% синтезируются в печени. У здорового человека в условиях нормально функционирующей печени баланс липидов поддерживается в физиологических границах. Однако при нарушении работы гепатоцитов закономерно нарушаются метаболические процессы, возникает дислипидемия и, как следствие, атеросклероз.
Неалкогольная жировая болезнь печени (НАЖБП) – наиболее распространенное заболевание печени в развитых странах, в основе возникновения которого лежит ожирение. По данным разных авторов, распространенность НАЖБП в популяции составляет 20-25%. При этом кардиоваскулярные заболевания – основная причина смерти у пациентов с НАЖБП. Эксперты Национального института здоровья США признали НАЖБП отдельным компонентом в структуре метаболического синдрома. К факторам риска НАЖБП относят женский пол, возраст >50 лет, наличие АГ, повышение уровней печеночных ферментов (щелочной фосфатазы и γ-глутамилтранспептидазы, соотношение аланинаминотрансферазы к аспартатаминотрансферазе >1), гипертриглицеридемию, низкий уровень тромбоцитов и др.
В соответствии с современными представлениями о патогенезе НАЖБП дислипидемия является одним из факторов ССР; свой вклад в развитие кардиоваскулярных заболеваний вносят также хроническое воспаление, инсулинорезистентность, эндотелиальная дисфункция, гиперинсулинемия. НАЖБП – независимый предиктор кардиоваскулярных заболеваний и смертности. Наличие НАЖБП повышает риск развития каротидного атеросклероза, тромбоза сосудов. Установлена также зависимость между увеличением уровня аланинаминотрансферазы и риском общей смертности, вероятностью развития и осложненного течения кардиальной патологии в когорте пациентов с НАЖБП.
? Наличие НАЖБП влияет на подходы к терапии? Как меняется лечение пациентов с ССЗ при сопутствующей НАЖБП?
– Особенностью липидного спектра крови больных НАЖБП является повышение уровней ХС ЛПНП и ТГ. Соответственно рекомендациям европейских экспертов основными препаратами для коррекции дислипидемий остаются статины. Однако на фоне статинотерапии не всегда удается достичь целевых уровней липидов, в частности ТГ. Такая ситуация требует повышения дозы статинов. При этом с повышением дозы возрастает риск гепатотоксичности этой группы препаратов, особенно у пациентов с патологией печени. К сожалению, в европейских рекомендациях по лечению дислипидемий и рекомендациях по профилактике ССЗ информация касательно коррекции гиперлипидемии у больных с высоким ССР и патологией печени отсутствует.
Тактика ведения пациентов с НАЖБП предусматривает:
- постепенное снижение массы тела в среднем на 10% в течение 6 мес;
- ограничение употребления алкоголя;
- введение в рацион кофе;
- коррекция гипергликемии;
- лечение дислипидемии статинами (можно применять при стеатогепатите);
- назначение гепатопротекторов.
Медикаментозная терапия НАЖБП гепатопротекторами позволяет не только улучшить состояние гепатоцитов, предупредить развитие морфологических изменений в печени, но и может повлиять на формирование и прогрессирование кардиоваскулярной патологии и сахарного диабета. Молекулой, которая позволяет достичь этой цели, является урсодезоксихолевая кислота (УДХК). Разнообразие эффектов УДХК определяет достоверное замедление прогрессирования заболеваний печени, с указанной целью эта молекула одобрена во многих странах мира. Европейская ассоциация по изучению печени (European Association for the Study of the Liver, EASL) и Американская ассоциация по изучению заболеваний печени (American Association for the Study of Liver Diseases, AASLD) рекомендуют использовать УДХК в лечении первичного билиарного цирроза в дозе 13-15 мг/кг/сут длительно. По данным Европейского агентства лекарственных средств (European Medicines Agency), препараты, содержащие УДХК, разрешены в некоторых странах ЕС для лечения первичного склерозирующего холангита. Согласно Британскому национальному формуляру (British National Formulary) УДХК входит в перечень утвержденных средств для терапии гепатобилиарной системы. УДХК также была одобрена Управлением по контролю качества пищевых продуктов и лекарственных препаратов США.
 УДХК снижает всасывание ХС в кишечнике, его синтез в печени и экскрецию в желчь, за счет чего реализуется гипохолестеринемический эффект этого вещества; уменьшает литогенность и улучшает реологию желчи, усиливает выведение гидрофобных желчных кислот в кишечник и способствует уменьшению агрессивности желчи. Указанные свойства УДХК позволяют ожидать положительного эффекта от комбинации со статинами для снижения уровней липидов, что и было показано в ряде исследований. В частности, результаты одновременного использования УДХК со статинами у пациентов с ИБС на фоне НАЖБП изучили наши отечественные исследователи во главе с М. Н. Долженко (2007). Больные получали аторвастатин 10 мг + УДХК 13-15 мг/кг/сут или только аторвастатин 20 мг. В результате проведенного лечения гиполипидемический эффект был сопоставимым, однако уровень печеночных ферментов достоверно уменьшился только в группе комбинированного лечения.
УДХК снижает всасывание ХС в кишечнике, его синтез в печени и экскрецию в желчь, за счет чего реализуется гипохолестеринемический эффект этого вещества; уменьшает литогенность и улучшает реологию желчи, усиливает выведение гидрофобных желчных кислот в кишечник и способствует уменьшению агрессивности желчи. Указанные свойства УДХК позволяют ожидать положительного эффекта от комбинации со статинами для снижения уровней липидов, что и было показано в ряде исследований. В частности, результаты одновременного использования УДХК со статинами у пациентов с ИБС на фоне НАЖБП изучили наши отечественные исследователи во главе с М. Н. Долженко (2007). Больные получали аторвастатин 10 мг + УДХК 13-15 мг/кг/сут или только аторвастатин 20 мг. В результате проведенного лечения гиполипидемический эффект был сопоставимым, однако уровень печеночных ферментов достоверно уменьшился только в группе комбинированного лечения.
Мы работаем с препаратом Холудексан (компания World Medicine, Великобритания), который содержит в 1 капсуле 300 мг УДХК. Благодаря удобной дозировке врачу легко рассчитать суточную дозу препарата. Кроме того, суточная доза вмещается в меньшем количестве капсул, которые нужно принять за день, что повышает приверженность пациентов к лечению.
? Какие средства метаболической терапии могут применяться для улучшения прогноза у коморбидных пациентов с ИБС?
– Говоря о метаболической терапии, следует отметить, что свою эффективность в международных многоцентровых исследованиях доказали как для триметазидина, так и для мельдония. Триметазидин хорошо изучен и внесен в рекомендательные документы, однако мельдоний имеет некоторые преимущества перед ним в определенных клинических ситуациях.
Мельдоний достаточно универсален и работает в разных органах и системах (сердце, мозг, сетчатка, периферические артерии). Препарат обладает уникальным двойным механизмом действия, что объясняет его универсальность при ишемии любой локализации и эффективность как при острой, так и при хронической патологии.
 Первой составляющей механизма действия мельдония, которая обусловливает его эффективность при острых состояниях, является быстрый NO-зависимый эффект, нормализующий эндотелиальную функцию. Именно NO-зависимый эффект объясняет антиоксидантные свойства препарата, снижение периферического сопротивления сосудов, уменьшение вызванного норадреналином и ангиотензином II спазма кровеносных сосудов, торможение агрегации тромбоцитов и увеличение мембран эритроцитов, благоприятное влияние на сосудистый тонус.
Первой составляющей механизма действия мельдония, которая обусловливает его эффективность при острых состояниях, является быстрый NO-зависимый эффект, нормализующий эндотелиальную функцию. Именно NO-зависимый эффект объясняет антиоксидантные свойства препарата, снижение периферического сопротивления сосудов, уменьшение вызванного норадреналином и ангиотензином II спазма кровеносных сосудов, торможение агрегации тромбоцитов и увеличение мембран эритроцитов, благоприятное влияние на сосудистый тонус.
В качестве второй составляющей механизма действия мельдония выступает снижение проникновения свободных жирных кислот (СЖК) в митохондрии. Следовательно, назначение мельдония позволяет замедлить процесс окисления жирных кислот, восстановить транспорт АТФ, снизить потребность клетки в кислороде и таким образом восстановить их функцию. Такие особенности действия позволяют эффективно использовать мельдоний не только при острой, но и при хронической ишемии. Важно также отметить, что мельдоний эффективно снижает проникновение СЖК в митохондрии при любой концентрации последних.
 Среди лекарственных средств хочу выделить препарат мельдония Рипронат (компания World Medicine, Великобритания), который, во‑первых, отличается доступной для украинских пациентов ценой, а во‑вторых, имеет 2 лекарственные формы. Рипронат (компания World Medicine, Великобритания) выпускается в форме раствора для инъекций (в 1 ампуле 5 мл содержится 500 мг мельдония) и в форме капсул по 250 и 500 мг. Это дает возможность, с одной стороны, пролонгировать терапию, начатую в стационаре, одним и тем же препаратом с переходом на его пероральную форму. С другой стороны, наличие нескольких доз позволяет индивидуализировать лечение для каждого пациента.
Среди лекарственных средств хочу выделить препарат мельдония Рипронат (компания World Medicine, Великобритания), который, во‑первых, отличается доступной для украинских пациентов ценой, а во‑вторых, имеет 2 лекарственные формы. Рипронат (компания World Medicine, Великобритания) выпускается в форме раствора для инъекций (в 1 ампуле 5 мл содержится 500 мг мельдония) и в форме капсул по 250 и 500 мг. Это дает возможность, с одной стороны, пролонгировать терапию, начатую в стационаре, одним и тем же препаратом с переходом на его пероральную форму. С другой стороны, наличие нескольких доз позволяет индивидуализировать лечение для каждого пациента.
Подводя итог, хочу отметить, что мультидисциплинарный подход к отдельным нозологиям расширил наши представления о патогенезе и подходах к терапии отдельных заболеваний. Сегодня в ежедневной практике кардиологам приходится работать с ИПП, препаратами УДХК, средствами метаболической терапии. Улсепан, Холудексан, Рипронат, могут быть эффективными инструментами врача в достижении основной цели терапии – снижении кардиоваскулярного риска у пациента.
Подготовила Мария Марчук
Медична газета «Здоров’я України 21 сторіччя» № 20 (441), листопад 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...




