Хроническая сердечная недостаточность: можем ли мы улучшить прогноз?
По материалам ХIХ Национального конгресса кардиологов Украины (26-28 сентября 2018 года, г. Киев)
Хроническая сердечная недостаточность (ХСН) – серьезная медико-социальная и финансовая проблема. В мире насчитывается более 23 млн пациентов с данной патологией (Ambrosy A.P. et al., 2014). Затраты развитых стран, напрямую связанные с ХСН, составляют 2-3% всего бюджета здравоохранения (Bui A.L. et al., 2011). В рамках конгресса особый интерес аудитории вызвало выступление доктора медицинских наук, ведущего научного сотрудника отдела некоронарных заболеваний миокарда ННЦ «Институт кардиологии им. академика Н.Д. Стражеско» НАМН Украины Д.В. Рябенко.
На сегодняшний день есть три группы препаратов, которые оказывают положительное влияние на прогноз выживаемости пациентов. Это ингибиторы ангиотензинпревращающего фермента (иАПФ), добавление которых к диуретику и дигоксину позволило повысить данный показатель на 17% и уменьшить число госпитализаций на 30%. Следующим прорывом было внедрение β-адреноблокаторов (БАБ) с улучшением прогноза на 35%, а затем применение антагонистов минералокортикоидных рецепторов (АМР) или альдостерона – еще на 30% (Gordin J.S. et al., 2016). Таким образом, использование трех групп лекарственных средств улучшило двухлетний прогноз выживаемости пациентов на 50% и снизило риск госпитализаций на 64%.
Несмотря на достигнутые результаты, проблема поиска новых подходов терапии ХСН по-прежнему актуальна (Heart Disease and Stroke Statistics, 2016).
Лечение ХСН как синдрома не может быть полностью эффективным, поскольку сердечная недостаточность (СН) – осложнение, возникающее на фоне целого ряда заболеваний, коморбидных патологий. Существует ряд сопутствующих состояний, которые могут быть причиной СН, другие вызывают обострение, декомпенсацию. Но есть также коморбидные, сопутствующие состояния, которые затрудняют терапию пациентов. Это чаще всего депрессия, болезнь Альцгеймера, деменция. Также встречаются заболевания, симптомы которых нередко воспринимаются как таковые ХСН. Их необходимо выявить, устранить и только потом говорить о наличии у пациента СН.
 Наиболее частыми причинами развития ХСН считаются ишемическая болезнь сердца (ИБС) и артериальная гипертензия (АГ). Согласно исследованию UNIVERS, которое включало 2800 пациентов из 35 городов Украины, ИБС (с/без АГ) приводит к возникновению ХСН в 60% случаев (Воронков Л.Г., 2012). Однако даже после диагностики коронарогенной СН стентирование проводилось только у 7,3% больных, аортокоронарное шунтирование (АКШ) – только у 5,4%. Более того, у многих лиц с СН сопутствующими являются острый коронарный синдром или субклиническая ишемия, а коронарографию во время госпитализации выполняют менее чем у 10% пациентов (Ambrosy A.P. et al., 2014).
Наиболее частыми причинами развития ХСН считаются ишемическая болезнь сердца (ИБС) и артериальная гипертензия (АГ). Согласно исследованию UNIVERS, которое включало 2800 пациентов из 35 городов Украины, ИБС (с/без АГ) приводит к возникновению ХСН в 60% случаев (Воронков Л.Г., 2012). Однако даже после диагностики коронарогенной СН стентирование проводилось только у 7,3% больных, аортокоронарное шунтирование (АКШ) – только у 5,4%. Более того, у многих лиц с СН сопутствующими являются острый коронарный синдром или субклиническая ишемия, а коронарографию во время госпитализации выполняют менее чем у 10% пациентов (Ambrosy A.P. et al., 2014).
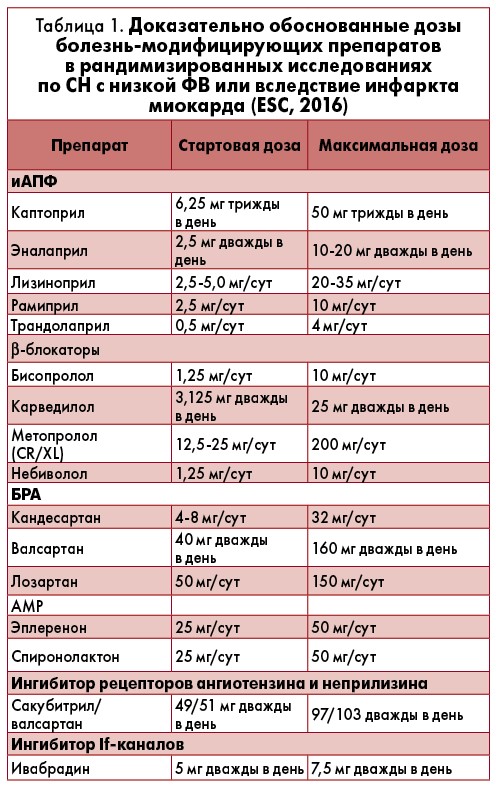
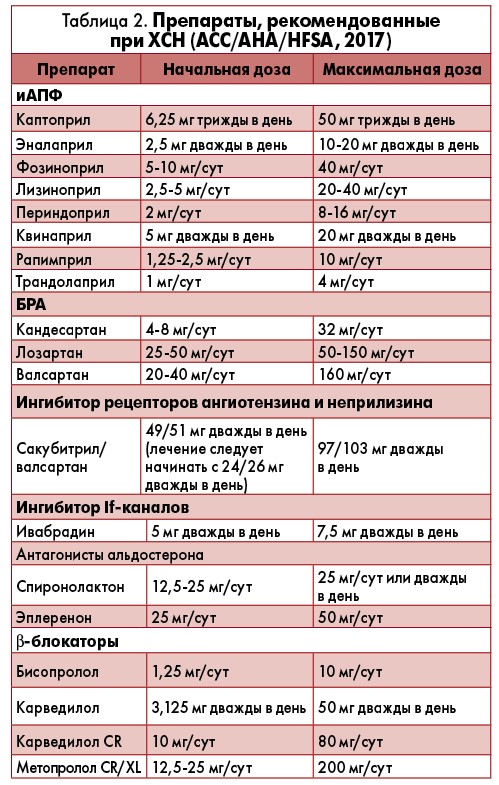
В современном фармакологическом арсенале врача к активно используемым трем группам препаратов, модулирующих болезнь/прогноз – иАПФ и блокаторам рецепторов ангиотензина II (БРА), β-блокаторам, АМР, в настоящее время присоединилось еще два – ивабрадин и комбинированный препарат сакубитрил/валсартан (табл. 1).
иАПФ и ББ назначают всем пациентам, кроме тех случаев, когда присутствуют противопоказания. АМР / антагонисты альдостерона используются у больных, у которых, несмотря на лечение иАПФ и β-блокаторами, сохраняются симптомы ХСН II-IV функционального класса (ФК) по Нью-Йоркской ассоциации сердца (NYHA), а также низкая фракция выброса левого желудочка (ФВ ЛЖ): ≤35%.
Согласно Европейской ассоциации кардиологов (ESC), к приему рекомендованы 5 иАПФ – каптоприл, эналаприл, лизиноприл, рамиприл, трандолаприл и 4 ББ – бисопролол, карведилол, метопролол (CR/XL) и небиволол (см. табл. 1). Американская ассоциация сердца (AHA) в своих показаниях расширяет список препаратов до 8 иАПФ и 4 ББ (табл. 2).
Основная стратегия терапии по рекомендациям обеих ассоциаций – достижение целевых высоких или максимально переносимых доз. Целевыми являются те, которые показали эффект по улучшению прогнозов. Так, 75% пациентов с ХСН, даже с гипотензией, способны достичь высоких терапевтических доз препаратов.
 В соответствии со стратегией титрования, повышение доз иАПФ и БАБ не следует проводить одновременно. Приоритет необходимо определять индивидуально у каждого конкретного пациента. При наличии высокой частоты сердечных сокращений (ЧСС) и отсутствии задержки жидкости титрование начинают с БАБ. Если жидкость накапливается, рекомендуется начинать с иАПФ. Повышение дозы препарата можно и нужно начинать на амбулаторном этапе, но важно учитывать, что это дозволено лишь в том случае, если пациент адекватно переносил предыдущую.
В соответствии со стратегией титрования, повышение доз иАПФ и БАБ не следует проводить одновременно. Приоритет необходимо определять индивидуально у каждого конкретного пациента. При наличии высокой частоты сердечных сокращений (ЧСС) и отсутствии задержки жидкости титрование начинают с БАБ. Если жидкость накапливается, рекомендуется начинать с иАПФ. Повышение дозы препарата можно и нужно начинать на амбулаторном этапе, но важно учитывать, что это дозволено лишь в том случае, если пациент адекватно переносил предыдущую.
Снижение дозы или отмена медикаментов приводит к ухудшению краткосрочного прогноза и повышает риск повторных госпитализаций. Лечение БАБ и иАПФ может быть продолжено даже при декомпенсации СН. При выраженной гипотензии, брадикардии, серьезном ухудшении симптомов (нарастание одышки, отеки, истощение) рекомендовано снижение дозы БАБ в два раза. Изменение дозировки или отмена иАПФ возможны в случае кашля, симптоматической гипотензии, ухудшения функции почек и гиперкалиемии.
Во время терапии лиц с ХСН следует избегать следующих ошибок – назначения большого количества препаратов, не являющихся важным звеном лечения, а также тех, которые могут привести к ухудшению состояния больного. Препаратами, которые не рекомендованы пациентам с симптомами СН и сниженной ФВ ЛЖ, являются тиазолидиндионы, нестероидные противовоспалительные препараты или ингибиторы ЦОГ‑2, антагонисты кальция (дилтиазем или верапамил), комбинация БРА + иАПФ + АМР.
Дополнительные возможности в терапии пациентов с ХСН появились с открытием If-каналов и ивабрадина. Механизм действия препарата заключается в селективном и специфическом ингибировании If-каналов синусового узла, контролирующих спонтанную диастолическую деполяризацию в синусовом узле и регулирующих ЧСС. Ивабрадин оказывает селективное воздействие на синусовый узел, не влияя на время проведения импульсов по внутрипредсердным, предсердно-желудочковым и внутрижелудочковым проводящим путям, а также сократительную способность миокарда и реполяризацию желудочков.
Основным фармакодинамическим свойством ивабрадина является специфическое, дозозависимое уменьшение ЧСС. Степень блокады и влияния лекарственного средства зависят от исходной ЧСС пациента. Чем она выше, тем больше эффект.
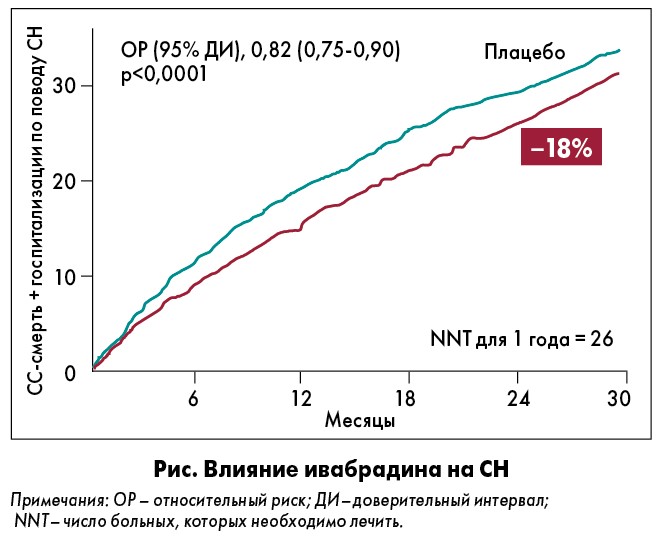 По данным исследования SHIFT, которое включало более 6500 лиц с ФВ ЛЖ ≤35% (ФК II-III), ЧСС ≥70 уд./мин, применение ивабрадина по 7,5 мг дважды в день в течение 23 месяцев снижало риск сердечно-сосудистой (СС) смерти и госпитализации СН на 18% (Bohm M. et al., 2010). Результаты субанализа в подгруппе пациентов с ЧСС ≥75 уд./мин (n=4150) еще более значимы (рис.). Согласно данным испытания BEAUTIFUL (результаты получены только в подгруппе больных с ЧСС ≥70 уд./мин), ивабрадин уменьшал число госпитализаций вследствие фатального или нефатального инфаркта миокарда на 36%, коронарных реваскуляризаций – на 30% (Fox K. et al., 2008).
По данным исследования SHIFT, которое включало более 6500 лиц с ФВ ЛЖ ≤35% (ФК II-III), ЧСС ≥70 уд./мин, применение ивабрадина по 7,5 мг дважды в день в течение 23 месяцев снижало риск сердечно-сосудистой (СС) смерти и госпитализации СН на 18% (Bohm M. et al., 2010). Результаты субанализа в подгруппе пациентов с ЧСС ≥75 уд./мин (n=4150) еще более значимы (рис.). Согласно данным испытания BEAUTIFUL (результаты получены только в подгруппе больных с ЧСС ≥70 уд./мин), ивабрадин уменьшал число госпитализаций вследствие фатального или нефатального инфаркта миокарда на 36%, коронарных реваскуляризаций – на 30% (Fox K. et al., 2008).
Рекомендовано начинать прием ивабрадина пациентам в возрасте до 75 лет в дозе 5 мг два раза в день, от 75 лет – 2,5 мг дважды в день. Максимальная дозировка – 7,5 мг/сут.
Согласно рекомендациям ESC, ивабрадин назначают лицам с СН с синусовым ритмом, ФВ ЛЖ ≤35% (ФК II-III) и у которых, несмотря на лечение целевыми (или максимально переносимыми) дозами БАБ, иАПФ и АМР/альдостероном, сохраняются ЧСС ≥70 уд./мин и симптомы ХСН (ФК II-IV по NYHA). Также ивабрадин применяют в случае, если пациенты не переносят терапию БАБ. В заключение стоит подчеркнуть, что препарат был одобрен Управлением по контролю за качеством пищевых продуктов и лекарственных средств США (FDA) в 2015 г.
Подготовила Юлия Паламарчук
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (60) листопад 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Інколи саме з цього перерізу вдається візуалізувати тромбоемболи в основних гілках легеневої артерії або вегетації на стулках легеневого клапана (що трапляється надзвичайно рідко). Нахиливши датчик до самої верхівки серця, можна отримати її переріз по короткій осі, на якому, знову ж таки, порожнина лівого шлуночка має круглясту форму, а правого шлуночка – близьку до трикутника із виразною трабекулярністю (рис. 22.9). Розглядаючи зображення, також звертають увагу на те, що в нормі всі сегменти ЛШ скорочуються синхронно, не випереджаючи інші і не відстаючи. ...
Застосування статинів середньої інтенсивності в комбінації з езетимібом порівняно зі статинами високої інтенсивності окремо може забезпечити більше зниження рівня холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) у пацієнтів із нещодавнім ішемічним інсультом. Пропонуємо до вашої уваги огляд статті Keun-Sik Hong et al. «Moderate-Intensity Rosuvastatin Plus Ezetimibe Versus High-Intensity Rosuvastatin for Target Low-Density Lipoprotein Cholesterol Goal Achievement in Patients With Recent Ischemic Stroke: A Randomized Controlled Trial», опублікованої у виданні Journal of Stroke (2023; 25(2): 242‑250). ...
Артеріальна гіпертензія (АГ) сьогодні є одним із найпоширеніших серцево-судинних захворювань (ССЗ), що асоціюється з високим кардіоваскулярним ризиком, особливо в коморбідних пацієнтів. Навіть помірне підвищення артеріального тиску (АТ) пов’язане зі зменшенням очікуваної тривалості життя. До 40% хворих на АГ не підозрюють у себе недугу, бо це захворювання на початку може мати безсимптомний перебіг. Оптимальний контроль АТ є вагомим чинником профілактики фатальних серцево-судинних подій (ССП) для забезпечення якісного та повноцінного життя таких хворих. ...




