Сучасні погляди на лікування ішемічного інсульту
1‑3 листопада 2018 р. у Києві успішно пройшов IV Національний конгрес «Інсульт та судинно-мозкові захворювання», у межах якого провідні спеціалісти з України, Чехії, Литви, Ізраїлю та Південно-Африканської Республіки висвітлювали сучасний стан проблеми лікування гострого порушення церебрального кровообігу та основні аспекти профілактики й реабілітаційно-відновлювальних програм після ішемічного інсульту.
До вашої уваги представлено огляд доповідей професора М.Є. Поліщука, професора С.П. Московка та професора В.М. Міщенка, присвячені сучасним стратегіям лікування ішемічного інсульту.
 Доктор медичних наук, професор Микола Єфремович Поліщук, Президент Всеукраїнської громадської організації «Українська асоціація боротьби з інсультом», член-кореспондент НАМН України, заслужений діяч науки і техніки України виступив на пленарному засіданні конгресу, присвяченому актуальним питанням сучасної терапії інсультів. У своїй доповіді «Реперфузія – основа лікування інсультів» він привернув увагу слухачів до того, наскільки кора головного мозку чутлива до недостатності кровотоку, а також наскільки важлива правильна організація допомоги пацієнту з інсультом. Передусім лектор зробив акцент на тому, що ефективна та якісна реперфузія – це основа лікування ішемічного інсульту.
Доктор медичних наук, професор Микола Єфремович Поліщук, Президент Всеукраїнської громадської організації «Українська асоціація боротьби з інсультом», член-кореспондент НАМН України, заслужений діяч науки і техніки України виступив на пленарному засіданні конгресу, присвяченому актуальним питанням сучасної терапії інсультів. У своїй доповіді «Реперфузія – основа лікування інсультів» він привернув увагу слухачів до того, наскільки кора головного мозку чутлива до недостатності кровотоку, а також наскільки важлива правильна організація допомоги пацієнту з інсультом. Передусім лектор зробив акцент на тому, що ефективна та якісна реперфузія – це основа лікування ішемічного інсульту.
Доповідач навів ключові етапи, швидкість і якість виконання яких впливають на успішність лікувальних заходів при інсульті:
- Забезпечення адекватних гемодинамічних параметрів. Артеріальна гіпертензія і помірна гіперволемія є своєрідною профілактикою розширення зони напівтіні при ішемічному інсульті. Важливим фактором є нормальна осмолярність плазми і нормоглікемія як профілактика набряку мозку.
- Своєчасна діагностика інсульту (або підозра на дане захворювання).
- Терміновий зв’язок з інсультним центром.
- Транспортування пацієнта до інсультного центру.
- Візуальна діагностика: комп’ютерне томографічне (КТ) дослідження, КТ-ангіографія (пряма церебральна артеріографія при відкритому втручанні).
- Прийняття рішення з питань поновлення кровотоку.
Встановлено, що 80% інсультів виникають у результаті гострої тромботичної оклюзії судин. При невисокому розташуванні тромбу можлива його пряма екстракція. Якщо тромб до 0,7‑1 см довжиною, може бути ефективним тромболізис. Важливі умови для проведення тромболізису: терапевтичне вікно 3‑4,5 години, відсутність протипоказань. Перспективними є ендоваскулярні технології: тромбекстракція, тромбаспірація. При їх застосуванні терапевтичне вікно збільшується до 6‑12 годин і більше, при цьому можна вводити тромболітики. Лектор висловив надію, що в Україні найближчим часом тромболізис, ендоваскулярні технології та стентування стануть доступнішими при лікуванні пацієнтів із гострими інсультами.
Мозок – це час. На сьогодні стандартом допомоги в найгострішій стадії інсульту є тромболітики та ендоваскулярні технології. Відновлення перфузії мозку може зменшити зону інфаркту або зупинити її поширення.
Системна тромболітична терапія рекомбінантним тканинним активатором плазміногену (рТАП) при лікуванні інсультів використовується понад 20 років. Вона має ряд обмежень, одним з яких є невисоке терапевтичне вікно. Ефективність процедури – близько 50%; сьогодні у світі тромболізис застосовують орієнтовно у 30‑35% випадках ішемічних інсультів. При цьому розширюються показання до використання цієї процедури. Однак при масивному тромбозі існує високий ризик розвитку геморагічної трансформації ішемічного інсульту.
Механічна ендоваскулярна реканализація – це контрольована реперфузія. Переваги методу: розширюється терапевтичне вікно, зменшується кількість ускладнень. Ефективність ендоваскулярного лікування порівняно із тромболізисом через 90 днів: 60 та 30% відповідно. Микола Єфремович ще раз підкреслив, що реперфузія є основою терапії ішемічного інсульту. Головне – дати мозку кисень. Інші види лікування спрямовані на змешення зони напівтіні. Мета – зменшити ушкодження навколо ділянки інфаркту.
Ішемія при інсульті спричиняє складну динамічну відповідь у вигляді ексайтотоксичності, мітохондріальної дисфункції та оксидативного стресу. Ці механізми викликають ушкодження нейронів і глії. Ексайтотоксичність і підвищення рівня кальцію в зоні ішемії – основні фактори, що сприяють загибелі клітин при ішемії на ранніх стадіях за відсутності надходження поживних речовин до нейронів. Порушується градієнт концентрації іонів, що призводить до надмірного виділення збуджувальних амінокислот, в основному глутамату. Це викликає вхід Са2+ у клітини і запускає метаболічні процеси, пов’язані з апоптозом і некрозом.
Першим етапом при лікуванні інсульту має бути поновлення перфузії мозку, потім необхідно подіяти на вищевказані механізми пошкодження мозку при ішемії. І тут, на переконання Миколи Єфремовича, для захисту клітини від ішемії час застосувати новий лікарський засіб, що нещодавно вийшов на ринок України. Це Ксаврон – генерик японського препарату Radicut, діючою речовиною якого є едаравон. Його ефективність доведено при використанні більш ніж у 100 клініках Японії.
Препарат зареєстрований у США та Японії. З 2001 р. едаравон почав широко застосовуватися в Японії при гострому ішемічному інсульті після проведення багатоцентрових рандомізованих плацебо-контрольованих досліджень. З 2009 р., завдяки своїй високій ефективності, едаравон включений в Японський протокол з лікування гострого ішемічного інсульту (рівень рекомендацій Grade В). Едаравон затверджений у США для терапії бічного аміотрофічного склерозу (БАС) у 2017 р. Зараз там ведуться роботи, щоб зареєструвати едаравон для лікування гострого ішемічного інсульту.
Оригінальний едаравон випускається в Японії під назвою Radicut, в США – під назвою Radicava. Відомо, що понад 70% медикаментів у США – це генерики. Генеричні препарати рятують людей у багатьох країнах.
Ксаврон – український едаравон. Він впливає на усі ті ланки патології, які запускає ішемія. Препарат нейтралізує етапи ішемічного каскаду:
- блокує NMDA-рецептори;
- зменшує надходження Са2+ у клітину;
- блокує активацію NO-синтази й опосередковано блокує виділення медіаторів запалення;
- зменшує адгезію клітин на ендотелії;
- збільшує виробництво ендотеліального NO;
- поглинає вільні радикали.
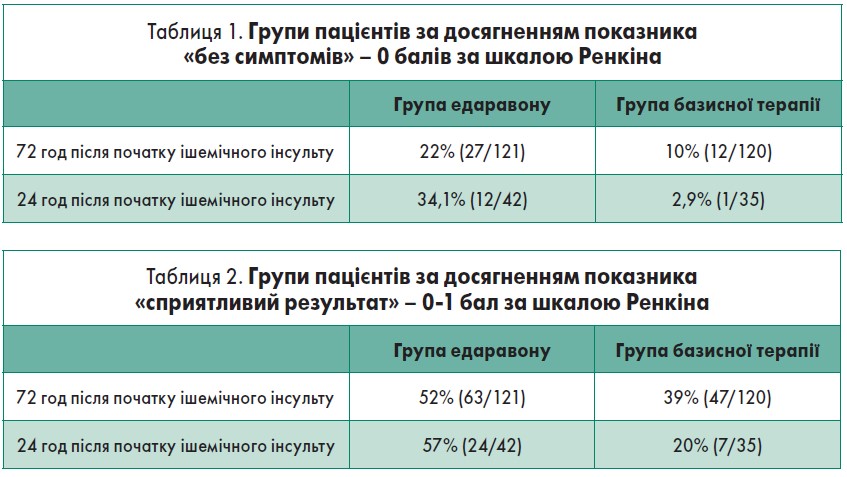
 Кардіологам вже давно відомо, що ендотеліальний оксид азоту відіграє важливу роль при серцевій недостатності, ішемії: зменшує перевантаження кальцієм і перекисне окиснення ліпідів. Тобто едаравон діє на всі ланки, які запускаються внаслідок ішемії. Це блокатор етапів ішемічного каскаду для ранньої емпіричної терапії гострого ішемічного інсульту або транзиторної ішемічної атаки. За даними реєстраційного дослідження (Otomo E. et al., 2003), при оцінці статусу пацієнтів через 3 місяці після події будо продемонстровано, що у разі призначення едаравону в перші 24 години у кожного 3-го пацієнта спостерігали повну відсутність постінсультних неврологічних наслідків – 0 балів за шкалою Ренкіна. Кожний 2-й хворий на гострий ішемічний інсульт, який отримав едаравон у перші 72 години, мав сприятливий результат за шкалою Ренкіна (0‑1 бал).
Кардіологам вже давно відомо, що ендотеліальний оксид азоту відіграє важливу роль при серцевій недостатності, ішемії: зменшує перевантаження кальцієм і перекисне окиснення ліпідів. Тобто едаравон діє на всі ланки, які запускаються внаслідок ішемії. Це блокатор етапів ішемічного каскаду для ранньої емпіричної терапії гострого ішемічного інсульту або транзиторної ішемічної атаки. За даними реєстраційного дослідження (Otomo E. et al., 2003), при оцінці статусу пацієнтів через 3 місяці після події будо продемонстровано, що у разі призначення едаравону в перші 24 години у кожного 3-го пацієнта спостерігали повну відсутність постінсультних неврологічних наслідків – 0 балів за шкалою Ренкіна. Кожний 2-й хворий на гострий ішемічний інсульт, який отримав едаравон у перші 72 години, мав сприятливий результат за шкалою Ренкіна (0‑1 бал).
У всіх групах пацієнтів, яким був призначений едаравон, на 90-й день показники були кращими, ніж при використанні базисної терапії. Цей препарат має потужну доказову базу для застосування при гострому ішемічному інсульті. Едаравон підвищує частоту досягнення ранньої реканалізації після проведення тромболізису (Kimura K. et al., 2012): удвічі частіше досягається рання реканалізація судин при одночасному призначенні з тромболітиками.
Схема застосування едаравону при ішемічному інсульті: 2 ампули по 20 мл на добу (60 мг/добу). Одна ампула розчиняється у 100 мл фізіологічного розчину, вводиться вранці та ввечері з інтервалом 12 годин у вигляді інфузії протягом 30 хвилин. Повний курс лікування – 14 днів.
Підсумовуючи свою доповідь, професор М.Є. Поліщук наголосив, що препарат Ксаврон є ефективним блокатором етапів ішемічного каскаду для ранньої емпіричної терапії гострого ішемічного інсульту і транзиторної ішемічної атаки.
 Завідувач кафедри нервових хвороб із курсом нейрохірургії Вінницького національного медичного університету ім. М.І. Пирогова, доктор медичних наук, професор Сергій Петрович Московко виступив як незалежний експерт і представив огляд міжнародних наукових публікацій, присвячених едаравону.
Завідувач кафедри нервових хвороб із курсом нейрохірургії Вінницького національного медичного університету ім. М.І. Пирогова, доктор медичних наук, професор Сергій Петрович Московко виступив як незалежний експерт і представив огляд міжнародних наукових публікацій, присвячених едаравону.
У своїй лекції «Застосування едаравону в різних сценаріях ведення хворих із гострим ішемічним інсультом» Сергій Петрович відзначив складність механізму оксидативного стресу та набряку мозку при ішемічному інсульті. Хоча він і не став розповідати про нюанси циклу Кребса або реакції Фентона, все ж таки звернув увагу присутніх, що реакція Фентона має відношення до генерації вільних радикалів. Коли виникає ішемія і припиняється постачання глюкози для енергетичного забезпечення клітин, для функціонування мембранних насосів і всіх тих механізмів, які роблять так, щоб мозок працював, виникає ціла низка проблем: те, що називається ексайтотоксичністю, або ішемічним каскадом. Один процес тягне за собою інший.
Кальцієвий інфлюкс через проблеми із мембранними насосами викликає пошкодження мітохондрій, що мають шалений запас кальцію. Але щойно зовнішній кальцій надійшов до мітохондрій, мембран, вивільняються внутрішні запаси, і тоді вже розвивається каскад, який неможливо зупинити. Пошкоджуються мітохондрії, руйнуються білки, страждає ядро клітини. У цей самий момент розпочинається викид великої кількості активних форм кисню (ROS) найрізноманітнішого гатунку – жиро- та водорозчинних кисневих радикалів. Вмикається так званий арахідоновий каскад. Наслідками всього цього є, по-перше, смерть клітини, а по-друге – набряк мозку.
Усі функції мозку реалізуються за рахунок так званої нервово-судинної одиниці, де всім керує нейрон – пулом астроцитів, клітин ендотелію дрібних судин. Нейрон сам регулює кровотік, коли йому потрібно підживитися, щоб здійснювати властиві йому функції. Таким самим чином він активно утримує й гематоенцефалічний бар’єр. Ситуація дуже нагадує принцип роботи електричного замка. Це дуже ефективно працює: «клац» і закрито, все у безпеці. Але якщо вимкнути електрику, то все ламається. Так і нейрон – він вимикається, припиняє працювати. І все навколо нього розвалюється. Як наслідок, виникають набряк, пошкодження гематоенцефалічного бар’єра, міграція нейтрофілів, що викликає вторинне запалення. Це вже інший каскад, другого рівня. Все, що відбувалося досі, було всередині нейрона, таке складно побачити. А от пізніші етапи каскаду можна: і набряк за допомогою нейровізуалізації, і запалення, зокрема при патоморфологічному дослідженні, аби зрозуміти, що там відбувається. А кінцевим результатом є прискорення клітинної смерті.
Дуже важливий момент, і на ньому наголошують дослідники, зокрема K. Watanabe, який багато років присвятив саме вивченню едаравону і механізмам його дії у тварин і людей, – нітритний/нітратний стрес, роль оксиду азоту. Останніми роками багато уваги приділяється ендотеліальній дисфункції. Оксиду азоту відводиться велика роль у регуляції тонусу судин. У процесі церебральної ішемії виробляється багато як оксиду азоту, так і піроксинітриту, аніона, який містить чимало кисневих атомів. При цьому порушується та стимулюється функція NO-синтаз. Їх три: індукована (iNOS), яка знаходиться в різних частинах клітини, ендотеліальна (eNOS) і нейрональна (nNOS) NO-синтази. Якщо активується eNOS, це веде до більш швидкого розвитку набряку; якщо nNOS – до швидшої загибелі нейрону; якщо iNOS – до всього разом, і це додатково викликає міграцію нейтрофілів. Стимуляція eNOS призводить до вазодилатації і парезу судин на тлі парезу авторегуляції. Авторегуляція дуже важлива для життя мозку.
Хімічні та біологічні властивості едаравону. Сергій Петрович зазначив, що, згідно з даними K. Watanabe (2017), едаравон працює в умовах, дуже наближених до фізіологічної pH. Фізіологічна pH організму – 7,4, а едаравону – 7,0. Це означає, що коливання кислотно-лужного балансу не можуть порушити дію препарату, що важливо. Едаравон існує у вигляді суміші 2 форм – нейтральної молекули й аніона. Обидві форми, більше аніони, здатні працювати як скавенджери («сміттярі») – віддають зайвий електрон активним кисневим радикалам, що потім дезактивуються. Дуже важливо, що едаравон, за результатами досліджень на тваринах та in vitro, продемонстрував свою активність відносно різних компонентів активних радикалів: тих, які знаходяться в мембранах (жиророзчинних), і тих, що перебувають у плазмі, – водорозчинних. Він однаково працює з обома видами. Це означає, що едаравон належить до категорії справжніх антиоксидантних препаратів.
Важиво те, що едаравон легко проникає у мембрани і всередину клітини. Є дані, що едаравон має таку ж проникну здатність, як і пропранолол. Останній, як відомо, діє дуже швидко. Це означає, що едаравон стрімко проникає у клітину і впливає на ключові механізми патологічного процесу та, як наслідок, на ланки ішемічного каскаду при інсульті.
Отже, едаравон діє і у плазмі, і в тканині. Препарат працює як антиоксидант у співдружності з іншими відомими класичними природними антиоксидантами – вітаміном С і Е. Всі пам’ятають історію з аскорбіновою кислотою і вітаміном Е. Вони спалахнули, як зірка в кардіології, геронтології та косметології, і погасли. Їхньої сили недостатньо для «самостійної роботи». Що робить едаравон? Він не конкурує з ними, а працює у спільному ансамблі. Це фізіологічно важливо.
Якщо говорити про механізм дії едаравону, він спрямований на глутаматну ексайтотоксичність, запобігання кальцієвому інфлюксу. Доведено, що препарат зменшує: пошкодження гематоенцефалічного бар’єра; тенденцію до розвитку набряку мозку; міграцію нейтрофілів, впливаючи на вторинне запалення, а також на оксидативний і нітритний/нітратний стреси.
Потенційні цілі, що передбачаються при застосуванні едаравону:
- зниження активності кисневих радикалів у нейронах;
- зменшення радикально-токсичної дії на ендотелій мозкових судин.
Це вже 2 точки прикладання – те саме, але у різних місцях, – вплив на нервову тканину й ендотелій мозкових судин:
- скорочення проникності гематоенцефалічного бар’єра та тенденції до набряку;
- зниження міграції лейкоцитів у зону ішемії та активності вторинного запалення;
- зменшення розміру ішемічної пенумбри;
- зменшення перетворення пенумбри на реально загиблу мозкову тканину.
Таким чином, збільшується вірогідність функціонального відновлення після інсульту.
Професор С.П. Московко зазначив, що наявні якісні та досить актуальні дані щодо застосування едаравону одночасно із проведенням тромболізису. Він запропонував присутнім уявити ситуацію, коли у пацієнта з гострим інсультом здійснюється підготовка до проведення цієї процедури. Знаючи про те, що у хворого все одно буде радикальний стрес, для уникнення додаткових ускладнень йому краще відразу ж ввести едаравон. Результати дослідження K. Kimura et al. (2012) показали, що вихід пацієнта з інсульту за умови введення едаравону одночасно із тромболізисом супроводжується поліпшенням функціональних показників. Оцінка, нагадав лектор, завжди проводиться на 90-й день. Згідно з даними дослідження, на 90-й день функціональний статус хворих, які отримували рТАП і едаравон, був на третину (тобто на 30%) кращим, ніж тільки рТАП. При цьому групи були однорідними.
Лектор озвучив місце едаравону в практиці фахівців, що займаються лікуванням гострих інсультів:
- Комбінована терапія Ксавроном і системний тромболізис або тромболізис + механічна тромбоекстракція. Слід звернути увагу, що при проведенні механічної тромбоекстракції ризик отримати реперфузійний феномен вищий, ніж при тромболізисі (ймовірність 100%). Тромбоекстракцію роблять у межах від 6 до 24 годин. У судині наявний величезний тромб, який не вдалося розмити тромболітиком. У цю зону ішемії буде пущено кров, і це призведе до стану реперфузійного пошкодження, з яким потрібно щось робити. Сергій Петрович зазначив, що в таких ситуаціях введення Ксаврону перед процедурою є своєрідною профілактикою. Коли в зоні ішемії буде відновлений приплив крові, з нею надійде едаравон, який вбереже від надмірного набряку та вторинного запалення. У цих випадках застосування Ксаврону із тромбоекстракцією не менш перспективне, ніж його комбінування із тромболізисом.
- Терапія пацієнта едаравоном за межами терапевтичного вікна, коли після початку інсульту минуло більш ніж 6 годин. У цей період вже немає можливості впливати на інші шляхи зниження інтенсивності смертельного каскаду. Тут є доречним застосування Ксаврону.
- Клінічні ознаки прогресуючої загрози набряку мозку. Він може проявитися через 12‑24 години або навіть пізніше. У цих випадках можна застосувати швидку допомогу – не тільки маніт (манітол), а саме Ксаврон.
- Коли є клінічні ознаки реперфузійного феномена. Наприклад, це може бути при тромбектомії (див. вище). Буває, що при тромболізисі безпосередньо результат отримати не вдається. Але через 3‑6 годин пацієнта починає трясти, у нього рухається рука. Реперфузійний феномен відбувся, проте він більш загрозливий, ніж сама зона ішемії. Саме для запобігання таким ситуаціям чи для лікування, якщо вони трапляються, необхідний Ксаврон.
І, на останок, ще одне міркування. Відомо, що згадані вище оксидативний та нітритний каскади (стреси) є доволі універсальними механізмами реагування на пошкодження тканин чи їхню ішемію. Тобто, незалежно від первинного механізму ураження, у тканинах (зокрема у мозку) послідовно розгортатимуться всі згадані каскади з кінцевим негативним результатом – загибеллю структурних елементів та порушенням функції. Якщо є можливість втрутитись і, принаймні, зменшити напруженість патологічних процесів радикального ураження тканини, слід це зробити. Тим більше, що препарат має доволі чітко означену пряму дію – є скавенджером гіперактивних радикалів і не втручається в інші процеси, не порушує адаптивних, корисних реакцій захисту від ушкодження.
Все це свідчить про те, що спектр показань може бути розумно розширений за рахунок гострих енцефалопатій, з якими мають справу фахівці відділень реанімації та інтенсивної терапії. До таких енцефалопатій належать і травматичні (мається на увазі найгостріший період дифузного ураження мозку при черепно-мозковій травмі), і метаболічні та токсичні (отруєння «невідомими речовинами», алкогольні тощо), і навіть стани гострої енцефалопатії при частих судомних нападах та переході їх у статус. Складні механізми згаданих станів відомі, але об’єднує їх каскадний характер патологічних порушень (ефект «карткового будиночка»), коли на певному етапі вже неможливо втрутитись відомими та апробованими методами. Ймовірно, включення до терапії Ксаврону може навіть запобігти переходу патологічних каскадів на новий негативний рівень і перервати їхній розвиток.
І наостанок, залишилось переконатися у перевагах застосування Ксаврону на власному досвіді.
 На одній із наукових сесій керівник відділу судинної патології головного мозку і реабілітації Інституту неврології, психіатрії та наркології НАМН України, доктор медичних наук, професор кафедри клінічної неврології, психіатрії та наркології Харківського національного університету імені В.Н. Каразіна Владислав Миколайович Міщенко почав свій виступ з огляду останніх рекомендацій, присвячених сучасним стратегіям у лікуванні ішемічного інсульту.
На одній із наукових сесій керівник відділу судинної патології головного мозку і реабілітації Інституту неврології, психіатрії та наркології НАМН України, доктор медичних наук, професор кафедри клінічної неврології, психіатрії та наркології Харківського національного університету імені В.Н. Каразіна Владислав Миколайович Міщенко почав свій виступ з огляду останніх рекомендацій, присвячених сучасним стратегіям у лікуванні ішемічного інсульту.
Інсульти – одна з важливих медико-соціальних проблем людства. Щорічно трапляється понад 17 млн інсультів. Експерти ВООЗ стверджують, що частота виникнення інсультів зростатиме – це пов’язано як зі старінням населення, так і з поширеністю факторів ризику. До 2030 р. очікується збільшення кількості випадків інсультів у світі до 23 млн.
Тому вже сьогодні ми говоримо про те, що інсульт є світовою епідемією. За 25 років, з 1990 по 2015 рр., на 70% збільшилася захворюваність на інсульт, на 113% – поширеність, на 25% – кількість інсультів у осіб віком від 20 до 64 років, на 79% – інвалідизація внаслідок інсультів, на 36% – смертність. Проблема мозкових інсультів актуальна також і в Україні – їх щорічно переносять близько 100 тис. наших співвітчизників.
Інсульт – одна з основних причин смертності населення планети. Близько 6 млн людей помирає внаслідок цієї катастрофи. Крім того, інсульт – це і причина інвалідизації. Тільки 10‑15% осіб, які перенесли інсульт, повертаються до праці, 60% мають стійкі неврологічні порушення, 25% потребують сторонньої допомоги, у 25% до кінця першого року розвивається деменція.
Лікування інсульту має бути диференційованим залежно від його типу, а також часу з моменту його розвитку.
Нині ми маємо можливість користуватися закордонними протоколами, зокрема останніми рекомендаціями Європейської організації з дослідження інсульту (ESO), Американської асоціації серця та Американської асоціації інсульту (AHA/ASA) 2018 р. щодо раннього ведення пацієнтів із гострим ішемічним інсультом.
Основна концепція: час – мозок. За 1 секунду інсульту мозок старіє на 8 годин, за 1 хвилину – на 3 тижні, за весь період інсульту – на 36 років. В останніх рекомендаціях йдеться про необхідність розробки алгоритмів і протоколів для швидкого виявлення та оцінки пацієнтів із підозрою на гострий інсульт. Таких хворих рекомендовано якомога швидше транспортувати в установу, персонал якої має досвід проведення внутрішньовенного тромболізису.
Доведені позиції в лікуванні гострого ішемічного інсульту: терапія в інсультних блоках (відділення), тромболізис і тромбектомія, якщо останні не проведені – рекомендоване застосування ацетилсаліцилової кислоти. Встановлено ефективність хірургічної декомпресії при злоякісних інфарктах у басейні середньої мозкової артерії.
Лікування ішемічного інсульту базується на 3 постулатах:
- базисна терапія;
- вплив на судини мозку (реперфузійна терапія);
- вплив на нейрони.
Незважаючи на введення нових технологій діагностики, лікування та профілактики, мозковий інсульт є основною причиною інвалідизації та смертності у світі. Тому триває пошук нових лікарських засобів, дія яких в основному спрямована на блокування етапів загибелі нейронів в ішемічному каскаді.
Владислав Миколайович представив новий препарат Ксаврон, діючою речовиною якого є едаравон, що включений в японське керівництво з лікування інсультів ще у 2009 р. Ми знаємо, що Японія – країна з високою тривалістю життя населення, яка становить близько 80 років, що свідчить про високий рівень медицини. У 2017 р. едаравон був зареєстрований Управлінням з контролю за харчовими продуктами та лікарськими засобами США (FDA) для лікування БАС. Це перший препарат за останні 22 роки, який продемонстрував доведену ефективність при БАС. Проведені в Японії та Кореї дослідження показали, що він на 33% уповільнює прогресування даного захворювання.
Коли фахівці в Україні дізналися про реєстрацію едаравону FDA для лікування БАС і про його ціну – $1000 на 1 день терапії, багато хто розчаровано зітхнув, що нашим пацієнтам нічого не світить. Але буквально через кілька місяців в українських лікарів з’явилася можливість призначати такий препарат. Владислав Миколайович зазначив, що у клініці, де він працює, вже є позитивний досвід застосування Ксаврону при БАС. Він поінформував, що нині едаравон проходить етапи реєстрації у країнах Європейського союзу для застосування як при ішемічному інсульті, так і при БАС.
Професор В.М. Міщенко навів дані базового реєстраційного дослідження під керівництвом професора E. Otomo, в якому взяли участь 30 університетів і медичних установ Японії, що послужило основою для внесення едаравону в протоколи з лікування інсультів. До випробування було включено 250 пацієнтів, по 125 у групах «едаравон + базисна терапія» і «тільки базисна терапія». Тромболізис у хворих не проводили. Оцінку виконували у разі призначення едаравону в перші 24‑72 години після початку події.
У дослідження включали пацієнтів з інсультами легкого та середнього ступеня тяжкості. Шкала тяжкості інсульту Національного інституту здоров’я CША (NIHSS) не використовувалася, в Японії для оцінки статусу осіб з інсультами застосовують власну шкалу (Japan Coma Scale). Пацієнти отримували препарат протягом 14 днів, по 2 ампули на добу: 1 ампула вранці й 1 ампула ввечері на 100 мл фізіологічного розчину внутрішньовенно крапельно протягом 30 хвилин. Для оцінки функціональних результатів через 3 місяці використовувалася модифікована шкала Ренкіна (табл. 1 і 2).
Дослідження продемонструвало достовірні розбіжності між групами едаравону і базисної терапії у досягненні показників функціональної активності хворих згідно з модифікованою шкалою Ренкіна через 3 місяці після початку захворювання. У кожного 3-го пацієнта було доведено повну відсутність постінсультних неврологічних наслідків через 3 місяці після події при призначенні едаравону в перші 24 години; результати виявилися достовірно кращими, ніж у групі плацебо.
Функціональний стан кожного 2-го хворого значно поліпшився через 3 місяці після події порівняно з лише базисною терапією при призначенні у перші 72 години.
Відмінностей за частотою побічних явищ серед пацієнтів, які застосовували едаравон, і в контрольній групі не було встановлено.
На закінчення Владислав Миколайович зазначив: «Дозвольте представити вам Ксаврон – едаравон, ідентичний японському препарату Radicut, який є блокатором етапів ішемічного каскаду для ранньої емпіричної терапії ішемічного інсульту і транзиторної ішемічної атаки».
Підготувала Ольга Мороз
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (47) грудень 2018 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Як відомо, біль у спині ускладнює рух і чинить негативний вплив на якість життя та психічне благополуччя людини. За даними Всесвітньої організації охорони здоров’я (ВООЗ), від болю в нижній частині спини страждають близько 619 млн людей у всьому світі, і за прогнозом, до 2050 року переважно через збільшення чисельності населення та його старіння кількість таких випадків може зрости до 843 млн (WHO, 2020). Попри проведення численних досліджень причини дорсалгій досі лишаються суперечливими, а результат лікування – здебільшого незадовільним....
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань....
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування....
Біль є однією з найчастіших причин звернення по медичну допомогу. На хронічний біль, який чинить негативний вплив на загальний стан здоров’я, страждають щонайменше четверо з п’яти хворих із хронічною патологією спинного мозку. Основними типами болю, на який скаржаться такі пацієнти, є ноцицептивний і нейропатичний (у 49 і 56% випадків відповідно) (Felix et al., 2021). Пропонуємо до вашої уваги огляд доповіді директорки Інституту медичних та фармацевтичних наук Міжрегіональної академії управління персоналом, д.мед.н., професорки Наталії Костянтинівни Свиридової, присвяченої особливостям ведення хворих із ноцицептивним і нейропатичним болем у практиці сімейного лікаря, яку вона представила у лютому цього року під час Науково-практичної конференції «Дискусійний клуб сімейного лікаря»....