Діагностика та лікування артеріальної гіпертензії: від рекомендацій – до клінічної практики
Нові рекомендації з лікування артеріальної гіпертензії (АГ) Європейського товариства кардіологів (ЄТК) і Європейського товариства гіпертензії (ЄТГ) 2018 року були довгоочікуваними для всієї кардіологічної спільноти Європи. З часу попередніх рекомендацій ЄТК/ЄТГ (2013 р.) були отримані нові дані доказової медицини в галузі гіпертензіології, що необхідно було врахувати та згідно з якими необхідно було надалі вирішувати проблему АГ.
 Питання імплементації оновлених Європейських рекомендацій із діагностики та лікування АГ у клінічну практику обговорювалися в доповіді керівника відділу артеріальної гіпертензії та профілактики її ускладнень ДУ «Інститут терапії ім. Л.Т. Малої НАМН України» (м. Харків), доктора медичних наук, професора Сергія Миколайовича Коваля.
Питання імплементації оновлених Європейських рекомендацій із діагностики та лікування АГ у клінічну практику обговорювалися в доповіді керівника відділу артеріальної гіпертензії та профілактики її ускладнень ДУ «Інститут терапії ім. Л.Т. Малої НАМН України» (м. Харків), доктора медичних наук, професора Сергія Миколайовича Коваля.
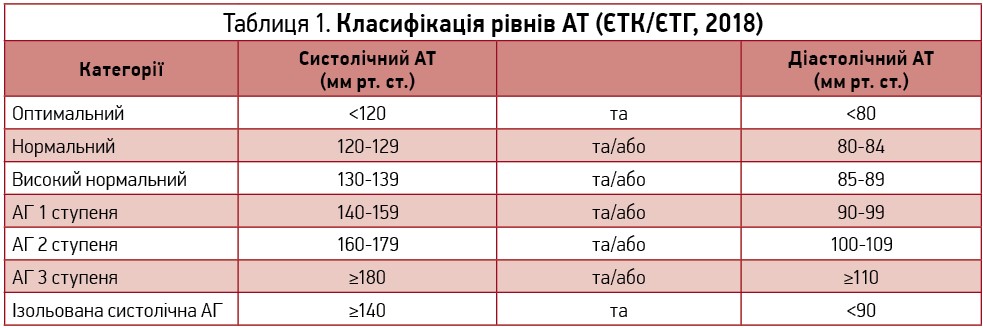
Сьогодні розмежування між нормальним артеріальним тиском (АТ) і АГ робиться на підставі визначення того рівня АТ, при підвищенні до якого й вище відзначають зростання ризику розвитку кардіоваскулярних і ниркових ускладнень. Окрім того, АГ визначається як рівень АТ, за якого переваги медикаментозного лікування чи корекції способу життя більші, ніж ризики, пов’язані із самим лікуванням.
Однак уже давно в багатьох проспективних епідеміологічних дослідженнях було показано, що навіть при незначному підвищенні систолічного АТ >115 мм рт. ст. спостерігається паралельне зростання кардіоваскулярного ризику. Саме тому в Американських рекомендаціях 2017 р. було запропоновано діагностувати АГ уже при рівнях систолічного АТ ≥130 мм рт. ст. та/або діастолічного АТ ≥80 мм рт. ст. Утім, у нових Європейських рекомендаціях 2018 р. була збережена прийнята раніше, у 2013 р., класифікація АТ (табл. 1).
На підтримку свого рішення європейські експерти наводять такі аргументи:
- антигіпертензивна терапія при високому нормальному АТ у хворих із низьким або помірним серцево-судинним ризиком не впливає на кінцеві серцево-судинні події;
- навіть зменшення частоти кінцевих точок у хворих із високим нормальним АТ у низці досліджень (зокрема, SPRINT) і метааналізів було пов’язане не зі зниженням АТ від високого нормального до нормального, а зі зниженням АТ від рівнів вищих, аніж 140/90 мм рт. ст., адже обстежені хворі до початку досліджень уже отримували антигіпертензивну терапію й вихідні рівні АТ у них були значно вищі за високий нормальний.
І тільки в пацієнтів дуже високого ризику зі встановленими серцево-судинними захворюваннями, в яких був високий нормальний АТ, антигіпертензивна терапія асоціювалася зі зниженням частоти серцево-судинних подій.
Тобто європейські експерти підійшли до визначення критеріїв АГ насамперед із позиції ефективності терапії в плані зниження частоти будь-яких кінцевих серцево-судинних подій за різних категорій підвищення АТ.
Важливим положенням нових Європейських рекомендацій 2018 р., на відміну від рекомендацій 2013 р., є те, що діагноз АГ рекомендується встановлювати на основі не тільки повторних вимірювань офісного АТ, а й вимірювання АТ поза офісом із використанням домашнього моніторування АТ (ДМАТ) та/або амбулаторного моніторування АТ (АМАТ), якщо це можливо й економічно доцільно.
Особливу увагу при обстеженнях для виявлення АГ у нових рекомендаціях приділяється стандартизації процедури вимірювання АТ й апаратів для вимірювання АТ. Як зазначив професор С.М. Коваль, ця проблема гостро стоїть і в Україні.
У розділі рекомендацій, присвяченому вимірюванню АТ, наголошується, що разом із вимірюванням АТ необхідно обов’язково реєструвати частоту серцевих скорочень у стані спокою, оскільки остання є незалежним предиктором кардіоваскулярних захворювань і фатальних подій.
Велика увага в нових рекомендаціях приділяється ДМАТ, наводяться показання й вимоги щодо процедури такого моніторування. Підкреслюється висока прогностична значущість показників ДМАТ щодо розвитку серцево-судинної захворюваності та смертності.
Уперше в рекомендаціях обережно відзначається важливість телемоніторингу АТ. Незважаючи на те що пристрої для телемоніторингу АТ недостатньо розроблені, цей метод є вкрай перспективним і потребує розвитку й широкого впровадження в Україні. Розроблення програм телемоніторингу АТ добре узгоджуватиметься з програмою стандартизації процедури й апаратів вимірювання АТ.
Окремий розділ рекомендацій присвячений АМАТ. У цілій низці науково-лікувальних установ України вже достатньо давно впроваджений метод АМАТ. І не дивно, що в оновлених Європейських рекомендаціях детально обговорюється місце цього методу в діагностиці АГ і стратифікації ризиків. У документі наводяться порівняльна характеристика ДМАТ і АМАТ та основні клінічні показання для застосування цих методів. Підкреслюється, що визначення позаофісного АТ (АМАТ і ДМАТ) спеціально рекомендується для низки клінічних показань, як-от виявлення гіпертензії білого халата та маскованої гіпертензії, оцінка ефектів лікування й виявлення можливих причин побічних ефектів (клас рекомендації І, рівень доказів А).
У рекомендаціях ЄТК/ЄТГ 2018 р. важливе місце відводиться проблемі стратифікації загального кардіоваскулярного ризику в пацієнтів з АГ. До переліку відомих факторів ризику були додані й такі, як підвищення рівня сечової кислоти в крові, ранній початок менопаузи, малорухомий спосіб життя, психосоціальні та соціально-економічні фактори й підвищена частота серцевих скорочень (у стані спокою >80 уд./хв).
Варті уваги особливості визначення гіпертрофії лівого шлуночка в осіб із надмірною масою тіла або ожирінням: у цих категорій пацієнтів рекомендовано проводити розрахунок індексу маси міокарда лівого шлуночка з індексацію до площі поверхні тіла з використанням показника зросту в м2,7, а не показника зросту в м2, як це регламентовано для хворих із нормальною масою тіла.
До безсимптомних уражень органів, зумовлених АГ, відносять зниження кістково-плечового індексу <0,9 (цей показник пов’язаний із захворюванням артерій нижніх кінцівок, вказує на прогресуючий атеросклероз і має прогностичне значення для ризику розвитку серцево-судинних подій), мікроальбумінурію, підвищене співвідношення альбумін/креатинін, хворобу нирок із розрахованою швидкістю клубочкової фільтрації >30-59 мл/хв/1,72 м2.
Важливою відмінністю Європейських рекомендацій 2018 р. від попередньої версії (2013 р.) є те, що до переліку встановлених серцево-судинних захворювань або захворювань нирок уперше віднесена фібриляція передсердь. Більше того, фібриляція передсердь може вважатися здебільшого прямим ускладненням АГ у разі її тривалого перебігу й розвитку вираженої гіпертрофії лівого шлуночка.
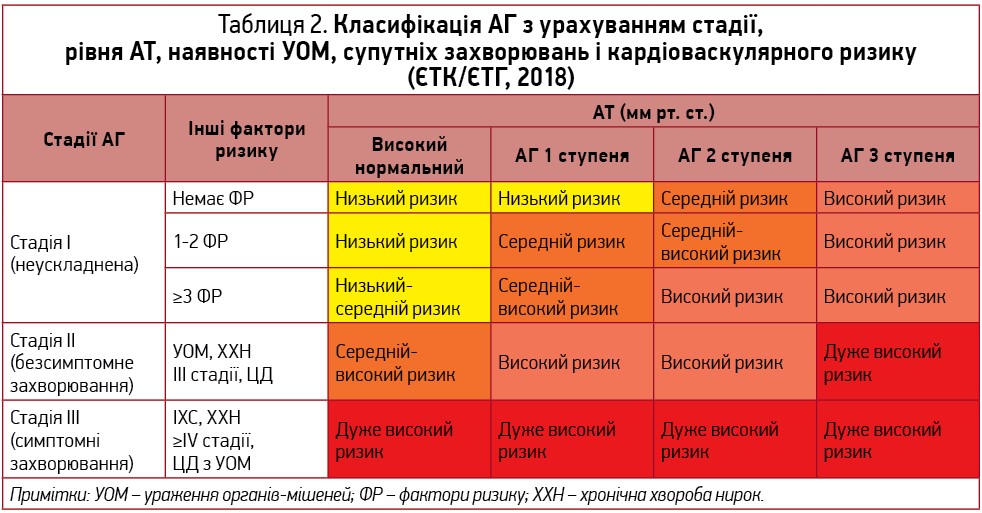
Європейські експерти наголошують, що АГ рідко має ізольований перебіг і в більшості випадків утворює кластери з іншими факторами ризику. Ця кластеризація має мультиплікативний ефект на серцево-судинний ризик. Отже, кількісна оцінка загального серцево-судинного ризику є важливою частиною процесу стратифікації ризику для хворих на АГ. Виділення стадій АГ є актуальним для клінічної практики, оскільки дає змогу більш аргументовано підходити до вибору тактики лікування хворих із метою найбільшого покращання їх віддаленого прогнозу (табл. 2).
Усім пацієнтам з АГ показана корекція способу життя: нормалізація маси тіла, підвищення фізичної активності, відмова від куріння й надмірного вживання алкоголю. Антигіпертензивна терапія може призначатися вже при високому нормальному АТ у пацієнтів із дуже високим кардіоваскулярним ризиком (рис.).
Слід наголосити, що більшість хворих на АГ уже на початку лікування потребують призначення двох антигіпертензивних препаратів, бажано у вигляді фіксованої комбінації. На жаль, жодна фіксована комбінація не включена до програми «Доступні ліки». Як стартову антигіпертензивну комбінацію призначають блокатор рецепторів ангіотензину ІІ або інгібітор ангіотензинперетворювального ферменту (АПФ) у поєднанні з блокатором кальцієвих каналів або тіазидним діуретиком.
Серед інгібіторів АПФ найбільш вивченим сьогодні є еналаприл. Клінічна ефективність і безпека цього препарату були продемонстровані у великих рандомізованих контрольованих дослідженнях (CONSENSUS I, CONSENSUS II, SOLVD та ін.). В Україні еналаприл широко застосовується в монотерапії (Берліприл) та в складі фіксованої комбінації з гідрохлортіазидом (Берліприл Плюс). Важливими перевагами цих препаратів є система внутрішньої стабілізації, що захищає активні речовини від гідролізу в шлунку й завдяки цьому забезпечує високу біодоступність.
Окреме місце в нових Європейських рекомендаціях відведено β-блокаторам (ББ). Наголошено, що ББ мають призначатися на будь-якому етапі лікування за наявності відповідних показань, як-от серцева недостатність, стенокардія, інфаркт міокарда в анамнезі, фібриляція передсердь та ін. Проте слід пам’ятати, що ББ не є гомогенним класом. Останніми роками підвищується застосування ББ із судинорозширювальними властивостями, зокрема небівололу й карведилолу.
Дослідження з небівололом показали переваги цього препарату в корекції центрального АТ, жорсткості артерій, ендотеліальної дисфункції. Небіволол не підвищує ризик нових випадків цукрового діабету та має кращий профіль побічних ефектів порівняно з іншими ББ, включно з меншим впливом на сексуальну функцію.
На завершення професор С.М. Коваль зазначив, що проблема контролю АГ в Україні залишається гострою. На переконання доповідача, в нашій країні необхідно відновити проведення спеціальної програми з підвищення ефективності лікування АГ під координацією Асоціації кардіологів України та Всеукраїнського громадського об’єднання «Проти гіпертензії», а також домогтися від держави фінансової підтримки цієї програми.
Підготував Андрій Буряк
Медична газета «Здоров’я України 21 сторіччя» № 10 (455), травень 2019 р
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Інколи саме з цього перерізу вдається візуалізувати тромбоемболи в основних гілках легеневої артерії або вегетації на стулках легеневого клапана (що трапляється надзвичайно рідко). Нахиливши датчик до самої верхівки серця, можна отримати її переріз по короткій осі, на якому, знову ж таки, порожнина лівого шлуночка має круглясту форму, а правого шлуночка – близьку до трикутника із виразною трабекулярністю (рис. 22.9). Розглядаючи зображення, також звертають увагу на те, що в нормі всі сегменти ЛШ скорочуються синхронно, не випереджаючи інші і не відстаючи. ...
Застосування статинів середньої інтенсивності в комбінації з езетимібом порівняно зі статинами високої інтенсивності окремо може забезпечити більше зниження рівня холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) у пацієнтів із нещодавнім ішемічним інсультом. Пропонуємо до вашої уваги огляд статті Keun-Sik Hong et al. «Moderate-Intensity Rosuvastatin Plus Ezetimibe Versus High-Intensity Rosuvastatin for Target Low-Density Lipoprotein Cholesterol Goal Achievement in Patients With Recent Ischemic Stroke: A Randomized Controlled Trial», опублікованої у виданні Journal of Stroke (2023; 25(2): 242‑250). ...
Артеріальна гіпертензія (АГ) сьогодні є одним із найпоширеніших серцево-судинних захворювань (ССЗ), що асоціюється з високим кардіоваскулярним ризиком, особливо в коморбідних пацієнтів. Навіть помірне підвищення артеріального тиску (АТ) пов’язане зі зменшенням очікуваної тривалості життя. До 40% хворих на АГ не підозрюють у себе недугу, бо це захворювання на початку може мати безсимптомний перебіг. Оптимальний контроль АТ є вагомим чинником профілактики фатальних серцево-судинних подій (ССП) для забезпечення якісного та повноцінного життя таких хворих. ...