Качество жизни у пациентов с инфарктом головного мозга на фоне перенесенного инфаркта миокарда
В журнале «Неврология и нейрохирургия. Восточная Европа» (2018; Т. 8, № 2) была опубликована статья коллег из Беларуси, в которой приведены данные исследования по оценке влияния оригинальной комплексной системы реабилитации на качество жизни у пациентов, перенесших мозговой инсульт (МИ), с кардиологической патологией в анамнезе. Установлено негативное влияние сопутствующих заболеваний сердца на качество жизни больных после МИ. Доказано, что разработанная комплексная система новых подходов к реабилитации таких пациентов безопасна, не оказывает негативного влияния на уровень качества жизни, по ряду параметров отмечается более выраженная тенденция к улучшению ряда показателей по сравнению с общепринятыми ранее мероприятиями.
Цереброваскулярная патология остается сегодня одной из ведущих причин летальности и инвалидности во всех индустриально развитых странах, и МИ в ней занимает лидирующие позиции.
Исследования, посвященные оценке качества жизни у пациентов с МИ, немногочисленны [1]. Вместе с тем у лиц, перенесших мозговую катастрофу, данный важный показатель ухудшается в связи с локомоторным дефицитом, снижением физической независимости, нарушением высших мозговых функций. В связи с этим наблюдается ограничение общественной активности, трудовой деятельности у таких пациентов и т.п. [1, 2].
Наряду с этим наличие у пациентов сердечно-сосудистых заболеваний (ССЗ) также является одной из основных причин смертности. В структуре ССЗ ведущее место занимает ишемическая болезнь сердца. Актуальность данной патологии в целом и инфаркта миокарда (ИМ) в частности определяется ее ролью в инвалидизации и смертности населения, финансовыми затратами, связанными с лечением и реабилитацией пациентов [3‑6]. Поэтому в современных условиях важность реабилитации таких больных приобрела не только медицинское, но и социальное значение, причем не последнюю роль в этом процессе отводят улучшению качества жизни пациентов.
Показатели качества жизни используют для всесторонней оценки течения и прогноза как при цереброваскулярной патологии, так и при ССЗ [7]. Доказано, что на качество жизни пациентов с МИ оказывают большое влияние тяжесть основного и сопутствующих заболеваний, психологические факторы, проводимое лечение [8]. Несмотря на это в большинстве исследований по данной проблеме изучали частные аспекты, например, влияние тех или иных лекарственных средств на качество жизни. Вопрос о воздействии коморбидной патологии на показатели качества жизни является актуальным [7].
Получивший в последнее время широкое распространение в медицинской литературе термин «связанное со здоровьем качество жизни», подразумевающий интегральную характеристику физического, психологического, эмоционального и социального функционирования человека, основанную на его субъективном восприятии, стал одним из ключевых понятий в современной медицине. Оценка данного показателя у пациентов с МИ на фоне сопутствующей кардиальной патологии имеет свои особенности, так как у них повышен страх внезапной смерти, стабильные периоды в состоянии сменяются периодами обострения, и смертность остается высокой [8].
В настоящее время существует немалое количество методик оценки качества жизни у лиц с различной патологией. Рациональное применение таких методик в клинической практике может способствовать повышению эффективности лечения и медицинской реабилитации (МР) пациентов с МИ на фоне коморбидности. Можно полагать, что исследование качества жизни позволит не только оценить результаты восстановления важных категорий жизнедеятельности, но и послужит основанием к поиску новых решений проблемы лечения и МР больных МИ [1].
В связи с этим возрастает актуальность комплексного изучения качества жизни у пациентов с МИ с учетом воздействия сопутствующих заболеваний и обоснования подходов к МР, способствующих повышению качества жизни данной группы пациентов.
Цель исследования
Повышение эффективности МР пациентов, перенесших МИ на фоне постинфарктного кардиосклероза, путем разработки новых подходов к реабилитации, оказывающих влияние на показатели качества жизни у данной категории пациентов.
Для достижения поставленной цели были сформулированы следующие задачи:
- исследование уровня качества жизни пациентов, перенесших МИ.
- оценка эффективности и влияния на показатели качества жизни различных методик МР.
Материалы и методы
Было обследовано 76 пациентов в возрасте от 50 до 70 лет, перенесших МИ, имеющих III и IV функциональный класс (ФК) двигательных расстройств. Степень выраженности пареза и ранжирование ее по ФК определяли в соответствии с критериями, разработанными в ГУ «Научно-исследовательский институт медицинской экспертизы и реабилитации» (Минск, Беларусь) [9].
Все больные проходили курс МР на базе УЗ «Гродненская областная клиническая больница медицинской реабилитации» в период с 2009 по 2017 гг. Критерием включения являлось наличие у лиц с МИ в каротидных бассейнах в ранний восстановительный период заболевания без или с ИМ в анамнезе. Критерии исключения: возраст пациента старше 70 лет, наличие острого нарушения мозгового кровообращения (ОНМК) в анамнезе, сосудистая деменция, наличие судорожного синдрома, острый ИМ, нестабильная стенокардия, хроническая сердечная недостаточность выше Н2А стадии по Василенко – Стражеско и/или больше II ФК по NYHA, пороки сердца (врожденные и приобретенные) и кардиомиопатии, заболевания системы крови, хронические обструктивные заболевания бронхолегочного аппарата, другая тяжелая сопутствующая некардиальная патология, которая могла бы повлиять на результаты исследования или является противопоказанием к проведению МР.
Пациенты были разделены на три группы, сопоставимые по полу и возрасту.
Группа 1 – 21 пациент, перенесший МИ и не имевший постинфарктного кардиосклероза и другой тяжелой кардиологической патологии, а также иных сопутствующих заболеваний; из них мужчин – 13 (61,9%), женщин – 8 (38,1%), средний возраст составил 60,5±7,4. Больные данной группы получали общепринятые реабилитационные мероприятия.
Группа 2 – 22 пациента, которые перенесли МИ и имели в анамнезе ИМ со снижением фракции выброса (45‑50%); из них мужчин – 15 (68,2%), женщин – 7 (31,8%), средний возраст составил 61,3±5,9. Больные данной группы получали общепринятые реабилитационные мероприятия.
Группа 3 – 33 пациента, перенесших МИ, с ИМ в анамнезе со снижением фракции выброса (45‑50%); из них мужчин – 20 (60,6%), женщин – 13 (39,4%), средний возраст составил 59,1±6,1. Больные данной группы получали предложенный план реабилитационных мероприятий, включавший такие методы, как фототерапия поляризованным полихроматическим светом, магнитофототерапия, гальванопунктура, озокеритовые аппликации на область кисти или/и голеностопного сустава, массаж, специально разработанный комплекс лечебной гимнастики, лечение положением с использованием термоформуемого композита, занятия на тренажерах с обратной биологической связью, эрготерапия, «зеркальные тренировки», арт- и ароматерапия, занятия с логопедом, нейромышечная электрофонопедическая стимуляция.
Все больные получали медикаментозную терапию согласно клиническим протоколам диагностики и лечения пациентов с патологией нервной системы (приказ Министерства здравоохранения Республики Беларусь № 274 от 19.05.2005 г.): антиагреганты (антикоагулянты), нейропротекторы, антихолинэстеразные препараты и миорелаксанты по показаниям.
Наряду со стандартными методами диагностики и лечения у всех больных исследовали качество жизни. С этой целью применяли опросник для оценки качества жизни пациента (SF‑36). Перевод на русский язык и валидизация опросника были проведены Санкт-Петербургским институтом клинико-фармакологических исследований. К преимуществам данного метода относится возможность применения для оценки качества жизни при разных заболеваниях, а также возможность комплексной оценки качества жизни пациентов, в том числе социальных и психологических нарушений. К недостаткам можно отнести достаточно длительное время заполнения шкалы пациентами (около 10‑15 мин), трудность перекодировки данных и подсчета шкал [10]. Для ликвидации последнего недостатка разработана автоматизированная система подсчета результатов с использованием программы Microsoft Excel 14.0.
SF‑36 включает 36 вопросов, сгруппированных в восемь шкал: (более значимая оценка указывает на более высокий уровень КЖ):
- физическое функционирование (Physical Functioning – PF);
- ролевое функционирование, обусловленное физическим состоянием (Role Physical Functioning – RP);
- интенсивность боли (Bodily Pain – BP);
- общее состояние здоровья (General Health – GH);
- жизненная активность (Vitality – VT);
- социальное функционирование (Social Functioning – SF);
- ролевое функционирование, обусловленное эмоциональным состоянием (Role-Emotional – RE);
- психическое здоровье (Mental Health – MH).
Шкалы группируются в два показателя: PH (физический компонент здоровья) и MH (психологический компонент здоровья).
1. Физический компонент здоровья (Physical health – PH). Составляющие шкалы:
- физическое функционирование;
- ролевое функционирование, обусловленное физическим состоянием;
- интенсивность боли;
- общее состояние здоровья.
2. Психологический компонент здоровья (Mental Health – MH). Составляющие шкалы:
- психическое здоровье;
- ролевое функционирование, обусловленное эмоциональным состоянием;
- социальное функционирование;
- жизненная активность.
Статистический анализ полученных данных проводили традиционными методами вариационной статистики при помощи пакета прикладных программ Statistica 6.0.
Нормальность распределения оценивали с использованием критерия Шапиро – Уилка, после чего принимали решение о применении параметрических либо непараметрических методов статистической обработки данных.
Уровень достоверности при сравнении двух независимых групп с ненормальным распределением значений количественных признаков оценивали с применением непараметрического метода, критерия Манна – Уитни.
Уровень достоверности при сравнении двух зависимых групп с ненормальным распределением значений количественных признаков оценивали с применением метода вариационной непараметрической статистики с использованием Т-критерия Вилкоксона. Различия между двумя выборками парных измерений считались достоверными при p<0,05 [11].
Результаты и обсуждение
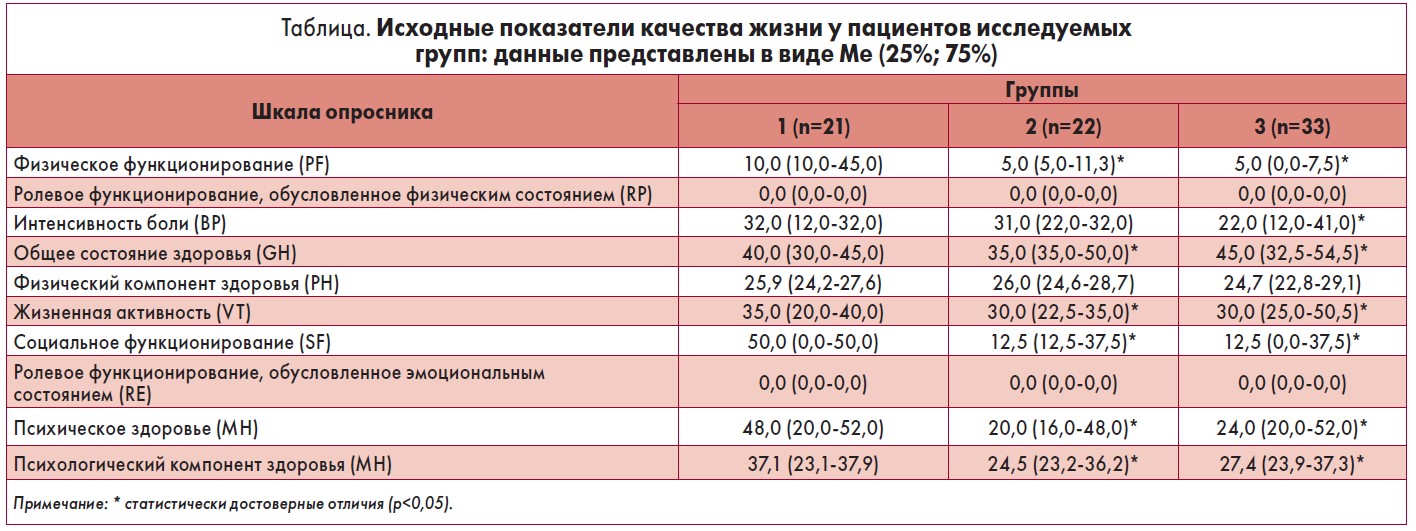
На момент начала реабилитационного курса у респондентов всех групп отмечалось значительное снижение показателей качества жизни по всем субшкалам (табл.).
Самые низкие показатели получены по субшкалам «ролевое функционирование, обусловленное физическим состоянием» (RP) и «ролевое функционирование, обусловленное эмоциональным состоянием» (RE), что свидетельствует о значительной дезадаптации пациентов, перенесших мозговой инсульт. Однако если показатели групп 2 и 3 до начала курса МР по значениям большинства субшкал не имели статистически достоверного отличия, что свидетельствует об однородности групп, то в группе 1 параметры по всем субшкалам были достоверно выше (p<0,05). Это позволяет сделать вывод о том, что сопутствующая кардиологическая патология существенно снижает КЖ у лиц, перенесших МИ.
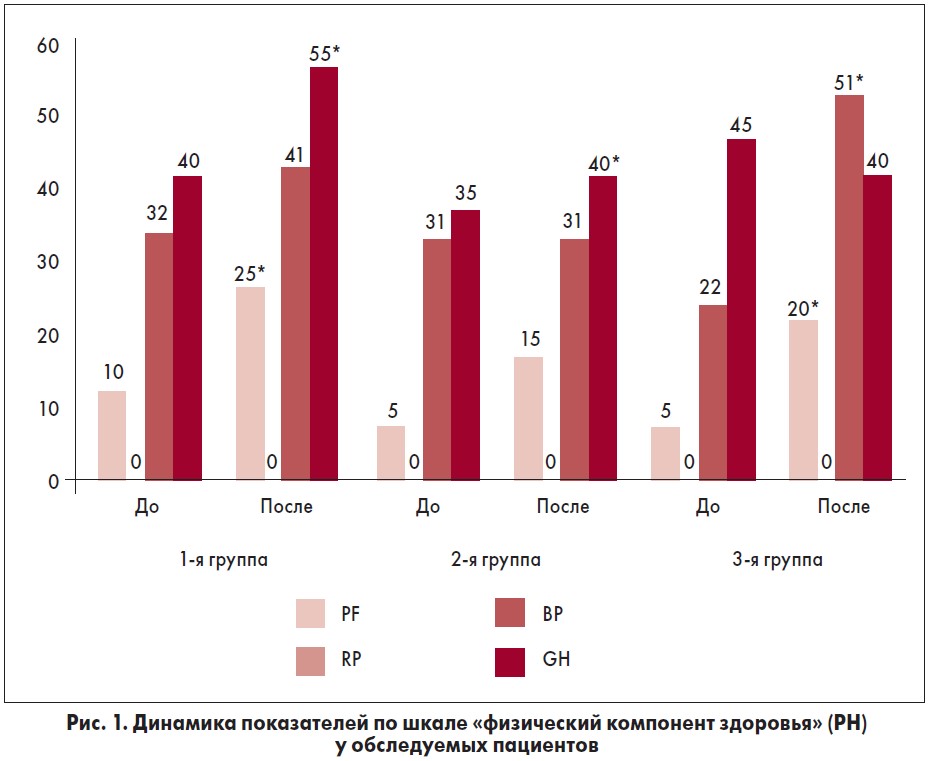
После окончания курса МР рост показателей отмечался во всех группах по большинству субшкал. Влияние проводимой терапии на показатели качества жизни по шкале «физический компонент здоровья» (PH) в группах представлено на рисунке 1.
Как видно из рисунка 1, у пациентов 1-й группы наблюдался прирост значений по следующим показателям шкалы «физический компонент здоровья» (PH): физическое функционирование (PF) (р<0,05), интенсивность боли (BP) (р<0,05), общее состояние здоровья (GH) (р<0,05). У больных 2-й группы статистически значимый прирост значений по данной шкале был отмечен по показателям «физическое функционирование» (PF) (р<0,05) и «общее состояние здоровья» (GH) (р<0,05). У пациентов 3-й группы – по показателям «физическое функционирование» (PF) (р<0,05) и «интенсивность боли» (BP) (р<0,05).
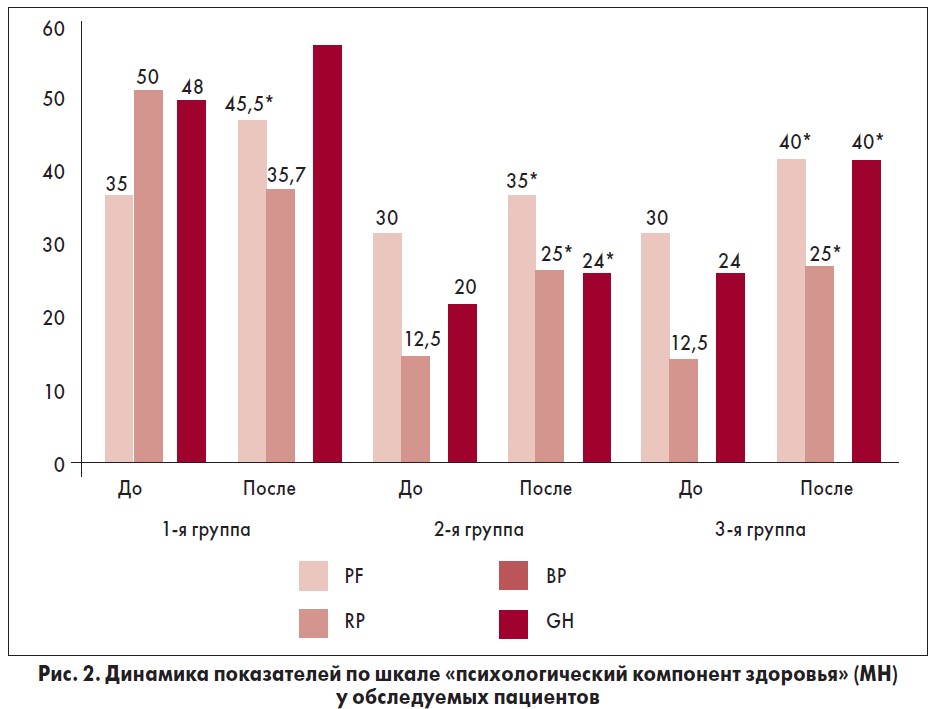
Влияние проводимой терапии на показатели качества жизни по шкале «психологический компонент здоровья» (MH) в исследуемых группах представлено на рисунке 2.
Как видно из рисунка 2, у пациентов 1-й группы наблюдался прирост значений по следующим показателям шкалы «психологический компонент здоровья» (МH): жизненная активность (VT) (р<0,05) и психическое здоровье (MH) (р<0,05). У больных 2-й группы статистически значимый прирост значений по данной шкале наблюдался по показателям «жизненная активность» (VT) (р<0,05), «социальное функционирование» (SF) (р<0,05) и «психическое здоровье» (MH) (р<0,05). У пациентов 3-й группы – по аналогичным показателям, как и у таковых 2-й группы.
Приведенные данные свидетельствуют, что при сравнении полученных данных у пациентов всех групп по обеим шкалам исключение составили показатели субшкал «ролевое функционирование, обусловленное физическим состоянием» (RP) и «ролевое функционирование, обусловленное эмоциональным состоянием» (RE), по которым не выявлено прироста показателей. Это можно объяснить снижением толерантности к физической нагрузке, а также доказанным статистически достоверно более высоким уровнем тревоги и депрессивной реакции у пациентов, имеющих сопутствующую кардиологическую патологию.
Следует отметить, что при сравнении прироста баллов между исследуемыми группами по окончании лечения также наблюдались различия. При анализе шкалы «физический компонент» было отмечено наличие статистически достоверно большего прироста баллов по субшкале «интенсивность боли» (BP) у пациентов 3-й группы (4,3 [3,8‑5,5]) по сравнению со 2-й (2,7 [2,1‑3,6]); p<0,05. Прирост показателей по субшкале «общее состояние здоровья» (GH) у пациентов 3-й группы не отличался от соответствующих у больных 1-й группы.
По шкале «психологический компонент здоровья» (MH) выявлено статистически достоверное отличие результатов прироста баллов у пациентов 3-й группы (4,8 [3,2‑6,5]) по сравнению со 2-й (1,2 [0,1‑1,8]); p<0,05. Это является важным показателем эффективности МР, поскольку психологическое состояние – один из важнейших факторов, влияющих на реабилитационный процесс, от которого зависят мотивация на выздоровление, отношение пациента к болезни, его вовлеченность в процесс реабилитации.
Выводы
Анализ приведенных выше данных свидетельствует о негативном влиянии сопутствующей кардиологической патологии на КЖ пациентов, перенесших МИ, с ИМ в анамнезе, что становится не только важной медико-социальной проблемой в масштабах государства, но и событием, значительно влияющим на личность больного, его социальный статус в семье и обществе.
Полученные результаты доказывают эффективность применявшихся методов, однако предложенный метод более благоприятно сказывается на психоэмоциональном статусе пациентов, перенесших МИ и имеющих ИМ в анамнезе.
Предложенная система комплексной реабилитации безопасна, не оказывает негативного влияния на уровень КЖ, и по ряду параметров отмечается более выраженная тенденция к улучшению показателей по сравнению с общепринятыми мероприятиями.
Литература
- Latysheva V., Mokhamed A., Al’-Khulaydi M. Vliyaniye mnogofaktornykh parametrov na kachestvo zhizni bol’nykh s infarktom mozga [Influence of multifactorial parameters on the quality of life of patients with cerebral infarction] // Problemy zdorov’ya i ekologii. – 2007. – № 1. – Р. 7‑13.
- Yarosh A. Otsenka vliyaniy kompleksnoy programmy meditsinskoy reabilitatsii na uroven’ kachestva zhizni patsiyentov, perensshikh mozgovoy insul’t [Evaluation of the effects of the complex program of medical rehabilitation on the quality of life of patients after cerebral stroke] // Zhurnal Grodnenskogo gosudarstvennogo meditsinskogo universiteta. – 2017. – № 1. – Р. 52‑56.
- Suslova G., Korolev A. Dinamika vosstanovleniya postinsul’tnykh bol’nykh v zavisimosti ot tyazhesti nevrologicheskikh narusheniy v protsesse reabilitatsionnogo lecheniya [Dynamics of recovery of post-stroke patients depending on the severity of neurological disorders in the process of rehabilitation] // Nevrologicheskiy vestnik. – 2009. – Vol. XLI. – Р. 15‑19.
- Trunova Y., Geraskina L., Fonyakin A. Kardiologicheskiye aspekty ranney postinsul’tnoy reabilitatsii [Cardiological aspects of early post-stroke rehabilitation] // Prakticheskaya angiologiya, Kiyev: 2006. – № 3. – Р. 60‑65.
- Trunova Y., Geraskina L., Fonyakin A. Sostoyaniye serdtsa i vosstanovleniye narushennykh nevrologicheskikh funktsiy u bol’nykh v rannem postinsul’tnom periode [Heart condition and recovery of disturbed neurological functions in patients in early post-stroke period] // Sosudistyye sostoyaniya golovnogo mozga, Kiyev: 2007. – № 1. – Р. 10‑15.
- Mikhaylov S., Libis R. Otsenka effektivnosti vosstanovitel’nogo lecheniya bol’nykh, perenesshikh infarkt miokarda na fone tserebrovaskulyarnoy patologii [Evaluation of the effectiveness of rehabilitation of patients after myocardial infarction on the background of cerebrovascular pathology] // Meditsinskiy al’manakh. – 2011. – № 6 (16). – Р. 156‑158.
- Kachkovskiy M. Kompleksnaya otsenka kachestva zhizni bol’nykh infarktom miokarda [Complex assessment of the quality of life of patients with myocardial infarction] (PhD Thesis). – Samara: Samarskiy voyenno-meditsinskiy institut (in Russian), 2005.
- Seytekova A. Otsenka kachestva zhizni bol’nykh perenesshikh infarkt miokarda [Assessment of the quality of life of patients with myocardial infarction]. Mezhdunarodnyy studencheskiy nauchnyy vestnik (electronic journal). – 2016. – № 6; https:// www.eduherald. ru/ru/article/view?id=16677.
- Gitkina L., Smychek V., Ryabtseva T., Chapko I., Vlasova S., Sil’chenko V. Kolichestvennaya otsenka dvigatel’nykh narusheniy i ogranicheniy zhiznedeyatel’nosti u bol’nykh posle mozgovogo insul’ta, cherepno-mozgovoy travmy [Quantitative assessment of motor disorders and disabilities in patients after a cerebral stroke, craniocerebral injury]. Instruktsiya po primeneniyu Ministerstva zdravoohraneniya Respublik Belarus’ ot 11.04.2003 registr. № 33‑0203 [Instruction on the application of the Ministry of Health of the Republic of Belarus from 11.04.2003 registered № 33‑0203]. – Minsk, 22 p. (in Russian).
- Sulaberidze Y. Problemy reabilitatsii i kachestva zhizni v sovremennoy meditsine (Problems of rehabilitation and quality of life in modern medicine). Rossiyskiy meditsinskiy zhurnal. – 1996. – № 6. – Р. 9‑10.
- Statisticheskiy analiz meditsinskikh dannykh. Primeneniye paketa prikladnykh programm Statistica [Statistical analysis of medical data. Application of the application package Statistica]. – Мoscow: Media Sfera (in Russian).
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (64) червень 2019 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....