Клиническая фармакология спазмолитических средств, применяющихся в гастроэнтерологии
 В патогенезе многих заболеваний важную роль играют спастические реакции гладкой мускулатуры висцеральных органов. Спазм ухудшает кровоснабжение затронутого органа или ткани, а также может инициировать развитие патологического процесса. Спазм часто сопровождается болью разной интенсивности.
В патогенезе многих заболеваний важную роль играют спастические реакции гладкой мускулатуры висцеральных органов. Спазм ухудшает кровоснабжение затронутого органа или ткани, а также может инициировать развитие патологического процесса. Спазм часто сопровождается болью разной интенсивности.
Спастические сокращения, сопутствующие органической патологии (пилороспазм при язвенной болезни, спазм шейки желчного пузыря при желчнокаменной болезни (ЖКБ) и др.), носят вторичный характер и усугубляют болевой синдром, вызванный основным деструктивным, воспалительным или неопластическим процессом [1]. При функциональных расстройствах спазм гладкой мускулатуры может быть ведущим симптомом заболевания, являясь главной причиной боли и вызывая нарушение функции желудочно-кишечного тракта (ЖКТ) [2]. Функциональные заболевания ЖКТ имеют место у 15-20% населения и отличаются высокой стоимостью диагностических процедур, необходимых для дифференциального диагноза с органической патологией пищеварительного тракта [3]. В США прямые затраты на диагностику и терапию данной группы заболеваний составляют от 1,7 до 10 млрд долларов, а непрямые – превышают 20 млрд долларов ежегодно [4].
Спазмолитические лекарственные препараты являются основным средством купирования висцеральной абдоминальной боли. Расслабление гладкомышечных клеток сопровождается снижением тонуса стенки полого органа и внутрипросветного давления. Спазмолитики не только купируют боль, но и способствуют восстановлению пассажа содержимого и улучшению кровоснабжения стенки органа [5]. Назначение спазмолитиков не сопровождается непосредственным вмешательством в механизмы болевой чувствительности и не затрудняет диагностику острой хирургической патологии. Кроме того, спазмолитики – наиболее распространенный класс препаратов, большинство из которых разрешены для безрецептурного отпуска и могут применяться без назначения врача [6].
Классификация
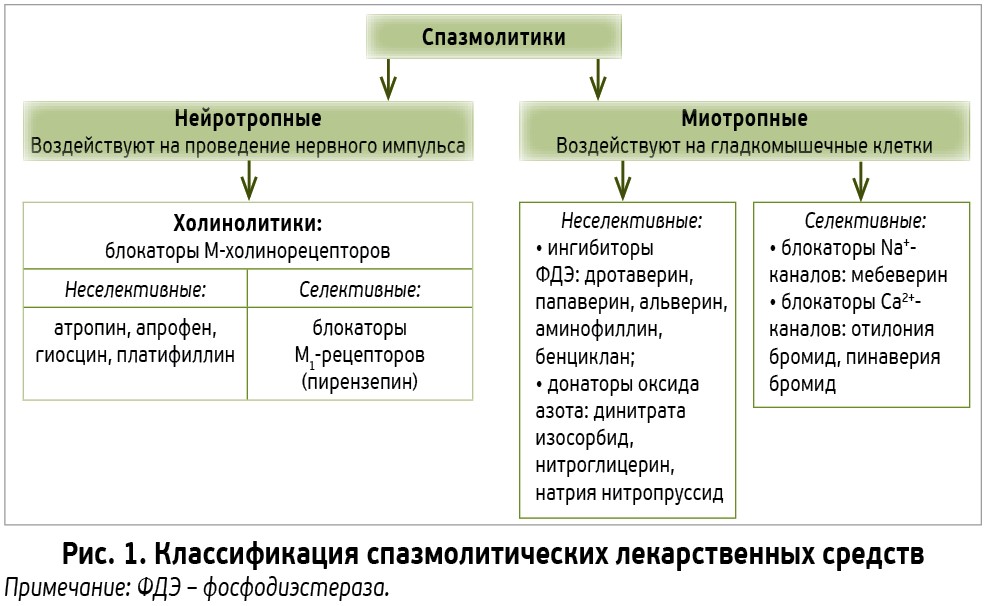
Спазмолитики представляют собой разнородную группу препаратов разных фармакологических классов, отличающихся по механизму и избирательности действия. В зависимости от механизма действия спазмолитики делятся на нейротропные и миотропные (рис. 1) [7-9].
Механизм действия и фармакологические эффекты
Нейротропные спазмолитики (М-холиноблокаторы, или холинолитики). Блокируют процесс передачи нервных импульсов в вегетативных ганглиях и нервных окончаниях; осуществляют конкурентную блокаду М1, 2, 3-холинорецепторов мембран гладкомышечных клеток, что препятствует деполяризации клеточной мембраны [7]. Это ведет к снижению тонуса и фaзических сокращений миоцитов полых органов, что уменьшает внутрипросветное давление и устраняет ощущение боли. М-холиноблокаторы, как и все спазмолитики, способствуют восстановлению пассажа содержимого полого органа, улучшая кровоснабжение его стенки.
Миотропные спазмолитики уменьшают мышечный тонус путем прямого воздействия на гладкомышечные клетки, благодаря чему являются препаратами выбора в лечении абдоминальных и других болей, связанных со спазмом гладкой мускулатуры [10].
Действие блокаторов натриевых каналов основано на нарушении деполяризации мембраны гладкомышечных клеток ЖКТ, снижении проницаемости мембраны для внеклеточного натрия, а кроме того, на косвенном подавлении выхода калия из клетки. Результатом этого является нарушение процесса деполяризации и блокирование внутриклеточных кальциевых депо.
Механизм действия мебеверина основан на блокаде быстрых натриевых и медленных кальциевых каналов на мембране миоцита, что замедляет ее деполяризацию и препятствует сокращению мышечных волокон. Мебеверин обладает высокой тропностью к гладкомышечным клеткам органов ЖКТ. Наряду с антиспастическим эффектом данный препарат оказывает прокинетическое действие, препятствуя развитию гипотонии [11].
Блокаторы кальциевых каналов селективно блокируют кальциевые каналы внешней мембраны гладкомышечных клеток ЖКТ, что предупреждает его поступление внутрь клетки и взаимодействие с кальмодулином [12]. В результате происходят снижение перистальтики выходного отдела желудка и толстой кишки, антиперистальтики желудка и уменьшение рефлюкса, а также релаксация привратника.
Что касается ингибиторов фосфодиэстеразы, то следует вспомнить, что молекулы цАМФ и цГМФ в цитоплазме клетки образуются из неактивных монофосфатов (АМФ и ГМФ); цАМФ и цГМФ снижают содержание ионов кальция в цитоплазме и способствуют уменьшению сократительной активности клетки. Фермент фосфодиэстераза IV типа, содержащаяся преимущественно в гладкомышечных клетках ЖКТ, катализирует обратное превращение цАМФ и цГМФ в АМФ и ГМФ. Медикаментозная блокада фосфодиэстеразы IV способствует расслаблению гладкомышечных клеток. Ингибиторы фосфодиэстеразы IV типа также снижают активность кальмодулина.
Механизм действия нитратов таков: взаимодействие с SH-группами специфических рецепторов образует нитрозотиолы, при денитрации которых под действием цитохрома Р450 образуется оксид азота. Последний активирует гуанилатциклазу и ведет к образованию цГМФ в клетке, который обусловливает расслабление гладкомышечных клеток.
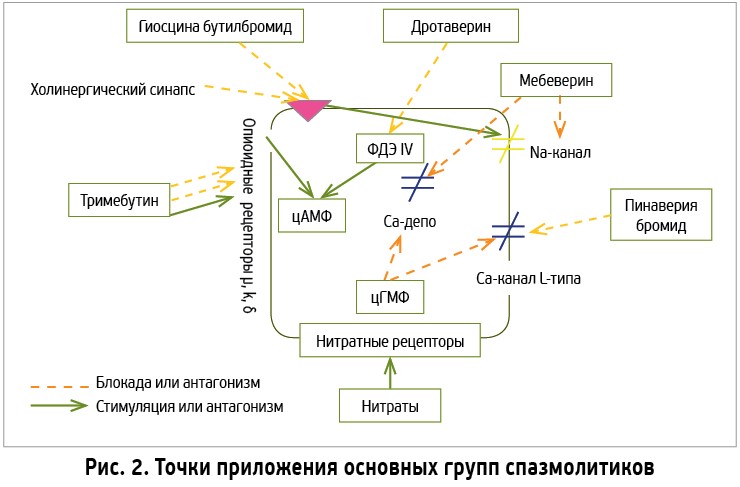
Точки приложения основных групп спазмолитиков представлены на рисунке 2 [7].
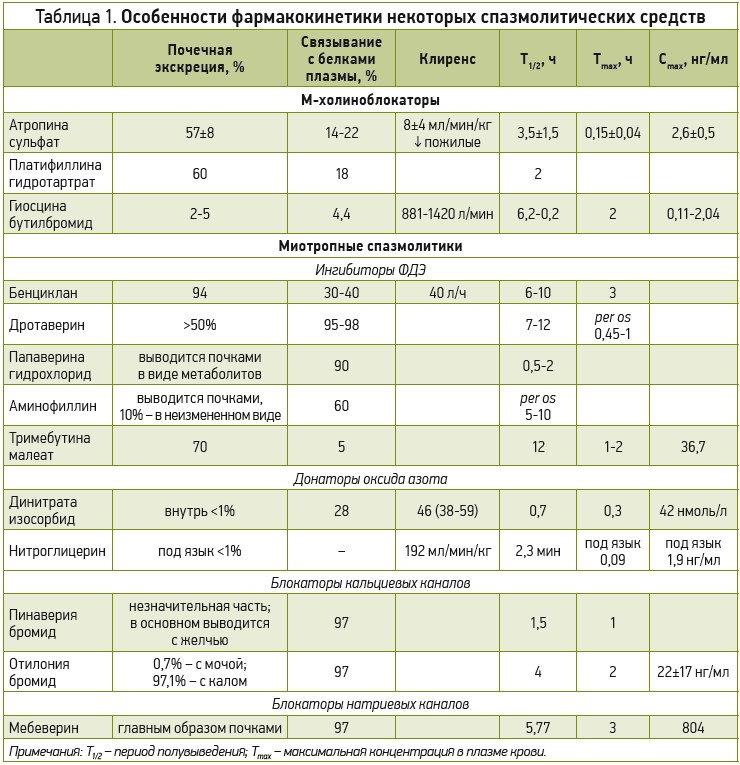
Несмотря на то что многие препараты достаточно давно используются в клинической практике, их фармакокинетика изучена недостаточно (табл. 1). Более того, лекарственные средства представлены в виде таблеток, капсул, растворов для инъекций, при этом наибольшее количество публикаций посвящены исследованиям таблетированных форм. Так, мебеверин имеет такие лекарственные формы, как капсулы и таблетки с пролонгированным высвобождением, а также таблетки, покрытые оболочкой [7]. Мебеверин – сложный эфир. Он быстро гидролизуется на этапе пресистемной элиминации при взаимодействии с ферментами – эстеразами – до 3,4-диметоксибензойной (вератровой) кислоты и мебеверинового спирта, поэтому концентрации лекарственного вещества в плазме крови очень низкие. Мебевериновый спирт окисляется до мебевериновой кислоты, которая подвергается деметилированию с образованием деметилмебевериновой кислоты. Действием данных метаболитов обусловлен фармакологический эффект препаратов мебеверина [13].
При сравнении фармакокинетики мебеверина в форме таблеток и капсул с пролонгированным высвобождением по данным анализа фармакокинетических параметров только деметилированной мебевериновой кислоты как при однократном, так и при многократном приеме установлено, что максимальная концентрация в плазме крови (Cmax) деметилированной мебевериновой кислоты после приема капсул в 3 раза ниже, площадь под фармакокинетической кривой «концентрация – время» (AUC0-t) в 1,5 раза выше, а период полувыведения – в 2,5 раза длиннее, чем после приема таблеток [13]. Это позволило авторам заключить, что двукратный прием капсул мебеверина с пролонгированным высвобождением в дозировке 200 мг эквивалентен трехкратному приему таблеток в дозировке 135 мг. В недавнем исследовании [14] по изучению фармакокинетики мебеверина отмечено, что между концентрациями мебевериновой и деметилированной мебевериновой кислот в плазме крови в период с 0,5 по 8,0 ч после приема лекарственного средства имеется достоверная положительная корреляция. При этом время наступления максимальной концентрации данных метаболитов в плазме достоверно не различалось [14].
Особенности фармакодинамики
М-холиноблокаторы – мощные спазмолитические средства. Эти препараты также оказывают антисекреторное влияние. Особенностью действия М-холиноблокаторов является определенная селективность в отношении верхних отделов ЖКТ. М-холинорецепторы неравномерно распределены в ЖКТ: наибольшая плотность – в слизистой оболочке желудка, далее в порядке убывания идут толстая кишка: прямая, слепая и тощая – двенадцатиперстная. В связи с этим препараты указанной группы эффективнее влияют на моторику желудка, а не толстого кишечника (табл. 2).
Блокаторы натриевых каналов практически селективно расслабляют гладкие мышцы пищеварительного канала, преимущественно толстой кишки, не влияя на гладкомышечные элементы стенки сосудов [15]. Мебеверин оказывает прямое действие на гладкую мускулатуру ЖКТ, устраняет спазм без влияния на нормальную перистальтику кишечника, не обладает антихолинергическим действием [16].
Селективные блокаторы кальциевых каналов действуют местно на протяжении всего кишечника с преимущественным воздействием на его нижние отделы. У селективных блокаторов кальциевых каналов гладких мышц ЖКТ отсутствуют системные холинолитические эффекты и системное вазодилатирующее и кардиотропное действие, свойственное блокаторам кальциевых каналов группы нифедипина [17].
Ингибиторы фосфодиэстеразы имеют ряд особенностей. Дротаверин является селективным ингибитором изоформы фосфодиэстеразы IV типа, которая участвует в регуляции контрактильной активности кишечника, мочевыводящих путей, миометрия. Папаверин проявляет меньшую избирательность действия в отношении фосфодиэстеразы IV [7]. Бенциклан обладает свойствами неселективного ингибитора фосфодиэстеразы и оказывает не только спазмолитический, но и выраженный сосудорасширяющий эффект [7].
Нитраты вызывают расслабление гладких мышц желчных путей, пищевода, эзофагального сфинктера и сфинктера Одди, мочеточника, матки, бронхов; уменьшают периферическое венозное и артериальное сопротивление, вызывая снижение потребности миокарда в кислороде и уменьшая работу сердца. Дилатация коронарных артерий приводит к улучшению кровотока в зоне ишемии и купированию приступов стенокардии.
Показания к применению
Благодаря быстрому и длительному эффекту, а также сложному механизму действия спазмолитические средства могут применяться в различных областях клинической медицины. Показаниями к применению в гастроэнтерологии являются:
- симптоматическое лечение болей, дискомфорта и нарушений моторики при спазмах кишечника, синдроме раздраженного кишечника (СРК) и других заболеваниях, сопровождающихся спастической дискинезией толстой кишки;
- симптоматическое лечение болей, связанных с функциональными расстройствами желчевыводящих путей;
- подготовка к эндоскопическому/рентгенологическому исследованию ЖКТ с контрастированием (гиосцина бутилбромид, пинаверия бромид).
Выбор спазмолитика в каждом конкретном случае абдоминальной боли зависит от локализации спазма и выраженности спазмолитического эффекта препарата. К спазмолитикам с высоким профилем безопасности относятся спазмолитики групп блокаторов кальциевых и натриевых каналов.
Известно, что пациентам с острыми болями в животе противопоказаны спазмолитические препараты и аналгетики до определения причины боли.
Клиническая эффективность спазмолитических средств на примере мебеверина
Анализ литературы свидетельствует, что начиная с 1965 г., после внедрения в клиническую практику препарата, были проведены многочисленные исследования по оценке его эффективности и безопасности. Так, в исследовании И. Д. Лоранской и соавт. [21] установлено, что у больных гастроэзофагеальной рефлюксной болезнью (ГЭРБ), в том числе эндоскопически негативной, а также у пациентов с гастродуоденитом и наличием дуоденогастрального рефлюкса применение мебеверина повышает эффективность терапии, приводит к купированию или уменьшению болевого и диспепсического синдромов, оптимизации качества жизни. Авторы заключили, что мебеверин является препаратом выбора для нормализации моторных нарушений гастродуоденальной зоны. В другом исследовании [22] с участием 150 больных ГЭРБ подтверждено, что включение в состав комплексной терапии домперидона и мебеверина способствует повышению клинической эффективности лечения ГЭРБ и восстановлению функционального состояния желудка и двенадцатиперстной кишки.
Применение миотропного селективного спазмолитика мебеверина у лиц с билиарной патологией, включая ЖКБ, в короткие сроки приводит к купированию клинических симптомов болезни (болевого и диспепсического синдромов), а также к нормализации процессов желчеотделения и желчеобразования. Так, по данным О. Н. Минушкина [18], положительный ответ на терапию мебеверином наблюдается у 90% лиц с дисфункциональными расстройствами билиарного тракта. На фоне приема препарата купирование болей в правом подреберье наблюдается уже через 14 дней у значительной части пациентов с ЖКБ (85%) и постхолецистэктомическим синдромом (40%). Клинико-функциональная оценка эффективности мебеверина изучена в исследовании И. В. Маева и соавт. [23], включавшем пациентов с билиарной патологией (ЖКБ, хронический холецистит, билиарная дисфункция). Установлено, что у большинства участников клинический эффект – купирование болевого абдоминального и диспепсического (тошноты) синдромов – был достигнут при применении препарата в дозе 200 мг дважды в сутки в течение первых же дней терапии. К концу первой недели лечения отмечено снижение выраженности явлений метеоризма (что можно объяснить нормализацией оттока желчи, моторики кишечника и пищеварения, в первую очередь жиров). По данным эхосонографии органов брюшной полости на 10-й день лечения у 68% пациентов выявлено уменьшение или нормализация размеров желчного пузыря с достоверным восстановлением его сократительной способности. Продемонстрированы улучшение моторно-тонической функции билиарного тракта и положительная динамика основных биохимических показателей желчи.
В другом исследовании [24] изучены эффективность и переносимость мебеверина, применяемого для купирования спастического болевого синдрома у пациентов с функциональными расстройствами желчевыводящих путей. В исследование не включали пациентов с органической патологией гастродуоденальной зоны (ЖКБ, хронический холецистит, хронический панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки и др.). На фоне терапии мебеверином в дозе 200 мг 2 р/сут длительностью 28 дней зарегистрирована достоверная положительная динамика частоты и интенсивности спастических билиарных болей. Большинство пациентов оценивали эффективность лечения как очень хорошую или хорошую. Нежелательных явлений на фоне приема мебеверина не зафиксировано.
В проспективной наблюдательной программе «Одиссей» [25], включавшей 218 пациентов с постхолецистэктомическими спазмами ЖКТ, которым не требовалось хирургическое лечение, изучены клинические эффекты мебеверина (по 200 мг 2 р/сут). Анализ проводился через 2 и 6 нед. Установлено, что терапия мебеверином приводила к достоверной положительной динамике в купировании спазма, абдоминальной боли, симптомов диспепсии, а также в нормализации частоты и консистенции стула. Более выраженное изменение показателей отмечалось при пролонгированном (до 6 нед) приеме препарата. При этом как 2-, так и 6-недельный курс терапии мебеверином приводил к нормализации качества жизни пациентов. Таким образом, мебеверин является эффективным препаратом для лечения спазмов ЖКТ и может применяться как симптоматическое средство для терапии проявлений постхолецистэктомических спазмов (абдоминальная боль, симптомы диспепсии и нарушения стула). Более выраженное изменение этих показателей отмечается при увеличении длительности терапии указанным препаратом до 6 нед.
В клинической картине хронического панкреатита боли и признаки недостаточности экзокринной функции поджелудочной железы являются ведущими симптомами, в связи с чем лечебная стратегия в первую очередь направлена на снятие спазма гладкой мускулатуры [26]. С этой целью применяют лекарственные препараты со спазмолитическим действием. Антихолинергические средства (платифиллин, гиосцина бутилбромид и др.) блокируют мускариновые рецепторы на постсинаптических мембранах органов-мишеней и, как следствие, снимают мышечный спазм. Однако при приеме препаратов данной группы может наблюдаться ряд общеизвестных побочных эффектов (сухость во рту, нарушение зрения, тахикардия, задержка мочи, запор и слабость). Миотропные спазмолитики снижают тонус и двигательную активность гладкой мускулатуры. Основными представителями этой группы препаратов являются папаверин, дротаверин. Наиболее эффективным миотропным спазмолитиком в последнее время считается мебеверин – мышечнотропный антиспастический препарат, который, блокируя натриевые каналы, оказывает прямое действие на гладкую мускулатуру.
Оценка клинической эффективности комплексной терапии с добавлением мебеверина у пациентов с болевой формой хронического панкреатита проведена Ю. В. Ивановым и соавт. [27]. На фоне терапии, начиная со 2-х суток после начала лечения, достоверно быстрее регрессировали болевой абдоминальный и диспептический синдромы. Прием мебеверина приводил к уменьшению гипертензии в желчевыводящих, панкреатических протоках и к достоверной коррекции моторно-эвакуаторных расстройств, что создавало условия для полноценного кишечного пищеварения.
Результаты клинических исследований [28-30] продемонстрировали высокую эффективность 4-недельного приема мебеверина в дозе 200 мг 2 р/сут в купировании болевого синдрома, метеоризма и нормализации стула как при СРК, так и при органической патологии органов пищеварения.
Сравнительная оценка клинической эффективности и влияния на висцеральную чувствительность спазмолитиков различных фармакологических групп (гиосцина бутилбромид 60 мг/сут, или мебеверин 400 мг/сут, или пинаверий 300 мг/сут) у 180 пациентов с СРК выполнена в исследовании И. Л. Халиф и соавт. [31]. Установлено, что при СРК с преобладанием диареи холинолитик полностью устранил боль у 70% пациентов, при СРК с преобладанием запоров блокатор натриевых каналов купировал боль в 65% случаев, при СРК с преобладанием боли и метеоризма блокатор кальциевых каналов обеспечил разрешение болевого синдрома у 40% участников. Использовавшиеся средства не оказывали статистически достоверного влияния на частоту стула и метеоризм. При СРК с преобладанием диареи холинолитик привел к нормализации порога болевой чувствительности у 65% больных. В случаях преобладания запоров более эффективными оказались блокаторы натриевых каналов (нормализация отмечена у 50% пациентов), а при СРК с преобладанием боли и метеоризма – блокаторы кальциевых каналов (нормализация у 55% участников).
Побочные эффекты спазмолитических средств
Большинство нейроторпных спазмолитиков вызывают атропиноподобные нежелательные лекарственные реакции: нарушения зрения, тахикардию, сухость во рту, задержку мочеиспускания, запоры, сонливость. У пожилых пациентов с хроническими атоническими запорами М-холиноблокаторы повышают риск развития непроходимости кишечника [7]. Применение М-холиноблокаторов при хронических заболеваниях легких способно вызывать сгущение секрета и повышать степень бронхиальной обструкции. У мужчин возможно снижение потенции.
Нежелательные явления на фоне применения блокаторов натриевых каналов включают снижение концентрации внимания, аллергические реакции, кожную сыпь [32]. При использовании селективных блокаторов кальциевых каналов возможны тошнота, запоры; нитратов – головная боль, головокружение, артериальная гипотензия, коллапс, ортостатическая гипотензия, сердцебиение, парадоксальные эффекты (ишемия миокарда), метгемоглобинемия [32].
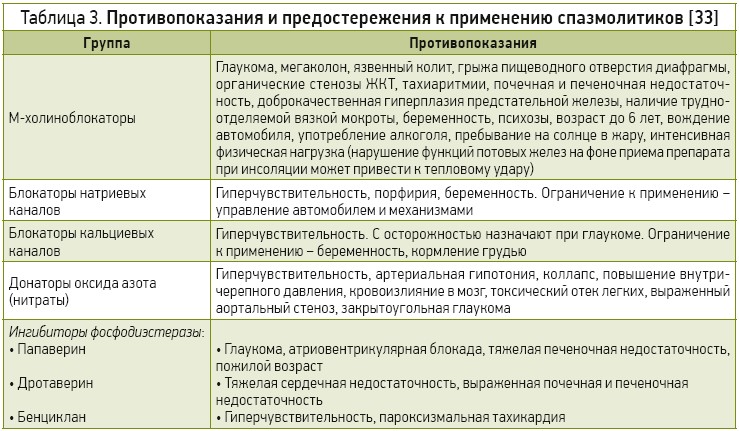
Побочные эффекты дротаверина – чувство жара, головокружение, аритмии, артериальная гипотензия, сонливость; при передозировке могут отмечаться развитие атриовентрикулярной блокады, остановки дыхания [9]. При приеме папаверина возможны развитие артериальной гипотензии, желудочковой экстрасистолии, атривентрикулярной блокады, а также сонливость, нарушение, функции печени, запоры, двоение в глазах, эозинофилия. При терапии бенцикланом могут отмечаться тахикардия, сухость во рту, тремор. Противопоказания и предостережения к применению спазмолитиков приведены в таблице 3.
Особенности лекарственных взаимодействий
М-холиноблокаторы [7] уменьшают эффект М-холиномиметиков и антихолинэстеразных лекарственных средств, усиливают действие трициклических антидепрессантов, барбитуратов, ганглиоблокаторов, антигистаминных препаратов. Имеется опасность нарушений сердечного ритма и проводимости при одновременном приеме клонидина, ингибиторов моноаминоксидазы (МАО). Адреномиметики и нитраты потенцируют повышение внутриглазного давления.
Донаторы оксида азота (нитраты) усиливают гипотензивный эффект вазодилататоров, антиадренергических лекарственных средств, ингибиторов МАО, этанола, хинидина, новокаинамида.
Ингибитор фосфодиэстеразы дротаверин усиливает, особенно при внутривенном введении, эффект других спазмолитиков, усугубляет гипотензивное влияние трициклических антидепрессантов, хинидина, новокаинамида [9]; снижает спазмогенную активность морфина, противопаркинсонические эффекты леводопы. В свою очередь, фенобарбитал усиливает спазмолитическое действие дротаверина. Папаверин ослабляет действие допегита. Бенциклан усиливает эффект седативных лекарственных средств и средств для наркоза; его применение совместно с симпатомиметиками повышает вероятность развития тахикардии.
Таким образом, спазмолитики являются одним из наиболее востребованных классов лекарственных средств в клинической практике как для купирования спазмов и болей, так и для лечения заболеваний, сопровождающихся повышенным тонусом гладкой мускулатуры. Представленные данные по фармакологическим свойствам спазмолитических средств, несомненно, будут способствовать повышению эффективности лечения и снижению риска побочных эффектов терапии.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (458-459), липень 2019 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...