Превентивна кардіологія та реабілітація: пошуки нових аспектів

 За матеріалами міжнародного форуму EurоPrevent 2019
За матеріалами міжнародного форуму EurоPrevent 2019
11-13 квітня в м. Лісабон (Португалія) відбувся щорічний європейський конгрес із превентивної кардіології EurоPrevent 2019 (European Congress on Preventive Cardiology), на котрому розглядали актуальні питання щодо нових стратегій профілактики серцево-судинних захворювань (ССЗ), а також теоретичні та практичні аспекти проведення ефективної кардіореабілітації.
 У вступному слові президент Європейської асоціації превентивної кардіології, професор Paul Dendale зазначив, що в сучасній кардіології досить інтенсивно та продуктивно розвиваються нові методи лікування, акцентувавши на вдосконаленні та впровадженні в практику інтервенційних методик. Усі втручання й процедури виконуються терміново, іноді протягом лічених хвилин, тоді як профілактика має проводитися весь час, про що кардіологи, на жаль, забувають. Тому основною ідеєю цьогорічного форуму EuroPrevent стало положення щодо застосування в практику ідеології пожиттєвої профілактики ССЗ. Доповідач наголосив, що профілактика в кардіології не має розпочинатися після першої серцевої атаки, вона повинна стартувати фактично ще до народження дитини. Якщо вагітна має такі фактори ризику (ФР), як куріння, ожиріння, діабет і артеріальна гіпертензія, то для потенційних батьків важливо знати про зростання ризику ССЗ у нащадків. У дитячому віці потрібно навчати принципам здорового харчування та фізичної активності. Щодо кроків, які необхідно робити в зрілому віці, то вони стосуються гігієни праці та впровадження принципів здорового способу життя на популяційному рівні й індивідуально. Для пацієнтів, які перенесли будь-яку серцево-судинну подію, необхідно надати чіткі рекомендації щодо модифікації ФР та оптимізації медикаментозної терапії. Профілактика – це нескінченний процес, і лікарі повинні супроводжувати пацієнтів на цьому шляху протягом усього життя.
У вступному слові президент Європейської асоціації превентивної кардіології, професор Paul Dendale зазначив, що в сучасній кардіології досить інтенсивно та продуктивно розвиваються нові методи лікування, акцентувавши на вдосконаленні та впровадженні в практику інтервенційних методик. Усі втручання й процедури виконуються терміново, іноді протягом лічених хвилин, тоді як профілактика має проводитися весь час, про що кардіологи, на жаль, забувають. Тому основною ідеєю цьогорічного форуму EuroPrevent стало положення щодо застосування в практику ідеології пожиттєвої профілактики ССЗ. Доповідач наголосив, що профілактика в кардіології не має розпочинатися після першої серцевої атаки, вона повинна стартувати фактично ще до народження дитини. Якщо вагітна має такі фактори ризику (ФР), як куріння, ожиріння, діабет і артеріальна гіпертензія, то для потенційних батьків важливо знати про зростання ризику ССЗ у нащадків. У дитячому віці потрібно навчати принципам здорового харчування та фізичної активності. Щодо кроків, які необхідно робити в зрілому віці, то вони стосуються гігієни праці та впровадження принципів здорового способу життя на популяційному рівні й індивідуально. Для пацієнтів, які перенесли будь-яку серцево-судинну подію, необхідно надати чіткі рекомендації щодо модифікації ФР та оптимізації медикаментозної терапії. Профілактика – це нескінченний процес, і лікарі повинні супроводжувати пацієнтів на цьому шляху протягом усього життя.
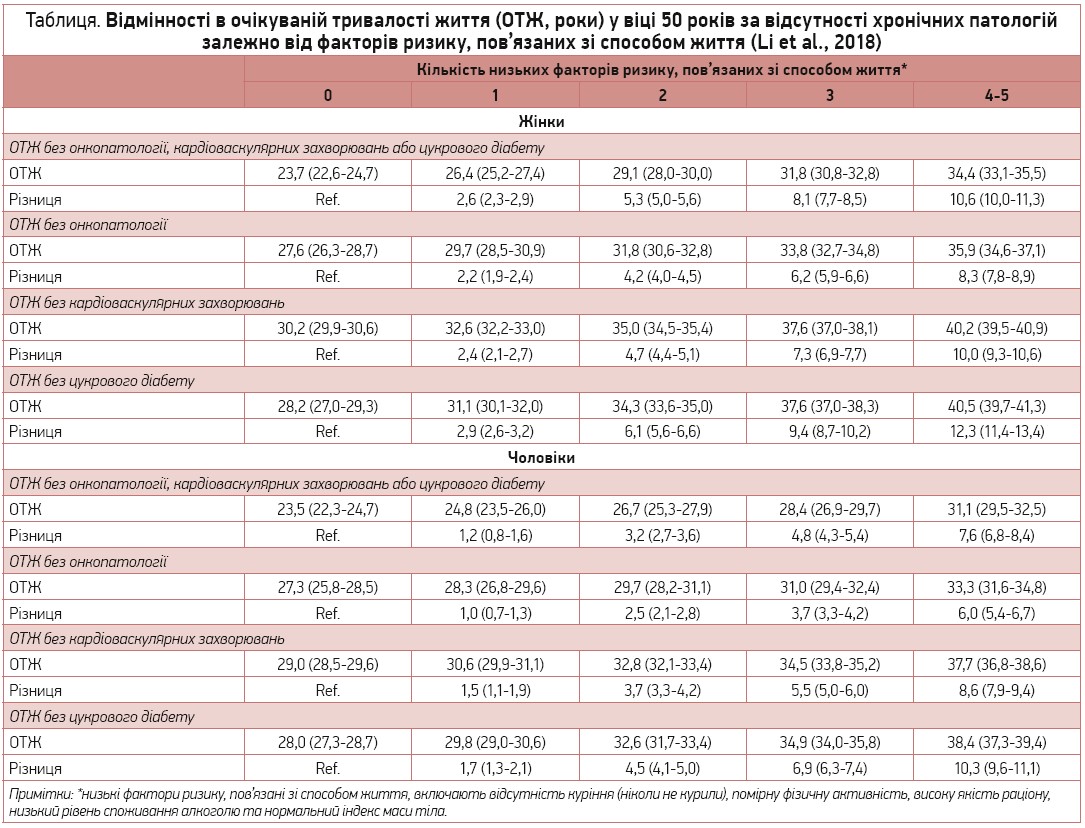
Директор Інституту громадського здоров’я та превентивної медицини Бернського університету (Швейцарія), професор Oscar H. Franco в доповіді «Кардіоваскулярна профілактика: чи варто це коштів?» аргументував відповідь на це запитання. Очевидно, що кардіоваскулярні захворювання – це вже не лише проблема здоров’я населення, а й значний економічний тягар. Затрати на лікування пацієнтів із ССЗ у США у 2010 році становили 863 млрд доларів, а у 2030 році становитимуть 1044 млрд. Статистичні дані, наведені згідно з аналізом Harward School of Public Health – The Global, свідчать про те, що й у структурі смертності сумне лідерство належить ССЗ: відповідно до звіту 2015 року, загальна смертність у США становила 64 млн осіб, із них 21,3 млн померли від ССЗ: 7,5 млн випадків унаслідок артеріальної гіпертензії, 6 млн смертей пов’язані з курінням і наслідками пасивного куріння, 2,8 млн – з ожирінням і надлишковою масою тіла, 2,6 млн – із гіперхолестеринемією. Такі дані наглядно свідчать про необхідність профілактичних заходів щодо корекції цих ФР (рис. 1).
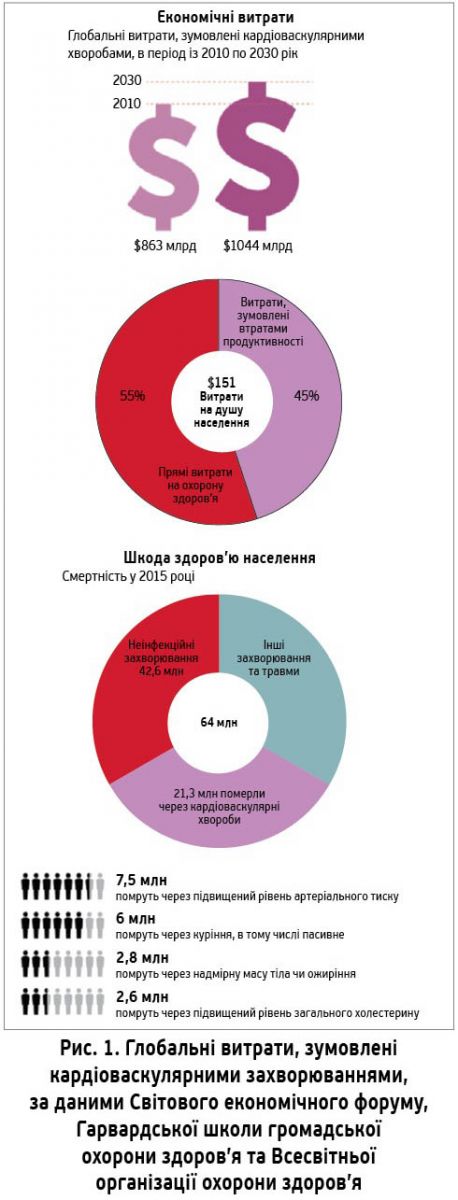
 За даними проспективного дослідження, проведеного в Англії й Уельсі (Unal et al. Am. J. Public Health, 2005), усунення ФР на популяційному рівні дає змогу зберегти 4665 потенційних років життя в чоловіків і 554 – у жінок; у разі застосування медикаментозної терапії можливо зберегти 672 потенційні роки життя в осіб чоловічої та 219 – жіночої статі. На особливу увагу заслуговує той факт, що корекція ФР на 80% ефективніша, ніж застосування медикаментів, у пацієнтів із ССЗ віком 55-74 роки (рис. 2). Найяскравішим прикладом такої корекції у Великій Британії є переведення заядлих курців на менш шкідливі замінники сигарет.
За даними проспективного дослідження, проведеного в Англії й Уельсі (Unal et al. Am. J. Public Health, 2005), усунення ФР на популяційному рівні дає змогу зберегти 4665 потенційних років життя в чоловіків і 554 – у жінок; у разі застосування медикаментозної терапії можливо зберегти 672 потенційні роки життя в осіб чоловічої та 219 – жіночої статі. На особливу увагу заслуговує той факт, що корекція ФР на 80% ефективніша, ніж застосування медикаментів, у пацієнтів із ССЗ віком 55-74 роки (рис. 2). Найяскравішим прикладом такої корекції у Великій Британії є переведення заядлих курців на менш шкідливі замінники сигарет.
Професор навів ключові положення пункту 1.3 європейських рекомендацій щодо профілактики ССЗ:
- профілактика ССЗ шляхом упровадження змін щодо стилю життя чи використання препаратів, включаючи популяційні підходи та заходи, спрямовані на осіб із високим кардіоваскулярним ризиком, є економічно вигіднішою в багатьох випадках;
- ефективність витрат залежить від декількох факторів, включаючи початковий ризик ССЗ, вартість ліків чи інших втручань, процедур, особливості реімбурсації та реалізацію профілактичних стратегій.
Ці постулати стали основою для формування положення, що заходи, спрямовані на популяризацію здорового способу життя, мають формуватися на популяційному рівні.
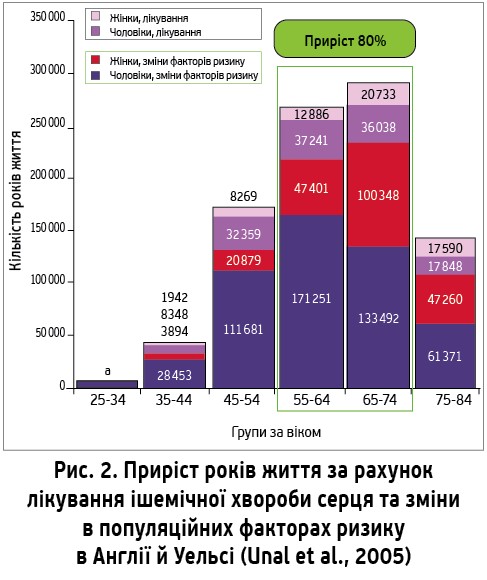
Відповідно до даних дослідження Y. Li та співавт. (2018), проведеного в Бернському університеті, очікувана тривалість життя в когорті обстежених після 50 років при усуненні одного ФР серед жінок збільшується на 2,4 року, серед чоловіків – на 1,2 року; при корекції двох ФР тривалість життя в жіночій популяції зростає на 4,7 року, в чоловічій – на 3,2 року; профілактичні заходи, при котрих можлива корекція трьох ФР, сприяють подовженню життя в жінок на 8,1 року, в чоловіків – на 4,8 року; припинення впливу чотирьох-п’яти ФР зумовлює збільшення тривалості життя серед жінок на 10,6 року, чоловіків – на 7,6 року (табл.).
На завершення доповідач підкреслив: важливий шлях профілактики ССЗ – це промоція здорового способу життя; ФР мають тенденцію до поєднання адитивного та мультиплікаційного ефектів; і, зрештою, немає нічого ефективнішого в економічному плані, ніж профілактика.
Іншим аспектом, якому приділялася значна увага на EuroPrevent 2019, були питання реабілітації пацієнтів із ССЗ. Директор департаменту профілактики ССЗ Каліфорнійського університету (США), професор Nathan D. Wong розпочав свою доповідь зі статистичних даних щодо кардіоваскулярної ситуації в США: щорічно реєструють 1,2 млн випадків інфаркту міокарда, 795 тис. – інсультів, 814 тис. – раптової серцевої смерті (1 смерть кожні 30 с), 622 тис. – черезшкірних втручань, 232 тис. – хірургічних реваскуляризацій. Понад 30% пацієнтів, які перенесли перераховані кардіальні випадки чи втручання, надалі мають повторні серцево-судинні події з фатальними наслідками. Ефективне проведення реабілітації в пацієнтів, які перенесли інфаркт міокарда, зменшує загальну смертність протягом 5 років спостереження на 25%. Покращення якості життя при застосуванні реабілітаційних програм зумовлює, своєю чергою, швидку психосоціальну адаптацію, сприяє зменшенню випадків повторних госпіталізацій і дає змогу заощаджувати кошти та медичні ресурси.
 Реабілітація – це мультидисциплінарне втручання, що складається з кількох аспектів: лікувального (медикаментозна терапія основного захворювання), фізичного (відновлення фізичного статусу пацієнта), психологічного (формування в пацієнта адекватної психологічної реакції щодо його захворювання, налаштування на виконання всієї програми реабілітації, зняття негативних емоцій, які зумовлені соціальними проблемами, що виникли внаслідок захворювання).
Реабілітація – це мультидисциплінарне втручання, що складається з кількох аспектів: лікувального (медикаментозна терапія основного захворювання), фізичного (відновлення фізичного статусу пацієнта), психологічного (формування в пацієнта адекватної психологічної реакції щодо його захворювання, налаштування на виконання всієї програми реабілітації, зняття негативних емоцій, які зумовлені соціальними проблемами, що виникли внаслідок захворювання).
Nathan D. Wong систематизував у своїй доповіді складові вторинної профілактики ССЗ: відмова від куріння, контроль артеріального тиску, досягнення цільових значень рівнів ліпідів, фізична активність, контроль ваги, ведення цукрового діабету, антитромбоцитарна/антикоагулянтна терапія, блокада ренін-ангіотензинової системи, застосування β-адреноблокаторів. Отже, саме кардіореабілітація має велике значення для ефективної вторинної профілактики в пацієнтів із ССЗ.
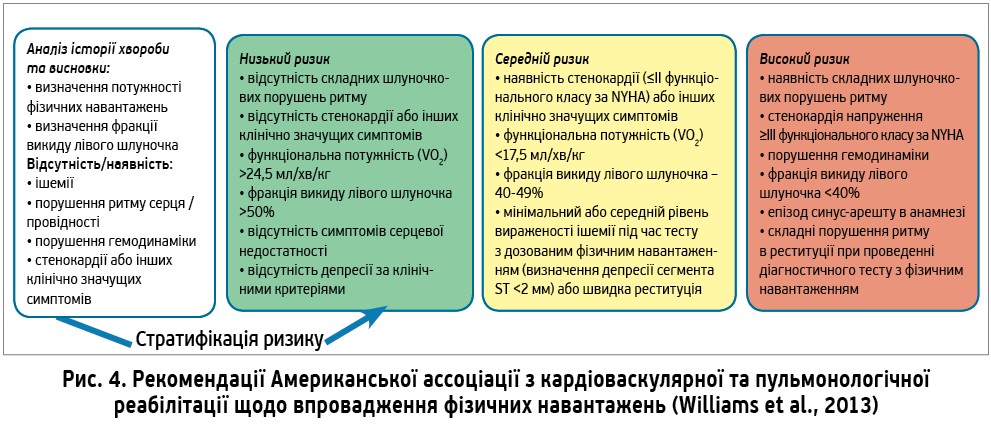
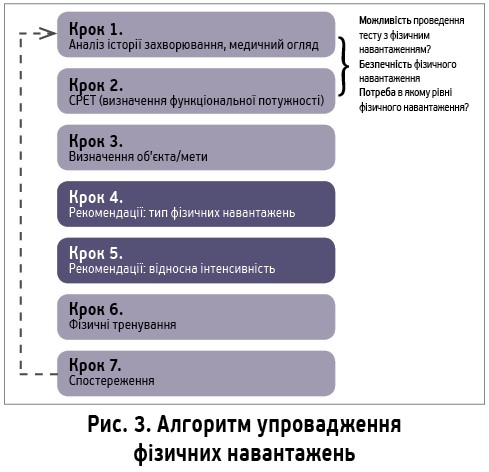
 Veronique Cornelisson, фізіотерапевт департаменту кардіореабілітації KULeven, зупинилася на аспектах проведення фізичної реабілітації при ССЗ, окресливши певні ключові моменти. Зокрема, згідно з рекомендаціями Європейського товариства кардіологів, проведення кардіореабілітації показано пацієнтам, госпіталізованим із гострим коронарним синдромом або після проведення реваскуляризації, а також хворим на серцеву недостатність (рівень доказовості ІА) в обсязі: фізичні навантаження на витривалість ≥150 хв/тиж мінімальної чи середньої інтенсивності 3-5 р/тиж з енергозатратами 1000-2000 кКал/тиж, доповнені динамічними фізичними навантаженнями до середньої інтенсивності 2 р/тиж. Параметри щодо визначення фізичних навантажень: частота, інтенсивність, тип і час проведення з урахуванням підвищення тренувального режиму від початкового до технічного рівня (рис. 3). Фундаментальними основами проведення фізичної кардіореабілітації є вигода (мета – досягнення певних параметрів фізичної тренованості), безпека (визначення ризику можливих ускладнень), прихильність пацієнта до участі в програмі фізичних навантажень. Упровадження програми фізичних навантажень відбувається поетапно: на основі клінічних даних пацієнта (аналіз історії захворювання й результати медичного огляду) та параметрів функціональної потужності відповідно до тесту CPET лікар визначає можливість і безпеку, а також рівень фізичних навантажень; наступний крок – означення мети/об’єкта: покращення яких конкретно параметрів фізичної активності планується досягти в пацієнта; надалі – рекомендації щодо відносної інтенсивності тренувань, фізичні тренування та динамічне спостереження. Стратифікація ризику застосування фізичних навантажень проводиться згідно з чітко окресленими положеннями Guidelines for Cardiac Rehabilitation and Secondary Prevention Programs (рис. 4). Імплементація щодо збільшення інтенсивності фізичних навантажень має відбуватися від початкового до технічного рівня (рис. 5) та з урахуванням того, що адаптація може знадобитися після змін у лікуванні, госпіталізації чи при діагностуванні інших захворювань. При оптимізації тренувального режиму особливої уваги потребують пацієнти: з імплантованими кардіовертерами-дефібриляторами (частота серцевих скорочень під час тренування має бути на 10-20 уд. нижче встановленої межі стимуляції), з постійною фібриляцією передсердь, у разі котрої має місце хронотропна некомпетентність (навантаження здійснюється за протоколом BORG / постійне навантаження), зі стабільною стенокардією (частота серцевих скорочень під час тренування має бути на 10-20 уд. нижче, ніж та, при котрій виникають зміни на ЕКГ), після трансплантації серця (протокол BORG / постійне навантаження).
Veronique Cornelisson, фізіотерапевт департаменту кардіореабілітації KULeven, зупинилася на аспектах проведення фізичної реабілітації при ССЗ, окресливши певні ключові моменти. Зокрема, згідно з рекомендаціями Європейського товариства кардіологів, проведення кардіореабілітації показано пацієнтам, госпіталізованим із гострим коронарним синдромом або після проведення реваскуляризації, а також хворим на серцеву недостатність (рівень доказовості ІА) в обсязі: фізичні навантаження на витривалість ≥150 хв/тиж мінімальної чи середньої інтенсивності 3-5 р/тиж з енергозатратами 1000-2000 кКал/тиж, доповнені динамічними фізичними навантаженнями до середньої інтенсивності 2 р/тиж. Параметри щодо визначення фізичних навантажень: частота, інтенсивність, тип і час проведення з урахуванням підвищення тренувального режиму від початкового до технічного рівня (рис. 3). Фундаментальними основами проведення фізичної кардіореабілітації є вигода (мета – досягнення певних параметрів фізичної тренованості), безпека (визначення ризику можливих ускладнень), прихильність пацієнта до участі в програмі фізичних навантажень. Упровадження програми фізичних навантажень відбувається поетапно: на основі клінічних даних пацієнта (аналіз історії захворювання й результати медичного огляду) та параметрів функціональної потужності відповідно до тесту CPET лікар визначає можливість і безпеку, а також рівень фізичних навантажень; наступний крок – означення мети/об’єкта: покращення яких конкретно параметрів фізичної активності планується досягти в пацієнта; надалі – рекомендації щодо відносної інтенсивності тренувань, фізичні тренування та динамічне спостереження. Стратифікація ризику застосування фізичних навантажень проводиться згідно з чітко окресленими положеннями Guidelines for Cardiac Rehabilitation and Secondary Prevention Programs (рис. 4). Імплементація щодо збільшення інтенсивності фізичних навантажень має відбуватися від початкового до технічного рівня (рис. 5) та з урахуванням того, що адаптація може знадобитися після змін у лікуванні, госпіталізації чи при діагностуванні інших захворювань. При оптимізації тренувального режиму особливої уваги потребують пацієнти: з імплантованими кардіовертерами-дефібриляторами (частота серцевих скорочень під час тренування має бути на 10-20 уд. нижче встановленої межі стимуляції), з постійною фібриляцією передсердь, у разі котрої має місце хронотропна некомпетентність (навантаження здійснюється за протоколом BORG / постійне навантаження), зі стабільною стенокардією (частота серцевих скорочень під час тренування має бути на 10-20 уд. нижче, ніж та, при котрій виникають зміни на ЕКГ), після трансплантації серця (протокол BORG / постійне навантаження).
Директор Національного центру кардіореабілітації Йоркського університету (Велика Британія), професор Patrick Doherty розповів про критерії оцінки якості проведення кардіореабілітаційних програм, розроблені у Великій Британії. Означено сім ключових показників оцінки ефективності реабілітаційних програм, перші три належать до «мінімальних», наступні чотири мають національний рівень виконання та контролю:
- спеціалісти щонайменше трьох спеціальностей повинні входити в команду для реалізації програми кардіоваскулярної реабілітації;
- кардіоваскулярна реабілітація пропонується для всіх пріоритетних груп: пацієнти після перенесеного інфаркту міокарда, черезшкірного втручання, аортокоронарного шунтування із серцевою недостатністю;
- тривалість програми кардіореабілітації – в середньому 56 днів;
- частка пацієнтів, які відповідають оцінці 1 розроблених критеріїв фізичної реабілітації, по закінченню курсу має бути в середньому 80%;
- час від направлення до початку проведення програми фізичної тренувальної кардіореабілітації після аортокоронарного шунтування має становити ≤42 дні;
- термін від моменту виписки зі стаціонару до старту базової програми реабілітації при перенесеному інфаркті міокарда з виконаним черезшкірним втручанням має становити ≤33 дні;
- частка пацієнтів, які відповідають оцінці 2 розроблених критеріїв фізичної реабілітації, по закінченню курсу має бути >55%.
Чіткі критерії оцінки якості проведення кардіоребілітаційних програм сприяють ефективнішому їх застосуванню й уніфікації результативності.
Когорту української кардіології на EuroPrevent 2019 представляли співробітники ДУ «ННЦ «Інститут кардіології ім. М. Д. Стражеска» НАМН України»: О. В. Срібна, О. О. Кваша, Д. І. Рафаель, Н. М. Терещенко, І. Е. Малиновська, В. О. Шумаков, О. В. Волошина. Співробітники кафедри кардіології та функціональної діагностики Національної академії післядипломної освіти ім. П. Л. Шупика (м. Київ) – М. М. Долженко, К. Фарадж, Л. Бондарчук, Л. Яковенко – представили результати дослідження EURОASPIRE V в Україні, в ході якого вивчався вплив проявів тривоги та депресії на контроль артеріального тиску.
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (458-459), липень 2019 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Інколи саме з цього перерізу вдається візуалізувати тромбоемболи в основних гілках легеневої артерії або вегетації на стулках легеневого клапана (що трапляється надзвичайно рідко). Нахиливши датчик до самої верхівки серця, можна отримати її переріз по короткій осі, на якому, знову ж таки, порожнина лівого шлуночка має круглясту форму, а правого шлуночка – близьку до трикутника із виразною трабекулярністю (рис. 22.9). Розглядаючи зображення, також звертають увагу на те, що в нормі всі сегменти ЛШ скорочуються синхронно, не випереджаючи інші і не відстаючи. ...
Застосування статинів середньої інтенсивності в комбінації з езетимібом порівняно зі статинами високої інтенсивності окремо може забезпечити більше зниження рівня холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) у пацієнтів із нещодавнім ішемічним інсультом. Пропонуємо до вашої уваги огляд статті Keun-Sik Hong et al. «Moderate-Intensity Rosuvastatin Plus Ezetimibe Versus High-Intensity Rosuvastatin for Target Low-Density Lipoprotein Cholesterol Goal Achievement in Patients With Recent Ischemic Stroke: A Randomized Controlled Trial», опублікованої у виданні Journal of Stroke (2023; 25(2): 242‑250). ...
Артеріальна гіпертензія (АГ) сьогодні є одним із найпоширеніших серцево-судинних захворювань (ССЗ), що асоціюється з високим кардіоваскулярним ризиком, особливо в коморбідних пацієнтів. Навіть помірне підвищення артеріального тиску (АТ) пов’язане зі зменшенням очікуваної тривалості життя. До 40% хворих на АГ не підозрюють у себе недугу, бо це захворювання на початку може мати безсимптомний перебіг. Оптимальний контроль АТ є вагомим чинником профілактики фатальних серцево-судинних подій (ССП) для забезпечення якісного та повноцінного життя таких хворих. ...