Флегмонозні захворювання глотки та шиї: сучасний стан проблеми
Останніми роками спостерігається зростання частоти виникнення гнійно-запальних захворювань глотки й шиї та ускладнень у вигляді флегмон шиї в пацієнтів із запальними процесами в порожнині рота, глотці, гортані й щитоподібній залозі. Збільшується кількість хворих із тяжким перебігом флегмон шиї, що пов’язано зі збільшенням полірезистентних штамів мікроорганізмів, у тому числі умовно-патогенної флори, несприятливими умовами соціально-економічного життя. На жаль, летальність серед хворих із глибокими флегмонами шиї наразі коливається в межах від 10,4 до 39,3%.
Серйозна небезпека для життя таких пацієнтів зумовлена анатомо-топографічними особливостями цієї ділянки, швидким поширенням гнійного процесу по клітковинним просторам і генералізацією інфекції. Розвиток хірургії гнійно-запальних захворювань шиї був би неможливим без ґрунтовних анатомічних досліджень. Органи в цій зоні представляють унікальний комплекс, від роботи якого залежить виконання життєво важливих функцій – фонетика, ковтання, жування.
Особливостями гнійної патології шиї та організації допомоги хворим на неї є:
- Різноманітність ґенезу захворювання.
- Формування «закритих» гнійників у фасціальних футлярах шиї з прогресуючим інтоксикаційним синдромом.
- Поширення інфекції клітковинними просторами шиї в напрямі середостіння, що створює прогностично небезпечну клінічну ситуацію.
- Необхідність залучення до діагностичного та лікувального процесу лікарів суміжних спеціальностей та сучасного медичного забезпечення.
- Організаційні питання, а саме:
- раннє виявлення флегмонозної патології;
- своєчасне доправлення пацієнта до багатопрофільного лікувального закладу;
- необхідність створення умов у медичному закладі для проведення діагностичних і лікувальних заходів щодо таких хворих за екстреними показаннями.
Для виконання оперативного втручання на цій ділянці шиї хірург мусить:
- добре знати клінічну анатомію шиї;
- набути досвіду в хірургії цієї ділянки;
- володіти методами діагностики суміжної патології та методами діагностики й лікування медіастиніту;
- мати загальномедичні знання для проведення інтенсивної терапії.
Фасції шиї
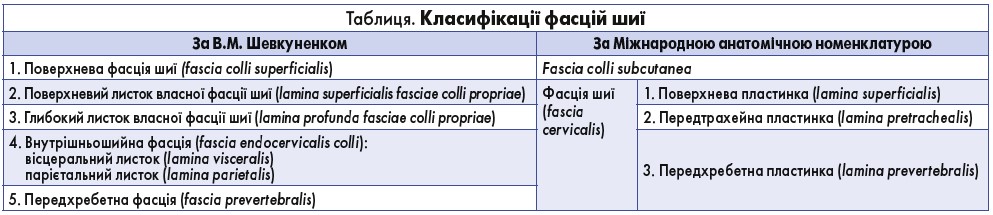
Значення фасцій трудно переоцінити, бо вони є частиною опорно-рухової системи, розмежовують органи й анатомічні утворення, сприяють нормальній гемодинаміці, виконують опорну функцію. У разі виникнення патології фасції служать анатомічними межами флегмон або гематом, а також розчину новокаїну під час оперативних втручань у процесі знеболення. Вивчення фасцій пов’язано з неабиякими труднощами, оскільки дотепер у різних країнах у лікарів немає єдиної думки щодо класифікації фасцій і термінології. Одні й ті ж утворення в анатомічних посібниках німецьких, англійських і французьких авторів носять різну назву. Сьогодні в топографічній анатомії визнана класифікація В.М. Шевкуненка, за якою розрізняють 5 фасцій. Також використовують класифікацію за Міжнародною анатомічною номенклатурою (табл.).
Фасції шиї необхідно розглядати з позицій клінічного їх значення щодо як оцінки шляхів поширення гнійних процесів, так і розробки методів оперативних втручань на органах і судинно-нервових утвореннях шиї.
Поверхнева фасція шиї (fascia colli superficialis) розташована в підшкірній клітковині й утворює футляр для підшкірного м’яза шиї (platysma). Ця фасція оточує всю шию, тож її можна виявити в будь-якій ділянці та трикутнику шиї. Поверхневий листок власної фасції шиї (lamina superficialis fasciae colli propriae) також огортає шию з усіх боків, і, відповідно, цю фасцію можна знайти в усіх ділянках і трикутниках. Вона утворює футляри для грудинно-ключично-соскоподібних і трапецієподібних м’язів. Від другої фасції до поперечних відростків шийних хребців фронтально йде пластинка, що розділяє шари латеральної і задньої ділянок шиї.
Передтрахейна пластинка фасції шиї (lamina pretrachealis fasciae cervicalis colli) (відповідає lamina profunda fasciae colli propriae за В.М. Шевкуненком) – фасція, форма якої нагадує трапецію, яка зверху фіксується до під’язикової кістки, а знизу – до внутрішньої поверхні рукоятки грудини та обох ключиць. Третя фасція шиї утворює футляри для передтрахеальної групи м’язів та безпосередньо прилягає до фасціальної піхви судинно-нервового пучка.
Внутрішньошийна фасція (fascia endocervicalis colli) складається з двох листків: вісцерального, який безпосередньо огортає органи шиї, і парієтального, який спереду зростається з третьою фасцією, а ззаду – з п’ятою.
Між парієтальним і вісцеральним листками четвертої фасції розташовані превісцеральний і ретровісцеральний клітинні простори.
Передхребетна (fascia prevertebralis) – пластина, що бере свій початок ззаду глотки від основи черепа, спускається вниз в грудну порожнину і закінчується на рівні другого грудного хребця. Вона утворює замкнуті футляри для довгих м’язів голови й шиї, крім того, покриває стовбур симпатичного нерва. Відроги фасції утворюють піхви для драбинчастих м’язів і піхву для латерального судинно-нервового пучка.
Фасції шиї формують окремі футляри та міжфасціальні простори, в яких міститься жирова клітковина й, частково, лімфоїдна тканина – це ділянки, де й і утворюються флегмони (гнійники).
Усі простори шиї поділяються щодо їх розташування по відношенню до os hyoideum (під’язикової кістки), позаяк від цього залежить тактика лікування. Етапи поширення інфекції поділяються за локалізацією відносно os hyoideum.
Основні простори шиї щодо під’язикової кістки:
- вище os hyoideum;
- нижче os hyoideum;
- на всю довжину середостіння.
 Найбільший сегмент у структурі гнійних запалень за характером ураження займають тонзилогенні (фарингогенні) флегмони – 71,2% та ларингогенні – 25,7% (рис.). Останні в більшості випадків лікують торакальні хірурги.
Найбільший сегмент у структурі гнійних запалень за характером ураження займають тонзилогенні (фарингогенні) флегмони – 71,2% та ларингогенні – 25,7% (рис.). Останні в більшості випадків лікують торакальні хірурги.
Діагностичний алгоритм обстеження пацієнтів:
- загальноклінічний огляд, отоларингологічні обстеження;
- загальноклінічні лабораторні дослідження;
- консультації за показами щелепно-лицьового, загального та торакального хірургів;
- ультразвукове дослідження шиї;
- рентгенографія органів шиї та грудної клітки в двох проекціях;
- комп’ютерна або магнітно-резонансна томографія (КТ і МРТ) шиї та органів грудної клітки.
КТ більш інформативна, ніж МРТ, оскільки дає змогу відрізнити інфільтрацію від гною. Тривалість інформативності КТ за цієї патології невелика.
Диференційний діагноз флегмон шиї проводять за наявності такої патології:
- боковий паратонзилярний абсцес;
- підщелепний гнійний лімфаденіт;
- дифтерія, ангіна Людвіга, щелепно-лицьова патологія;
- флегмони шиї іншого походження;
- новоутворення мигдалика, шиї;
- ін’єкційна флегмона.
Основні принципи лікування глибоких флегмон шиї:
- Забезпечення прохідності дихальних шляхів і життєво важливих функцій організму.
- Масивна антибактеріальна, дезінтоксикаційна терапія, лікування, спрямоване на підтримку життєво важливих функцій, та симптоматичне лікування.
- Хірургічна санація гнійного осередку.
Збудниками флегмон шиї є Streptococcus pyogenes, Streptococcus faecalis, Staphylococcus aureus, Haemophilus influenzae, Streptococcus pneumoniae, Moraxella catarrhalis, Neisseria species, Klebsiella pneumoniae, Escherichia coli, Pseudomonas species тощо. Найчастіше захворювання спричинене полімікробною мікрофлорою, яка містить від 2 до 5 культур. Це необхідно враховувати при виборі препаратів для антибіотикотерапії (АБТ).
Зважаючи на прогностичну клінічну ситуацію, початкова АБТ призначається емпірично в комбінації – цефалоспоринові антибіотики, аміноглікозиди, метронідазол. Як альтернативу можна використовувати таку комбінацію: цефалоспорини III генерації, кліндаміцин. Після ідентифікації мікрофлори й виявлення її чутливості до антибіотиків проводять корекцію АБТ.
Хірургічне лікування
Для оперативного втручання застосовують два доступи: ендофарингеальний – через задню піднебінну дужку чи мигдаликову нішу; зовнішній – розріз у піднижньощелепній ділянці на 2 см нижче від щелепи й паралельно до неї.
З метою вивчення закономірностей формування шляхів поширення гнійного запалення тонзилярного походження і визначення частоти та ймовірності їх задіювання при флегмонозних захворюваннях шиї нами було здійснено аналіз частоти виявлення гною в окремих просторах під час операції.
Є декілька шляхів поширення гнійного процесу: 1) з паратонзилярного простору процес поширюється в парафарингеальний, потім, через підщелепний трикутник і серединну щілину, – у середостіння; 2) з паратонзилярного простору – у парафарингеальний, білягортанну, паратрахеальну, параезофарингеальну клітковину, серединну щілину в середостіння; 3) з паратонзилярного простору – у парафарингеальний, через судинно-нервовий пучок та серединну щілину шиї в середостіння.
Показники ймовірності [статистична ймовірність події – Р(А)] виявлення гною в окремих клітковинних просторах при виявленні клінічних та рентгенологічних ознак запалення нижче під’язикової кістки:
- у клітковині судинно-нервового пучка шиї = 0,13;
- у ретровісцеральному просторі = 0,15;
- у превісцеральному просторі = 0,21;
- у серединному просторі (щілині) шиї = 0,74.
Імовірність виникнення гною в середостінні у хворих на тонзилогенні флегмони шиї за умови виявлення його в серединному просторі шиї (spatium colli medium) становить 0,48.
Імовірність розвитку медіастиніту у хворих на глибокі флегмони шиї за наявності гною в серединному просторі вища в 6,5 раза, ніж у пацієнтів, в яких виявлено гній у превісцеральному просторі; в 4,7 раза, ніж у хворих із гноєм у ретровісцеральному просторі та в 3,7 раза, ніж у пацієнтів із гнійним процесом у ложі судинно-нервового пучка шиї (Шкорботун В.О. та співавт., 2016).
Серединна щілина шиї – хірургічний колектор поширення інфекції, тому до початку ери КТ треба було превентивно відкрити її під час хірургічного втручання. Наразі, завдяки КТ і МРТ, з’явилася можливість діагностувати наявність гною в цій щілині. Інтервісцеральна щілина – місце, де найчастіше проходить гній. Техніка хірургічного доступу за даної патології виконується за загальноприйнятою методикою.
Обсяг хірургічного втручання при тонзилогенній глибокій флегмоні шиї:
- санація вогнища запалення;
- паратонзилярний абсцес (абсцестонзилектомія);
- парафарингеальний простір;
- підщелепний трикутник.
Ревізія таких структур:
- серединна щілина шиї;
- ложе судинного пучка;
- за необхідності – дренування переднього середостіння.
Дренування післяопераційної рани – важливий етап лікування хворих із флегмонами шиї. Переваги закритого методу лікування глибоких абсцесів та флегмон шиї: 1) запобігання контамінації рани вторинною внутрішньолікарняною мікрофлорою; 2) зменшення всмоктування токсинів завдяки постійному дренажу порожнини рани антисептиком; 3) протекція судинно-нервового пучка шиї (профілактика флебіту внутрішньої яремної вени та ішемічних змін і некрозу стінки сонної артерії із загрозою ерозивної кровотечі); 4) скорочення термінів очищення поверхні рани та появи грануляцій, запобігання грубим деформаціям.
Флегмонозні захворювання шиї є серйозною медико-соціальною проблемою, а найбільш обтяжувальний її аспект – високий рівень летальності хворих. Запорукою успішного лікування є своєчасне надання допомоги, глибокі знання та досвід хірурга. Тільки комплексний підхід до лікування з урахуванням особливостей анатомії ураженої ділянки здатні забезпечити позитивний терапевтичний результат.
Підготувала Оксана Шимків
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 2 (47), 2019 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...