Антитромботическая терапия при остром коронарном синдроме: практическое применение рекомендаций
В данном обзоре представлены различные клинические сценарии, требующие сочетания врачебной интуиции, опыта и знания последних экспертных рекомендаций в области ведения пациентов с острым коронарным синдромом (ОКС) для принятия взвешенных и эффективных решений относительно диагностической и лечебной тактики. Акцент сделан на выборе средств антитромбоцитарной, антикоагулянтной и тромболитической терапии, их комбинировании при разных вариантах течения заболевания с учетом множественных факторов, определяющих баланс тромботических и геморрагических рисков.
Сценарий № 1
Пациент М., 70 лет. Инфаркт миокарда (ИМ) с элевацией сегмента ST (STEMI). Доставлен через 4 ч от начала болевого синдрома. В анамнезе: острое нарушение мозгового кровообращения, перенесенное 1 год назад, артериальная гипертензия (АГ), сахарный диабет (СД) 2-го типа. Креатинин, определенный 4 мес назад, – 171 мкмоль/л; клиренс креатинина (КК) – 45 мл/мин. На догоспитальном этапе пациент получил клопидогрель в дозе 300 мг, гепарин по 5000 Ед в/в, ацетилсалициловая кислота (АСК) по 300 мг, морфин. Планируется проведение первичного чрескожного коронарного вмешательства (ПЧКВ).
Какой должна быть тактика антитромботической терапии до, во время и после ПЧКВ?
Рекомендации Европейского общества кардиологов (ESC) по ведению пациентов со STEMI (2017) четко регламентируют выбор и сроки антитромботической терапии при инвазивной тактике.
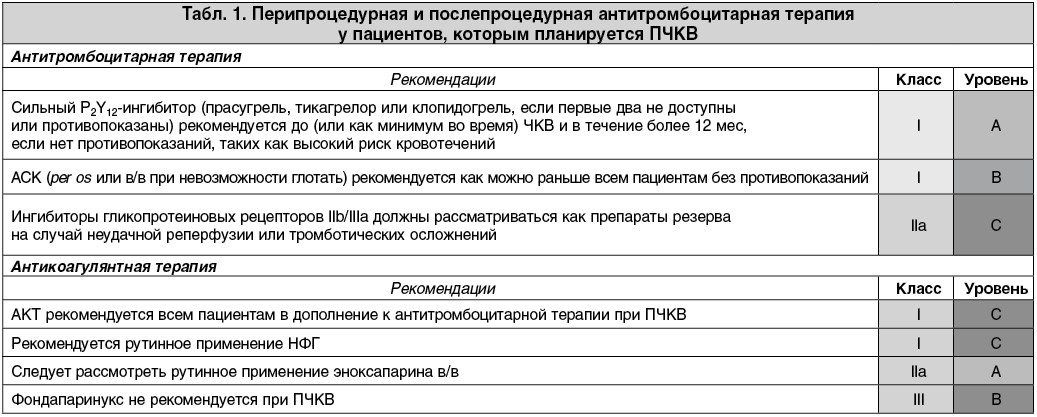
При стратегии ПЧКВ двойную антитромбоцитарную терапию (ДАТ) рекомендуется начинать как можно раньше, до или во время проведения коронарографии, с нагрузочных доз АСК и тикагрелора. Для ускорения эффекта можно попросить пациента разжевать таблетки. Если нагрузочные дозы АСК и тикагрелора были приняты больным на догоспитальном этапе, то после ПЧКВ следует продолжать применение в поддерживающих дозах. Иначе нагрузочная доза дается пациенту непосредственно во время проведения процедуры реваскуляризации, затем продолжается поддерживающее лечение. Назначение клопидогреля на догоспитальном этапе не является в большинстве случаев ограничением для перевода пациента на последующий прием тикагрелора (при отсутствии противопоказаний к его назначению). С целью антикоагулянтной терапии (АКТ) во время интервенционного вмешательства приоритетным является использование нефракционированного гепарина (НФГ) (класс рекомендации I, уровень доказательности С), эноксапарина (IIа, А) или бивалирудина (IIа, А). НФГ вводят внутривенно (в/в) болюсно из расчета 70-100 Ед/кг массы тела (50-70 Ед/кг массы тела при совместном применении с блокаторами GPIIb/IIIa-рецепторов) (табл. 1).
Возможность использования эноксапарина во время интервенционного вмешательства у больных со STEMI была доказана в исследовании ATOLL (n=910), в котором его введение в дозе 0,5 мг/кг массы тела в/в болюсно по сравнению с указанными дозами НФГ не сопровождалось значимым уменьшением частоты наступления первичной конечной точки (смерть / ИМ / неэффективность ЧКВ / большое кровотечение – снижение относительного риска [СОР] 17%; р=0,063), однако приводило к достоверному уменьшению частоты событий вторичной конечной точки (смерть / ИМ / нестабильная стенокардия / ургентная реваскуляризация – СОР 41%; р=0,01). При этом вероятность кровотечений в двух группах существенно не отличалась.
Эноксапарин имел преимущества перед НФГ и по результатам метаанализа J. Silvain et al. (сокращение смертности на 34% по сравнению с НФГ), при этом улучшение выживаемости пациентов поддерживалось одновременным снижением частоты развития как ишемических, так и основных геморрагических событий.
В данном сценарии представлен больной с очень высоким ишемическим (ОКС, сопутствующие СД, дисфункция почек, возраст) и геморрагическим (сопутствующие СД, дисфункция почек, возраст, АГ) рисками. На догоспитальном этапе пациент получил нагрузочные дозы ДАТ (АСК и клопидогрель) и антикоагулянт. Поскольку нет четких указаний о типе перенесенного инсульта, рационально продолжить ведение больного на клопидогреле, так как этот препарат хорошо изучен в самых разных подгруппах пациентов, в том числе с острыми нарушениями мозгового кровообращения. В то же время перенесенный ранее ишемический инсульт, подтвержденный посредством визуализационных методов, не является противопоказанием для назначения тикагрелора. Учитывая высокий риск ишемических событий у данного пациента, в случае объективного подтверждения ишемического характера перенесенного инсульта (выписка, данные нейровизуализации) его следует перевести на прием тикагрелора (нагрузочная доза – 180 мг и затем 90 мг каждые 12 ч). После процедуры реваскуляризации больной должен в течение как минимум 1 года принимать ДАТ.
После ПЧКВ необходимо продолжить АКТ в профилактических дозах – 0,4 мл эноксапарина (4000 анти-Ха МЕ) 1 раз в сутки или 2,5 мг/сут фондапаринукса) для предупреждения развития венозных тромбоэмболических осложнений на период иммобилизации пациента. В дальнейшем антикоагулянты могут быть отменены при отсутствии других показаний для их приема (продолжающаяся активная ишемия миокарда, тромбы в полостях сердца, фибрилляция предсердий [ФП], механические клапаны).
Сценарий № 2
Пациент М., 62 года, 85 кг. Курильщик. STEMI. Доставлен через 10 ч от начала болевого синдрома. На догоспитальном этапе 3 ч назад проведена тромболитическая терапия (ТЛТ) тенектеплазой в дозе 9000 МЕ. Также больной получил 300 мг клопидогреля, 300 мг АСК, 30 мг эноксапарина в/в болюсно и 80 мг подкожно. На момент осмотра боль купирована, сегмент ST снизился более чем на 50%.
Следует ли проводить ПЧКВ и в какие сроки? Какой должна быть тактика дальнейшей антитромботической терапии?
Ответ на первый вопрос находим в рекомендациях ESC по ведению пациентов со STEMI (2017), в разделе по фибринолитической терапии (табл. 2).
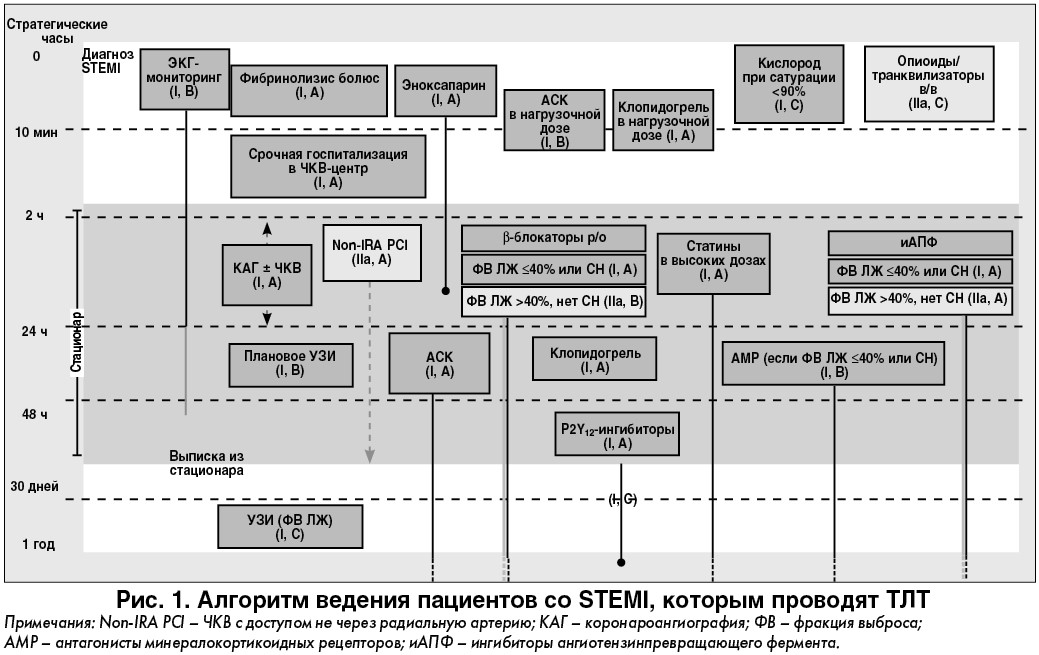
В данном случае купирование болевого синдрома и снижение сегмента ST более чем на 50% свидетельствуют об успешной ТЛТ. Но при этом не должно возникать сомнения, что пациент нуждается в проведении ангиографии. Поскольку тромболизис был успешным, временное окно, рекомендованное для проведения ангиографии, находится в пределах от 2 до 24 ч после начала реперфузии. Что касается второго вопроса, то согласно рекомендациям ESC (2017) пациентов после ТЛТ далее следует вести на ДАТ с клопидогрелем (75 мг/сут). Вместе с тем разрешено переводить больных, которым после ТЛТ было выполнено ПЧКВ, с клопидогреля на новые ингибиторы Р2Y12-рецепторов тромбоцитов (прасугрель или тикагрелор), через 48 ч после введения фибринолитика для уменьшения вероятности развития тромботических осложнений (рис. 1).
Сценарий № 3
Пациентка Д., 65 лет. Стенокардия напряжения II функционального класса (ФК). Три года назад перенесла Q-ИМ в области задней стенки левого желудочка (ЛЖ). В анамнезе – дислипидемия. Принимает АСК, аторвастатин, бисопролол. Коронаровентрикулографию (КВГ) не проводили. Поступила в связи с развитием боли ангинозного характера длительностью до 15 мин в покое. На протяжении двух дней наблюдались прогрессирование стенокардии, появление стенокардии покоя. На фоне боли на электрокардиограмме (ЭКГ) отмечается депрессия сегмента ST до 1,5 мм в отведениях I, aVL, V3-V6. При поступлении боль отсутствует. Артериальное давление (АД) – 128/70 мм рт. ст., частота сердечных сокращений (ЧСС) – 82 уд./мин, признаков сердечной недостаточности (СН) нет. Креатинин – 105 мкмоль/л. Поступила в центр без возможности проведения ангиографии.
Какова тактика ведения пациентки?
По совокупности клинических проявлений и графики ЭКГ данное состояние следует расценивать как ОКС без элевации сегмента ST. В соответствии с рекомендациями ESC (2015) тактика ведения этой категории пациентов определяется степенью риска развития осложнений. Выделяют четыре категории риска (табл. 3).
Достаточно наличия одного из перечисленных факторов для того, чтобы отнести пациента в ту или иную группу риска. Наиболее точную стратификацию рисков обеспечивает шкала GRACE (Global Registry of Acute Coronary Events). По этой шкале пациентка набирает 157 баллов, то есть относится к категории высокого риска развития осложнений. Также в данном случае рационально сделать анализ на тропонин, который, скорее всего, подтвердит высокий риск. Таким образом, больная должна быть переведена в центр с возможностью проведения интервенционных вмешательств, где в течение 24 ч будет выполнена КВГ.
Что касается антитромбоцитарной терапии, то пациентам с ОКС без элевации сегмента ST с тромботическим риском от умеренного до высокого при отсутствии противопоказаний рекомендован тикагрелор (нагрузочная доза – 180 мг, затем по 90 мг два раза в сутки) в дополнение к АСК независимо от стратегии дальнейшего лечения, в том числе пациентам, которые уже получали клопидогрель (при этом он должен быть отменен) (класс рекомендации I, уровень доказательности В). Клопидогрель остается препаратом выбора для пациентов, которые принимают пероральные антикоагулянты (ПАК) (I, B).
Для АКТ пациентов с ОКС без элевации сегмента ST рекомендован фондапаринукс независимо от стратегии (I, B). Если пациенту проводится ПЧКВ, то дополнительно вводится болюс НФГ в дозе 70-85 МЕ/кг (I, B).
Сценарий № 4
Пациент О., 65 лет. STEMI. Планируется проведение ПЧКВ. Уровень холестерина не известен.
Необходимо ли назначение статинов? Каковы препарат, доза, время начала терапии?
Целесообразность применения статинов при ОКС в целях вторичной профилактики сердечно-сосудистых событий больше не обсуждается. Их польза убедительно доказана в ряде контролируемых клинических исследований. В соответствии с европейскими рекомендациями пациенту с ОКС с элевацией сегмента ST следует начинать интенсивную липидоснижающую терапию как можно раньше, независимо от уровня холестерина, и поддерживать ее длительное время (табл. 4).
Оптимальный срок начала терапии не определен. В большинстве исследований с использованием статинов при ОКС ее начинали в пределах первых 10 дней. Не все из них подтвердили, что статины уменьшают частоту повторных больших сердечно-сосудистых событий после ОКС. Прямые доказательства были получены в отношении дозы аторвастатина 80 мг/сут, которая улучшала долгосрочные исходы в исследованиях MIRACL (по сравнению с плацебо) и PROVE-IT (по сравнению с правастатином в дозе 40 мг). Метаанализ 26 рандомизированных исследований с участием 170 тыс. пациентов продемонстрировал убедительные преимущества стратегии интенсивной статинотерапии в отношении снижения риска сердечно-сосудистой смерти, нефатального ИМ, инсульта и потребности в коронарной реваскуляризации (Cholesterol Treatment Trialists’ Collaboration, Lancet, 2010). Если пациент уже принимал статины до развития ОКС, но терапия была низкой или средней интенсивности, следует повысить ее до максимальной – увеличить дозу или перейти на препараты с максимальным потенциалом (аторвастатин или розувастатин) при условии, что в анамнезе отсутствуют данные о непереносимости высоких доз.
Вопрос относительно целесообразности нагрузочной дозы статина перед проведением ПЧКВ остается открытым в связи с нейтральным результатом недавно завершенного исследования SECURE-PCI (Berwanger et al., JAMA, 2018), в котором не было показано влияния на 30-дневную частоту сердечно-сосудистых событий. Тем не менее, учитывая доказанные нелипидные эффекты статинов, способствующие стабилизации атеросклеротических бляшек после повреждения, реализации антитромбоцитарных свойств этих препаратов (Ostadal, 2012; Zamani et al., 2016), а также данные о предупреждении контраст-индуцированной нефропатии и перипроцедурного повреждения миокарда после коронарного вмешательства на фоне действия нагрузочной дозы аторвастатина (Liu et al., 2016; Lee et al., 2016), есть все основания ожидать пользу от раннего (до проведения ангиографии) начала статинотерапии в острейшей фазе ОКС.
Таким образом, пациенту из клинического сценария следует как можно быстрее назначить аторвастатин в дозе 80 мг или розувастатин в дозе 40 мг, не дожидаясь результатов из лаборатории. Однако липидограмма все-таки необходима, чтобы в дальнейшем оценить эффективность статинотерапии. Повторно определить липидный профиль необходимо через 4-6 нед после назначения статина, чтобы убедиться в том, что целевой уровень холестерина ЛПНП достигнут, а также оценить безопасность терапии.
Сценарий № 5
Пациент М., 56 лет. STEMI в области задней стенки ЛЖ. При поступлении – пароксизм ФП с ЧСС 95 уд./мин, который развился впервые в жизни. Признаков ОЛЖН нет. В анамнезе – АГ. Два года назад выполнено плановое стентирование передней межжелудочковой ветви (ПМЖВ) левой коронарной артерии (ЛКА). Пациент доставлен для проведения ПЧКВ.
Какой должна быть лечебная тактика?
В европейских рекомендациях по ведению пациентов со STEMI есть раздел, посвященный особенностям лечебной тактики при развитии наджелудочковых аритмий в острый период. Рекомендации делятся на контроль ЧСС и восстановление ритма (кардиоверсия) (табл. 5).
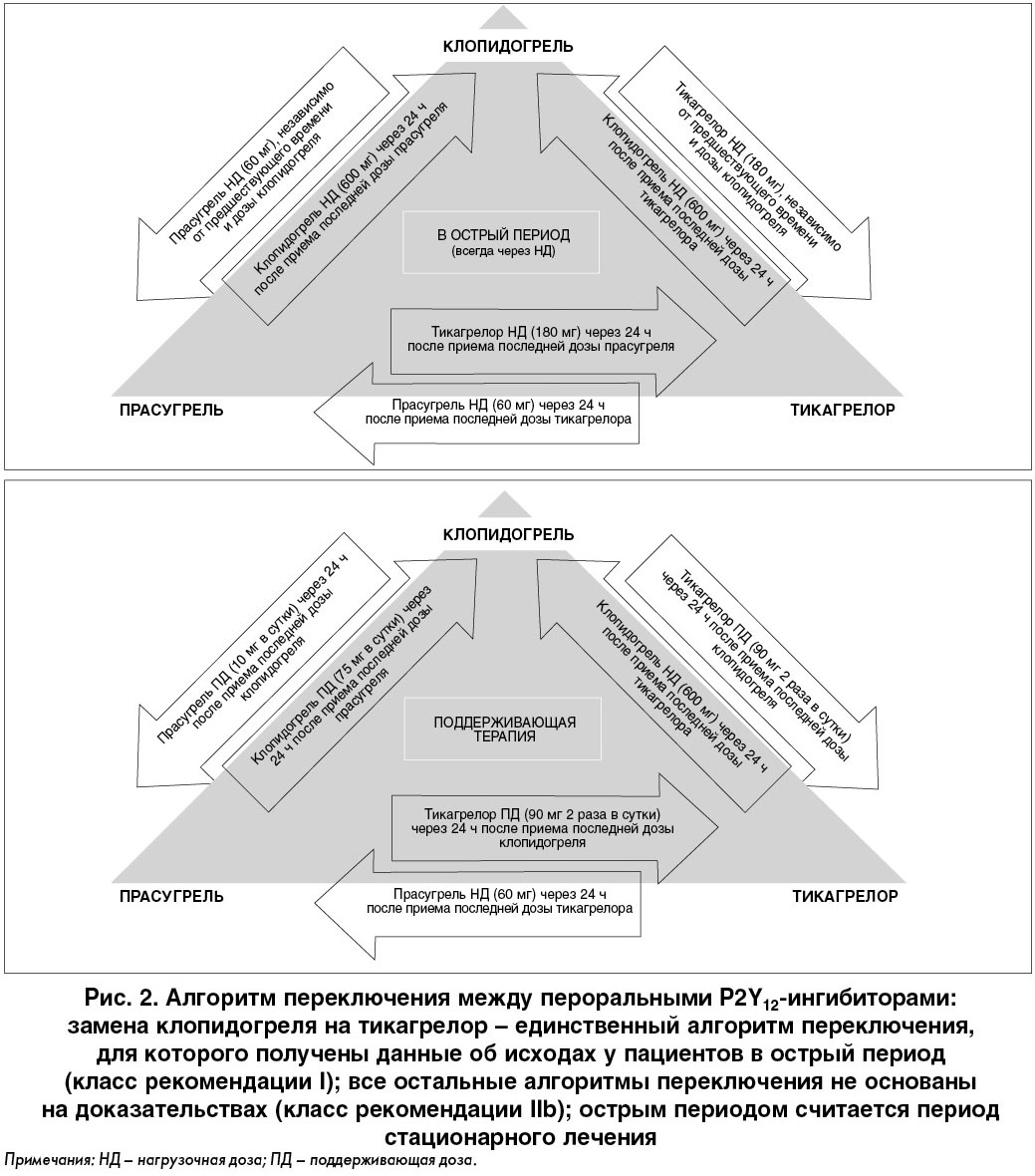
Пациенту из клинического сценария ввиду отсутствия признаков ОСН и гипотензии однозначно показан β-блокатор быстрого действия (например, метопролол) для контроля ЧСС. Приоритетно использовать в/в введение β-блокаторов, что позволяет быстрее достичь желаемого эффекта и делает терапию более управляемой. Что касается пероральной АКТ, которая показана пациентам с ФП и оценкой ≥2 балла по шкале CHA2DS2-VASc для профилактики кардиоэмболического инсульта, то в данном случае нет необходимости начинать ее в острый период. ИМ задней локализации часто осложняется нарушениями ритма и проводимости. Пароксизм аритмии у данного пациента, вероятно, связан с локальной ишемией и может купироваться в результате успешно выполненной ПЧКВ. При подготовке к ПЧКВ больной должен получить антикоагулянт парентерально, а также ДАТ в нагрузочных дозах (преимущественно с тикагрелором). В течение 3-4 суток после процедуры необходимо провести рестратификацию по CHA2DS2-VASс. При наличии высокого риска или повторении пароксизма ФП необходимо решить вопрос о пероральной АКТ. Причем, если пациент принимал тикагрелор, то его необходимо перевести на клопидогрель, так как тикагрелор не рекомендован к применению в сочетании с ПАК (рис. 2).
Таким образом, при наличии показаний к пероральной АКТ пациент будет получать тройную терапию: АСК, клопидогрель и антикоагулянт. При этом в качестве антикоагулянта предпочтительно использовать прямые не-АВК-зависимые препараты в минимальных доказанных дозах (2,5 мг 2 раза в сутки для апиксабана, 110 мг 2 раза в сутки для дабигатрана и 15 мг/сут для ривароксабана). Ривароксабан в дозе 15 мг/сут, по результатам исследования PIONER, может быть также использован в комбинации с монотерапией клопидогрелем (75 мг/сут). Такая двойная комбинация (антикоагулянт и клопидогрель) рекомендована у пациентов с высоким риском кровотечений и низким риском ишемических событий.
Сценарий № 6
Пациент Н., 72 года. STEMI передней локализации. Доставлен через 2 ч от начала симптомов. Согласована транспортировка из районного центра в катетерную лабораторию, которая ориентировочно займет около 2 ч.
Как вести пациента до отправки в реперфузионный центр? Что не рекомендовано в данном случае?
Поскольку от начала симптомов прошло уже 2 ч и еще столько же (а возможно, даже больше) пройдет до того момента, когда пациент пересечет порог катетерной лаборатории, в данном случае стоит подумать о проведении тромболизиса. Эффективность стратегии с выполнением первичной ТЛТ и последующей доставкой в реперфузионный центр убедительно доказана в исследовании STREAM для пациентов, поступающих в клинику без возможности ангиографии в первые 3 ч от появления симптоматики. Согласно рекомендациям ESC, решение о проведении ТЛТ в данной ситуации оставляется на усмотрение врача и зависит от местных условий, в том числе реального времени доставки в областной центр из района. В подобных случаях не рекомендуется начинать антикоагулянтную терапию фондапаринуксом, поскольку в катетерной лаборатории перед коронарографией будет вводиться болюс гепарина. Для ТЛТ следует использовать фибрин-специфический тромболитик (тенектеплазу, альтеплазу).
Состав ДАТ зависит от принятого решения. Если проводится ТЛТ, то назначают АСК, нагрузочную дозу клопидогреля (300 мг) и эноксапарин (у пациентов до 75 лет – в/в болюс 30 мг и подкожное введение в дозе 1 мг/кг массы тела через 15 мин после болюса и затем каждые 12 ч). Если принято решение не проводить тромболизис, то преимущественным антиагрегантом становится тикагрелор.
Сценарий № 7
Пациент Т., 63 года. Острый не-Q-ИМ. На вторые сутки заболевания проведено стентирование правой коронарной артерии (ПКА) (один металлический стент) и огибающей ветви ЛКА (один стент с лекарственным покрытием); остаточный стеноз 60% ПКА. Принимает тикагрелор в дозе 90 мг два раза в сутки, АСК по 100 мг/сут, фондапаринукс по 2,5 мг/сут. На четвертые сутки заболевания пациент начал жаловаться на слабость. АД – 100/70 мм рт. ст., ЧСС – 92 уд./мин. Рвота кофейной гущей, мелена. Исходный Hb – 128 г/л, Hb при развитии симптоматики – 96 г/л.
Как остановить кровотечение и что делать с антитромботической терапией?
Очевидно, что антитромботическая терапия спровоцировала ЖКК, которое расценивается как клинически значимое, поскольку привело к снижению уровня Hb более чем на 30 г/л. Вместе с тем пациент имеет очень высокий тромботический риск, обусловленный трехсосудистым поражением коронарного русла и постановкой стентов двух типов – с лекарственным покрытием и без. Поэтому полная отмена антитромботической терапии крайне нежелательна. Сложность подобных случаев заключается в том, что необходимо остановить кровотечение, максимально защитив больного от возможных повторных тромботических событий.
Из всего перечня препаратов рационально отменить в первую очередь АСК. Прием тикагрелора можно прервать до достижения стабильного гемостаза, но затем его следует возобновить.
Пациенту показана срочная гастроскопия с применением локальных методов остановки кровотечения. При этом не рекомендуется использование транексамовой кислоты, так как она может повышать риск тромбоза. Для восполнения кровопотери рационально применить криоплазму. Рекомендации приведены на рисунке 3.
Продолжение сценария. На следующее утро: мелена, АД – 100/70 мм рт. ст., ЧСС – 84 уд./мин. Боли ангинозного характера не беспокоят. Hb – 81 г/л.
Необходимо ли переливание крови?
Гемодинамика пациента стабильная, но уровень Hb продолжает снижаться, что может быть обусловлено эффектом гемодилюции. На данный момент переливание крови не показано. В течение суток следует убедиться в стабильности гемостаза и принимать решение о дальнейшей коррекции антитромботической терапии.
Сценарий № 8
Пациент С., 58 лет.
В анамнезе: АГ, СД 2-го типа, дислипидемия. Год назад перенес Q-ИМ в области передней стенки ЛЖ. Стентирован в острый период заболевания: установлено два стента с лекарственным покрытием (3×24 мм, 2,5×24 мм) в ПМЖВ ЛКА; остаточный стеноз 50% огибающей ветви ЛКА. Стенокардии нет, признаки СН в виде одышки, II ФК по NYHA.
По данным эхокардиографии: конечно-диастолический объем ЛЖ – 160 мл, ФВ – 42%. Постоянно принимает АСК в дозе 100 мг, тикагрелор по 90 мг два раза в сутки, карведилол, рамиприл, эплеренон и розувастатин.
Каковы дальнейшие рекомендации по антитромботической терапии?
В данном сценарии подразумевается, что с момента ИМ и реваскуляризации прошло 12 мес, а это минимальный срок обязательной ДАТ с доказанной эффективностью в предотвращении тромбоза стента и повторных коронарных событий. Вопрос о продолжении или отмене ДАТ на данном этапе требует переоценки рисков.
Практические рекомендации по ведению пациентов при развитии кровотечения на фоне ДАТ с или без приема ПАК
Большое кровотечение – любое кровотечение, требующее госпитализации, ассоциированное с серьезной потерей крови (снижение уровня Hb >5 г/дл), гемодинамически стабильное и медленно прогрессирующее.
Рекомендации по коррекции ДАТ:
- рассмотреть прекращение ДАТ и продолжение монотерапии, предпочтительно Р2Y12-ингибитором, особенно в случаях верхнего гастроинтестинального кровотечения;
- если кровотечение продолжается, несмотря на терапию, или лечение невозможно, рассмотреть вопрос отмены всех антитромботических препаратов;
- как только кровотечение остановлено, провести повторную оценку необходимости ДАТ или монотерапии, предпочтительно Р2Y12-ингибитором, особенно в случаях верхнего гастроинтестинального кровотечения;
- при возобновлении ДАТ рассмотреть уменьшение ее длительности или замену на менее сильный Р2Y12-ингибитор (например, замена тикагрелора или прасугреля на клопидогрель), особенно при возобновляющихся кровотечениях.
Примечание: Адаптировано по Ibanez, 2017.
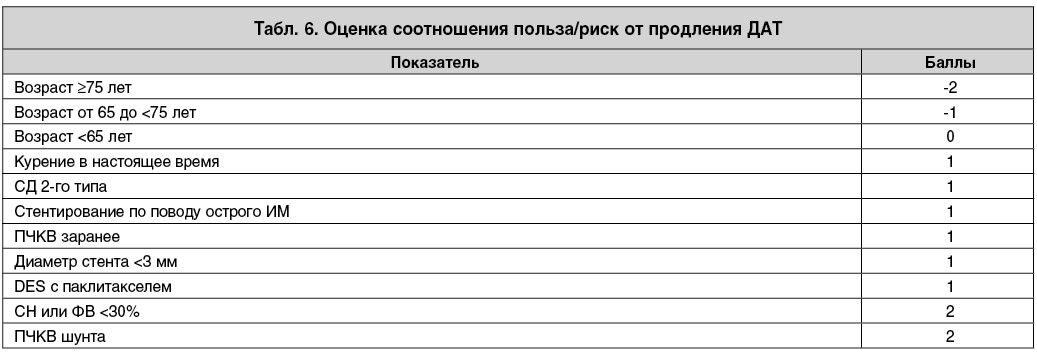
В соответствии с рекомендациями для этого должна использоваться шкала DAPT. Эта методика разработана на основе математической модели для оценки соотношения риска ишемических и геморрагических событий на фоне ДАТ, построенной по результатам одноименного исследования DAPT (2014). В испытании изучали вопрос, дает ли дополнительные преимущества продление ДАТ до 30 мес.
В результате было установлено, что при оценке по шкале <2 баллов пользы от продления ДАТ нет, а риск кровотечений увеличивается. У пациентов с оценкой >2 баллов получено отчетливое достоверное снижение частоты ИМ и тромбоза стента при меньшем риске кровотечений.
Таким образом, шкала DAPT позволяет максимально индивидуализировать решение о продлении или прекращении приема ДАТ. В данном случае пациент набирает 5 баллов (табл. 6), что соответствует очень высокому риску повторных тромбозов и свидетельствует в пользу продления ДАТ.
В то же время шкала DAPT была разработана по результатам исследования с применением тиенопиридинов (клопидогрель и прасугрель) и не тестировалась у пациентов, которые принимают тикагрелор. С другой стороны, мы располагаем данными исследования PEGASUS, в котором изучали вопрос продления терапии тикагрелором после 12 мес от развития ИМ у пациентов с характеристиками, сходными с таковыми у нашего больного (СД, повторный ИМ, почечная дисфункция, многососудистое поражение коронарных артерий).
Исходя из результатов исследований DAPT и PEGASUS, в нашем случае наиболее подходящим решением будет продолжение терапии тикагрелором, однако в дозе 60 мг два раза в сутки (PEGASUS). По-видимому, у части пациентов (при высоком риске кровотечений) в таких случаях возможен переход на поддерживающие дозы клопидогреля для пролонгированной терапии. Однако этот вопрос требует дальнейшего уточнения в клинических исследованиях.
Сценарий № 9
Пациент С., 77 лет, 90 кг. ОКС с элевацией сегмента ST. Доставлен через 3 ч от начала болевого синдрома. Принято решение о проведении ТЛТ тенектеплазой.
Как дозировать тромболитик? Какой должна быть сопутствующая антитромботическая терапия?
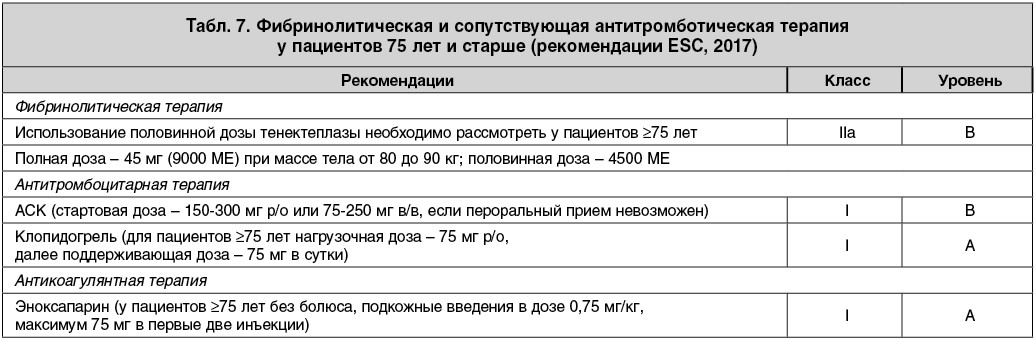
Особенности проведения ТЛТ у пациентов старшей возрастной группы описаны в соответствующем разделе европейских рекомендаций (табл. 7).
С учетом возраста пациента следует ввести половинную дозу тенектеплазы, что позволит снизить риск в первую очередь внутричерепного кровоизлияния. Что касается антитромбоцитарной терапии, то перед проведением ТЛТ пациент должен получить АСК и клопидогрель (в данном случае нагрузочная доза составляет 75, а не 300 мг). Кроме того, не вводится болюс эноксапарина, а сразу начинаются подкожные инъекции в сниженной дозе 0,75 мг/кг массы тела два раза в сутки.
Спецвипуск «Клінічні випадки та сценарії у невідкладній кардіології», вересень 2019 р
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....