Профілактика анемії у жінок репродуктивного віку: інтерконцепційна допомога
 За оцінками експертів ВООЗ, понад 30% жінок репродуктивного віку у світі живуть з анемією. Передбачається, що принаймні половина цих випадків зумовлена дефіцитом заліза. Жінки репродуктивного віку особливо страждають від дефіциту заліза у зв′язку з тим, що втрачають його під час менструацій, а надходження цього мікроелемента з продуктами харчування часто не відповідає потребам організму.
За оцінками експертів ВООЗ, понад 30% жінок репродуктивного віку у світі живуть з анемією. Передбачається, що принаймні половина цих випадків зумовлена дефіцитом заліза. Жінки репродуктивного віку особливо страждають від дефіциту заліза у зв′язку з тим, що втрачають його під час менструацій, а надходження цього мікроелемента з продуктами харчування часто не відповідає потребам організму.
? Інтерконцепційна допомога: у чому сенс?
Інтерконцепційна допомога визначається як догляд за жінками репродуктивного віку між вагітностями для поліпшення акушерських та перинатальних результатів.
У клініці для вагітних високого ризику, яку я очолюю, ми започаткували таку допомогу вперше в Україні для пацієнток із тяжкою екстрагенітальною патологією й застосовуємо її у тих випадках, коли рутинні підходи, наприклад преконцепційна допомога, мають обмежений ефект.
Ми вважаємо, що інтерконцепційний супровід передусім матиме успіх у наступних цільових групах:
- несприятливий перебіг попередньої вагітності, яка закінчилась ускладненими або патологічними пологами (з різних причин);
- наявність тяжкої екстрагенітальної патології, яка потребує консервативних або оперативних втручань між вагітностями, що значно покращить результат майбутньої вагітності.
Крім того, проведення профілактичних заходів у жінок на популяційному рівні зумовлено даними доказової медицини для рекомендацій ВООЗ щодо усунення факторів ризику виникнення серйозних ускладнень перебігу вагітності, пологів, подальшого життя дитини (зокрема, анемії). Зрозуміло, що проведення профілактичних заходів у вищенаведених групах жінок також сприятиме покращенню акушерських та перинатальних наслідків.
? Що ми розуміємо під інтерконцепційним підходом?
Говорячи про залізодефіцитні проблеми, слід зауважити, що їх дієва профілактика починається на етапі початку виключного грудного вигодовування. Це передбачає, що жінка, яка годує грудьми, має отримувати не лише повноцінне харчування, а й забезпечення мікро- та макронутрієнтами, вітамінами, препаратами заліза в дозах від профілактичної до лікувальної. Вищезазначене визначає необхідність вимірювання концентрації гемоглобіну не лише перед випискою з родопомічного закладу, а й через 3, 6 та 12 міс після пологів. Ефективне грудне вигодовування, з одного боку, забезпечує здоровий старт життя дитини, а своєчасна корекція порушень обміну заліза, з іншого боку, дозволяє пролонгувати термін грудного вигодовування та зберегти при цьому здоров’я матері.
Дотримання вищезгаданого підходу дозволить знизити ризики маніфестації залізодефіцитних станів при наступній вагітності у таких жінок, особливо при короткому інтергравідарному проміжку, завдяки вчасній діагностиці та відновленню депо заліза або лікуванню залізодефіцитної анемії (ЗДА). Це є першим компонентом інтерконцепційного підходу.
До другого компоненту інтерконцепційного підходу відноситься преконцепційне консультування. Так, на етапі планування вагітності необхідно визначити стан депо заліза (біомаркерами якого є феритин та трансферин), концентрацію гемоглобіну, а також проаналізувати загальний розгорнутий аналіз крові. За окремими показниками морфології еритроцитів можливо запідозрити певні захворювання, діагностика та лікування яких до настання вагітності значно покращує прогноз для народження здорової дитини.
Варто зауважити, що нормальне функціонування трьох основних залізовмісних доменів (депоноване, транспортне та гемоглобінове) потребує певної кількості надходження заліза в організм для поповнення. Кількість феритину в сироватці крові прямо пропорційна насиченості депо заліза, в той час як транспортний фонд пов’язаний із специфічним транспортним білком трансферином. Домен гемоглобіну – найбільш великий запас заліза. За фізіологічних умов всі три домени знаходяться у стійкій рівновазі. В умовах дефіцитного стану депо заліза рівновага негайно порушується, що призводить не лише до розвитку клінічного анемічного синдрому, а й до порушення функціонування тканин, які містять залізовмісні ферменти, та міоглобіну.
Відновлення концентрації гемоглобіну у разі зниження різних доменів депо заліза має позитивний вплив на настання та перебіг найранішого періоду гестації, органогенезу та хоріогенезу й дозволяє запобігти розвитку таких тяжких ускладнень вагітності, як прееклампсія, передчасні пологи, самовільний викидень, серцево-судинні ускладнення, гнійно-запальні захворювання, та знизити частоту абдомінального розродження.
Враховуючи проблеми, пов’язані зі збільшенням дієтичних джерел біологічно доступного заліза, зокрема у країнах із низьким та середнім рівнем доходу, преконцепційне забезпечення залізом та фолієвою кислотою стає основною стратегією, що використовується у всьому світі для боротьби із ЗДА та дефіцитом заліза у період вагітності. Проте є два підходи для такого забезпечення: універсальний та такий, що включає тестування/лікування.
Існуючі у розвинених країнах клінічні настанови дещо різняться між собою стосовно цих стратегій. Американський центр із контролю та профілактики захворювань та ВООЗ рекомендують універсальний прийом препаратів заліза та фолієвої кислоти у жінок репродуктивного віку, тоді як Американська академія сімейних лікарів, Американський коледж акушерів-гінекологів та Національний інститут медичних наук США схвалюють підхід «тестування/лікування». Нещодавно було проведено систематичний огляд для оновлення рекомендацій цільової групи з профілактичних послуг США щодо цього питання, і фахівці дійшли висновку, що наразі немає нових доказів для оновлення існуючих рекомендацій.
Однак докази ефективності цих стратегій у промислово розвинених країнах, де проблема дефіциту заліза набагато менш поширена або стоїть не так гостро, не визначають однозначного критерію тактичних рішень для країн із низьким і середнім рівнем доходу.
На нашу думку, універсальний підхід є більш обґрунтованим, не вимагає додаткових досліджень у загальній когорті жінок репродуктивного віку, зокрема у жінок з документованою коморбідністю.
? Профілактика анемії при вагітності: коли слід починати?
У ХXI столітті дефіцит заліза залишається найбільш поширеним порушенням забезпечення макро- та мікроелементами й виявляється у 30-40% дітей дошкільного віку та у вагітних жінок у розвинених країнах. Харчовий дефіцит заліза є найпоширенішим розладом, який виявляється у понад 2 млрд людей в усьому світі. Здається, що на сьогодні існує багато медичних даних щодо подолання анемії, але даними ВООЗ підтверджено, що глобальна поширеність анемії становить 14%. Водночас ЗДА у вагітних має поширеність до 17,4% у промислово розвинених країнах, тоді як у слаборозвинених вона наближається до 60%. Також несприятливим фактором є те, що більшість жінок вступають у вагітність, вже маючи анемію перед зачаттям.
Найчастіше на залізодефіцитні стани страждають діти (особливо в періоди швидкого росту), підлітки, жінки дітородного віку, вагітні та ті, що годують грудьми. На території пострадянських країн серед осіб молодого віку латентний дефіцит заліза або ЗДА мають до 50%, а серед жінок дітородного віку дефіцит заліза відзначається у майже 30%.
Слід наголосити, що у понад 80% країн світу поширеність анемії під час вагітності становить >20%, хоча дані значно відрізняються проміж країнами через відмінності у соціальних умовах, дотриманні здорового способу життя та культурі. На сьогодні, попри пошук різних стратегій подолання ЗДА, поширеність її під час вагітності у світовій популяції оцінюється приблизно у 41,8% – від 35 до 60% у країнах Африки, Азії та Латинської Америки й до <20% у промислово розвинених країнах.
Слід також зазначити, що на розвиток ЗДА впливають інфекція, генетичні фактори, гіповітамінози (нестача вітамінів A, B12 та фолієвої кислоти), недоліки харчування.
ЗДА у жінок має серйозні наслідки для здоров’я майбутніх поколінь, оскільки призводить до багатьох акушерських та перинатальних ускладнень, зниження когнітивних функцій, здатності до навчання, продуктивності, інших соціально-економічних проблем.
Якщо розглядати важливість корекції дефіциту заліза у вагітної з точки зору впливу на плід, то слід зауважити, що протягом першого півріччя життя об’єм депо заліза повністю залежить від його антенатального надходження. За умов нормального перебігу вагітності плід отримує трансплацентарно до 300 мг заліза. За плацентарної дисфункції, передчасних пологів, у разі затримки внутрішньоутробного росту з різних причин, за багатоплідної вагітності депо заліза формується недостатньо. Навіть у доношених здорових немовлят до 4-6 міс воно вичерпується. При антенатальному дефіциті депо заліза це відбувається набагато раніше – вже на 2-му місяці життя, маніфестуючи виразною ЗДА.
Факторами, які не дозволяють компенсувати нестачу заліза у немовлят, є менша площа всмоктування, недостатня функціональна активність дистальних відділів тонкої кишки. Надзвичайне значення для підтримання рівня заліза має грудне вигодовування завдяки лактоферину – білку, що підвищує біодоступність заліза, захищає його від утилізації флорою кишечника протягом періоду колонізації.
На чому слід наголосити: ЗДА зазвичай має певні ознаки й симптоми, а отже, така її поширеність серед вагітних має розцінюватися як невиявлена хронічна й поступово прогресуюча патологія, незважаючи на попередження та рекомендації ВООЗ. Тому ми наполягаємо на проведенні профілактичних заходів у жінок репродуктивного віку в Україні.
Варто зважати на те, що ЗДА та дефіцит заліза у вагітних пов’язані з підвищеними ризиками розвитку прееклампсії, низькою масою тіла новонародженого, недоношеністю, перинатальною смертністю, затримкою росту плода й незворотним порушенням психомоторного та когнітивного розвитку немовлят, виникненням специфічних порушень поведінки, короткотривалої пам’яті.
На сьогодні існує достатня кількість даних, отриманих на тваринних моделях, які переконливо свідчать про те, що недостатнє споживання заліза під час вагітності призводить до сталих змін у мозку нащадків (структури та функцій). Відповідно, цілком зрозуміло, що профілактика ЗДА у вагітних сприятиме профілактиці цієї патології у ранньому дитинстві та запобіганню її серйозним наслідкам. Профілактику ЗДА необхідно проводити не тільки у вагітних, а й у жінок репродуктивного віку, що дасть можливість знизити тягар наслідків ЗДА й у жінок, які планують вагітність, обстежуються, виявляють дефіцит заліза й проводять необхідні профілактичні або лікувальні заходи. А також – і це надзвичайно важливо – у жінок, вагітність яких не була запланована, а це величезна група ризику розвитку залізодефіциту та ЗДА.
Слід також підкреслити, що профілактика залізодефіциту та ЗДА під час вагітності у багатьох країнах здійснюється залізовмісними препаратами або вітамінно-мінеральними комплексами, оскільки ніякі рекомендації з модифікації дієти під час вагітності не дають можливості досягти рекомендованого добового рівня споживання.
Відновлення виснаженого депо заліза займає не менше двох місяців, лікування ЗДА – не менше трьох. У преконцепційному періоді більшість рекомендацій для вагітних містять поради щодо прийому фолієвої кислоти, деякі – щодо прийому її у комбінації із препаратом йоду. На жаль, профілактика порушень обміну заліза залишається другорядною.
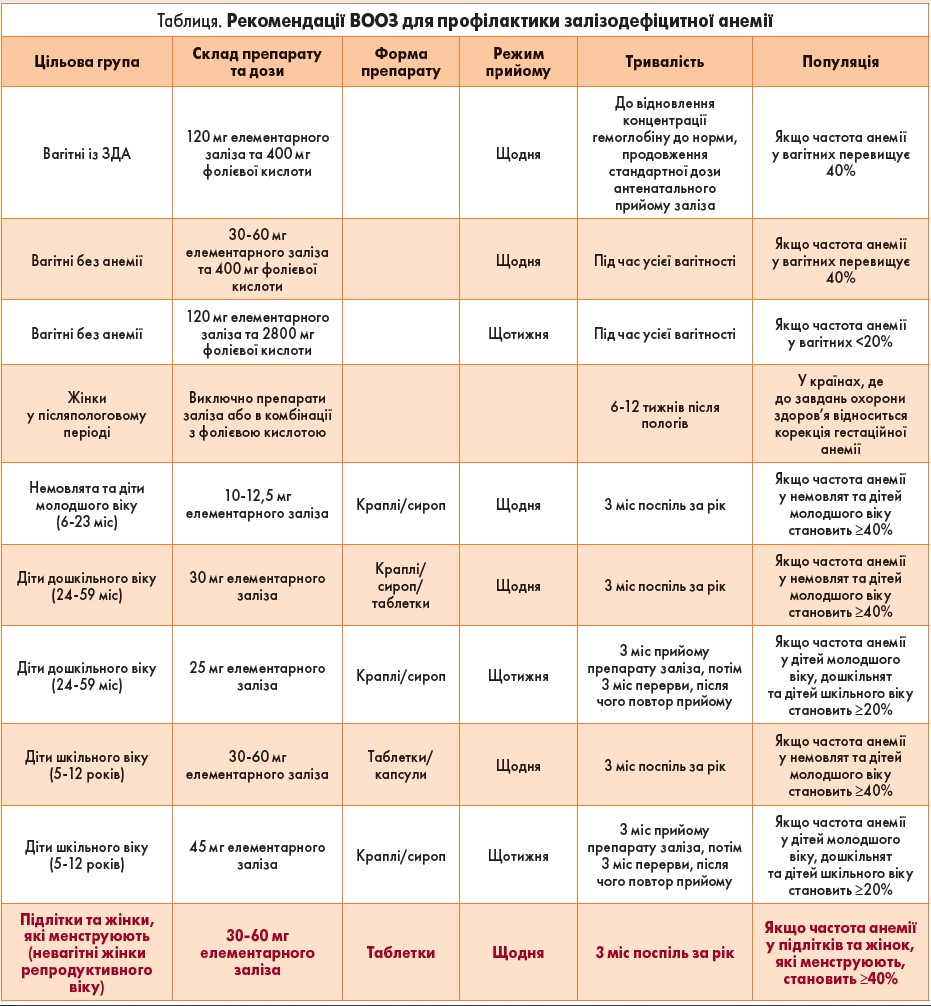
Стратегія ВООЗ стосовно профілактики порушень обміну заліза – це переривчасті курси для жінок репродуктивного віку (таблиця).
? Як покращити імплементацію інтерконцепційної допомоги?
Слід зважати на те, що акушери-гінекологи мають досить обмежене спілкування з жінкою поза вагітністю: найчастіше це візити в післяпологовому періоді, при консультуванні щодо методу контрацепції або при виникненні скарг, які можуть свідчити про наявність гінекологічної патології. Тому покращенню профілактики ЗДА може сприяти сучасний підхід до надання медичної допомоги, а саме інтеграція різних ланок медичного супроводу. Він передбачає інтегроване ведення хвороб дитячого віку відповідно до стандарту ВООЗ, який запроваджений у практику педіатрів та лікарів загальної практики (сімейної медицини). Так, запровадження стандартів ВООЗ/ЮНІСЕФ у практику лікаря загальної практики (сімейної медицини) в Україні та сімейно-орієнтований підход може вирішити проблему профілактики, своєчасного виявлення та лікування залізодефіцитних станів серед жінок репродуктивного віку. Саме тому необхідне проведення теоретично-практичної підготовки з сімейними лікарями та спеціалістами, що займаться лікуванням дітей (педіатри, дитячі вузькі фахівці). Так, необхідним є опитування матері стосовно стану її здоров’я під час візиту з дитиною. Важливо звертати увагу на те, що втомленість та виснаженість матері можуть бути наслідком післяпологової ЗДА, яка може призвести до депресії.
Таким чином, загальний підхід для акушерів-гінекологів, педіатрів, сімейних лікарів має відповідати наступному алгоритму:
- Провести опитування жінки щодо стану здоров’я.
- Якщо є скарги на втомленість, виснаженість, втрату концентрації, байдужість, рекомендувати прийом вітамінно-мінерального комплексу упродовж першого року життя дитини, який містить не лише 60 мг заліза, а й необхідні складові для формування еритроцитів: мідь, нікотинамід, фолієву кислоту. Таким медичним препаратом є Елевіт®, який має збалансований склад вітамінів та мінералів і може бути використаний не лише в преконцепційному періоді, а й у післяпологовому – для збереження здоров’я матері.
- Провести профілактику ЗДА у дитини першого року життя шляхом сприяння тривалому грудному вигодовуванню, з повноцінним складом грудного молока, достатньо насиченого залізом.
Беручи до уваги реформування медичної галузі в Україні, вважаємо, що інтерконцепційна допомога може бути найкраще забезпечена безперервністю догляду одним і тим самим лікарем або практикою первинної медико-санітарної допомоги. Такий підхід може сприяти поліпшенню результатів, включаючи збільшення використання профілактичних заходів, краще дотримання рекомендацій лікаря та зниження загальних витрат.
? Скільки заліза потрібно для нормального перебігу гестації?
Нормальна дієтична потреба в залізі становить від 1 до 8 мг на добу. Однак існують періоди життя, коли необхідно збільшити споживання заліза (дитинство, підлітковий період, вагітність та лактація), щоб задовольнити підвищену потребу у цьому елементі внаслідок збільшення фізіологічної необхідності в таких ситуаціях.
За нормальних умов потреби матері у залізі під час вагітності включають: від 300 до 350 мг – для розвитку ембріона та плацентації, 500 мг – для збільшення кількості еритроцитів у матері й 250 мг – для компенсації втрати крові під час пологів. Після цього необхідність у залізі зростає з 800 мкг/добу в першому триместрі до 7500 мкг/добу в останньому триместрі вагітності.
Таким чином, потреба в залізі на всіх стадіях гестації та лактації становить майже 1 г. Отже, надходження дієтарного заліза під час вагітності має забезпечувати принаймні 27 мг, а в період лактації – 10 мг замість 1-8 мг у загальній популяції дорослого населення.
Очевидно, що за рахунок тільки дієти можливо забезпечити лише одну п’яту від необхідної кількості заліза (відносно мікроелементів та вітамінів цей показник буде значно меншим). Тому вагітні повинні використовувати залізовмісний вітамінно-мінеральний комплекс Елевіт®, який має у своєму складі не лише залізо в дозі 60 мг, що повністю відповідає рекомендаціям ВООЗ щодо профілактики залізодефіциту, а й необхідні мікроелементи та вітаміни, які дозволяють організму вагітної продукувати потрібну кількість еритроцитів з адекватним вмістом заліза.
Результати можуть бути набагато кращими, якщо жінки отримують профілактику залізодефіцитних станів на етапі до настання вагітності, що на ранніх етапах гестації забезпечить ембріо- та хоріогенез. Від фізіологічного перебігу ранніх етапів вагітності залежить не лише зниження ризиків виникнення прееклампсії, загрози переривання вагітності, передчасних пологів, а й формування мозкових структур плода, міжнейронних зв’язків та інтелекту майбутньої дитини.
Слід зазначити, що навіть виявлення ЗДА у першому триместрі вагітності та її лікування не гарантують повного уникнення негативних наслідків залізодефіциту для стану дитини. У даному випадку можна розраховувати лише на покращення стану матері й профілактику ускладнень при крововтраті та запальних захворювань у післяпологовому періоді.
З метою покращення результатів вагітності в умовах тенденції до зниження народжуваності, базуючись на рекомендаціях ВООЗ, пропонуємо розвиток в Україні інтерконцепційної допомоги: спрямування зусиль акушерів-гінекологів, сімейних лікарів, педіатрів на подолання залізодефіциту та його наслідків. Одночасно з цим рекомендуємо запровадження переривчастих курсів прийому вітамінно-мінерального препарату Елевіт® у жінок репродуктивного віку, а також прийом його під час грудного вигодовування впродовж першого року життя дитини.
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 2 (34), червень 2019 р.
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
Чи варто змінювати свої харчові звички під час вагітності? Довкола цієї теми є багато суперечностей і рекомендацій, у яких легко заплутатися. Команда платформи доказової інформації про здоров’я «Бережи себе» спільно з лікарем-дієтологом Тетяною Лакустою з’ясували, чим раціон жінки в цей період особливий та на що слід звернути увагу. ...
Хронічний тазовий біль (ХТБ) є поширеним патологічним станом, який відзначається у жінок будь-якого віку і супроводжується сексуальною дисфункцією, емоційною лабільністю, аномальними матковими кровотечами, порушенням сечовипускання, розладами з боку кишечника тощо. Пацієнтки, які страждають на ХТБ, часто скаржаться на симптоми тривоги та депресії, що негативно позначається на їхній повсякденній активності, включаючи зниження працездатності та погіршення якості життя [1]. Сьогодні проблема ХТБ є економічним тягарем, пов’язаним із прямими або непрямими медичними витратами, які в середньому в різних країнах світу оцінюються у 4,9 млрд доларів на рік [2]. Раціональна фармакотерапія,спрямована на полегшення та контроль симптомів болю, є ключовою стратегією боротьби із ХТБ...
Дефіцит заліза є найпоширенішим патологічним станом у світі та однією з п’яти основних причин інвалідності. У той час як низький показник феритину у сироватці крові є діагностичною ознакою залізодефіциту, підвищений його рівень визначається як гострофазовий маркер, що може реєструватися при запальних станах уже в І триместрі вагітності. Відповідно до сучасних настанов, проведення рутинного скринінгу на залізодефіцит у невагітних та вагітних жінок за відсутності ознак анемії не рекомендоване. З огляду на останні літературні дані ця рекомендація має бути переглянута...
Наказ Міністерства охорони здоров’я України від 25.08.2023 № 1533 ...