Спільні рекомендації ESC та EASD щодо діабету, предіабету та ССЗ: акцент на агоністи рецепторів глюкагоноподібного пептиду‑1
 Поширеність цукрового діабету (ЦД) в усьому світі продовжує зростати, досягаючи в окремих країнах, як-от Китай, Індія, 10%. За статистичними оцінками, у 2017 р. на ЦД 2 типу страждали 60 млн дорослих європейців, причому в половини з них захворювання залишалося недіагностованим. Прогнози стверджують, що до 2045 р. ЦД 2 типу матимуть понад 600 млн осіб, і в такої ж кількості населення розвинеться предіабет (International Diabetes Federation, 2017).
Поширеність цукрового діабету (ЦД) в усьому світі продовжує зростати, досягаючи в окремих країнах, як-от Китай, Індія, 10%. За статистичними оцінками, у 2017 р. на ЦД 2 типу страждали 60 млн дорослих європейців, причому в половини з них захворювання залишалося недіагностованим. Прогнози стверджують, що до 2045 р. ЦД 2 типу матимуть понад 600 млн осіб, і в такої ж кількості населення розвинеться предіабет (International Diabetes Federation, 2017).
Метааналіз 102 проспективних досліджень виявив, що ЦД (дані щодо типу діабету не враховувалися) супроводжується двократним зростанням ризику несприятливих судинних подій (ішемічної хвороби серця (ІХС), ішемічного інсульту, смерті внаслідок васкулярної патології) незалежно від інших факторів ризику (The Emerging Risk Factor Collaboration, 2010). Зростання ризику ІХС спостерігається у разі рівня глюкози ≥7 ммоль/л і є паралельним збільшенню глікемії.
Рекомендації Європейського товариства кардіологів (ESC), укладені спільно з Європейською асоціацією з вивчення діабету (EASD) й опубліковані цьогоріч наприкінці серпня, мають на меті покращити профілактику серцево-судинних захворювань (ССЗ) і ЦД, а також лікування пацієнтів із ССЗ та ЦД або ризиком розвитку ЦД. Від часу публікації попередньої редакції рекомендацій (2013) було оприлюднено результати низки досліджень, присвячених кардіоваскулярній безпеці препаратів, що застосовуються для терапії ЦД 2 типу. Результати цих досліджень вражають, оскільки в них було виявлено не лише безпеку, а й сприятливий вплив зазначених засобів на перебіг ССЗ. У поточному перегляді рекомендацій (2019) представлені новітні дані з питань запобігання впливу ЦД на серце й судини та лікування наслідків цього впливу. У пропонованому огляді окреслено аспекти застосування нових цукрознижувальних засобів, передусім агоністів рецепторів глюкагоноподібного пептиду‑1 (арГПП-1).
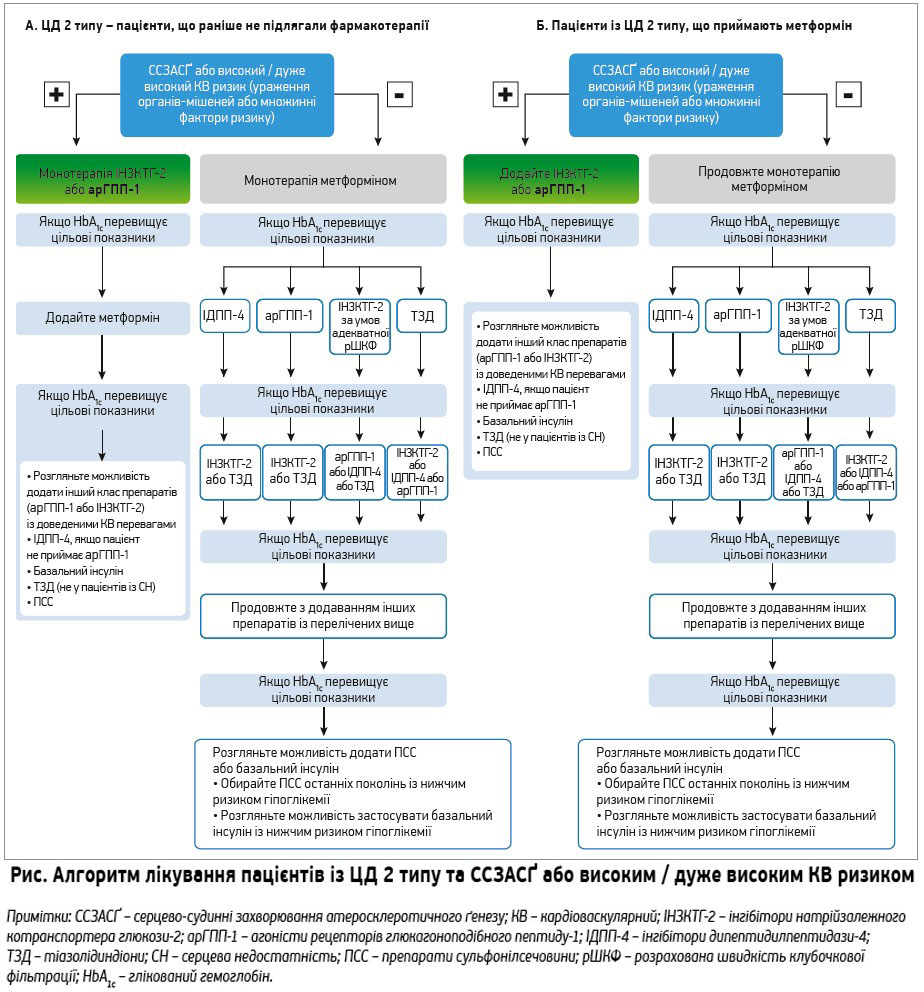
Контроль глюкози з досягненням цільових показників глікованого гемоглобіну (HbA1c <7,0% або <53 ммоль/моль) знижує частоту мікроваскулярних ускладнень у пацієнтів із ЦД. У спрощеному вигляді терапевтичні засоби для лікування гіперглікемії можна розділити на 5 груп: препарати, що збільшують чутливість до інсуліну (метформін, піоглітазон); препарати, що стимулюють синтез інсуліну (інсулін, препарати сульфонілсечовини, меглітиніди); препарати, що впливають на інкретини (арГПП-1 й інгібітори дипептидилпептидази‑4); інгібітори всмоктування глюкози в шлунково-кишковому тракті (акарбоза); інгібітори зворотного захоплення глюкози в нирках. Алгоритм вибору оптимального цукрознижувального засобу в пацієнтів із ЦД 2 типу та ССЗ представлено в таблиці.
Загалом для пацієнтів із ЦД 2 типу та ССЗ або високим / дуже високим кардіоваскулярним ризиком рекомендовані такі нові цукрознижувальні засоби, як інгібітори натрій-глюкозного котранспортера-2 (ІНГК-2; емпагліфлозин, канагліфлозин, дапагліфлозин) та арГПП-1 (ліраглутид, семаглутид, дулаглутид). Застосування цих препаратів зменшує ризик кардіоваскулярних подій. Ліраглутид також рекомендований цим хворим з метою зниження смертності.
Вплив арГПП-1 на перебіг ССЗ та розвиток кардіоваскулярних подій у пацієнтів із ЦД і високим кардіоваскулярним ризиком вивчався в 7 масштабних клінічних дослідженнях. Зокрема, учасників дослідження LEADER (n=9340; 81% – із ССЗ в анамнезі) було рандомізовано на групи ліраглутиду (0,6-1,8 мг 1 р/добу) та плацебо на фоні прийому інших цукрознижувальних засобів. Через 3,1 року було виявлено, що прийом ліраглутиду забезпечував істотне (на 13%) зниження частоти розвитку комбінованої кінцевої точки (кардіоваскулярна смерть, нефатальний інфаркт міокарда, нефатальний інсульт). Крім того, ліраглутид достовірно зменшував кардіоваскулярну та загальну смертність (на 22 та 15% відповідно) (Marso S. P. et al., 2016). Подальший аналіз дозволив з’ясувати, що на тлі прийому ліраглутиду спостерігалися нижчі рівні розвитку та прогресування хронічної хвороби нирок (ХХН) (Mann J. F. et al., 2017). Хоча механізми, за рахунок яких арГПП-1 знижують частоту несприятливих кардіоваскулярних подій, точно не встановлені, однією з причин позитивного впливу цих засобів на серцево-судинну систему може бути значна тривалість напіврозпаду діючої речовини. Слід також зазначити, що арГПП-1 покращують інші параметри кардіоваскулярного здоров’я, зокрема знижують систолічний артеріальний тиск, сприяють зменшенню маси тіла, мають власні сприятливі вазо- та кардіотропні ефекти (Nauck M. A. et al., 2017). Кардіоваскулярні переваги арГПП-1 ґрунтуються переважно на зниженні кількості несприятливих подій, пов’язаних з атеросклерозом.
Важливо, що відповідно до даних плацебо-контрольованих досліджень, усім арГПП-1 властива нейтральна дія на ризик госпіталізації з приводу серцевої недостатності, завдяки чому можливе їх застосування у пацієнтів із цим ускладненням ССЗ (Maruthur N. M. et al., 2016; Bain S. et al., 2017).
Окремим контингентом пацієнтів є особи з ХХН, що розвивається на тлі ЦД. Така коморбідна патологія асоціюється з надзвичайно високим ризиком ССЗ (The Emerging Risk Factor Collaboration, 2010) та потребує відповідного лікування. За визначенням, ХХН являє собою зниження швидкості клубочкової фільтрації (ШКФ) <60 мл/хв/1,73 м2 та/або стійку протеїнурію (співвідношення альбумін/креатинін у сечі >3 мг/ммоль), які зберігаються понад 90 днів. Нормалізація глікемії може знизити ризик прогресування нефропатії (Wong M. G. et al., 2016), але досягти нормальних рівнів глюкози в пацієнтів із діабетичною ХХН досить складно. Причиною цього є те, що зменшення ШКФ обмежує застосування певних пероральних цукрознижувальних засобів (Roussel R. et al., 2015). Наприклад, метформін вважається сприятливим для пацієнтів із ХХН 1-3 стадії, однак тайванське обсерваційне дослідження зафіксувало зростання смертності на 35% у пацієнтів із ХХН 5 стадії, які приймали метформін (Hunq S.С., 2015). Таким чином, пацієнтам із ШКФ на рівні 30 мл/хв/1,73 м2 слід призначати метформін з обережністю. Своєю чергою, ХНН може спричиняти накопичення препаратів сульфонілсечовини, які виводяться нирками, підвищуючи тим самим імовірність розвитку гіпоглікемії (Scheen A. J., 2013). У міру погіршення функції нирок зростає роль інсуліну в досягненні глікемічного контролю, зокрема в пацієнтів на межі призначення нирковозамісної терапії. арГПП-1 ліраглутид, дулаглутид, семаглутид можуть застосовуватися за умов ШКФ >15 мл/хв/1,73 м2. Слід зауважити, що, відповідно до новітніх досліджень, ліраглутид характеризується нефропротекторною дією (Marso S. P. et al., 2016).
Довідка «ЗУ»
Єдиним ліраглутидом на фармацевтичному ринку України є препарат Віктоза («Ново Нордіск», Данія). Відмінні цукрознижувальні, а також кардіоваскулярні та нефропротекторні властивості лікарського засобу Віктоза обґрунтовують доцільність його застосування в пацієнтів із ЦД та ССЗ або високим / дуже високим кардіоваскулярним ризиком.
Повний текст рекомендацій доступний онлайн за посиланням:
2019 ESC Guidelines on Diabetes, Pre-Diabetes, and Cardiovascular Diseases Developed in Collaboration With the EASD:
The Task Force for Diabetes, Pre-Diabetes,and Cardiovascular Diseases of the European Societyof Cardiology (ESC) and the European Association for the Studyof Diabetes (EASD). Eur Heart J 2019; Aug 31: [Epub ahead of print].
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 19 (464), жовтень 2019 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....