Застосування сучасних цукрознижувальних препаратів і зменшення серцево-судинного ризику в пацієнтів із ЦД 2 типу
За матеріалами ХХ Національного конгресу кардіологів України, 25-27 вересня, м. Київ
На ювілейному форумі, який відвідали провідні фахівці з України, Польщі, Литви, Вірменії, США, обговорювалися найважливіші питання кардіології на всіх етапах медичної допомоги – від лікаря первинної ланки до рівня інвазивної медицини. Складні клінічні випадки було представлено на секціях «Школа практикуючого лікаря» та «Клінічні аспекти невідкладних станів у кардіології». Робота конгресу також передбачала проведення навчальних курсів «Кардіологія для сімейних лікарів» і «Базисні основи аритмології», секції стендових робіт і конкурсу молодих учених. У рамках закладу відбулася Генеральна асамблея Всеукраїнської асоціації кардіологів.
Поряд із вузькоспеціальними кардіологічними проблемами учасники конгресу обговорили питання, актуальні для лікарів суміжних спеціальностей. Зокрема, ендокринологів зацікавили кардіологічні переваги сучасних цукрознижувальних препаратів та нові можливості зменшення серцево-судинного ризику в пацієнтів із цукровим діабетом (ЦД) 2 типу.
.jpg) Доктор медичних наук Олеся Вадимівна Зінич (ДУ «Інститут ендокринології та обміну речовин ім. В. П. Комісаренка НАМН України», м. Київ) представила доповідь «Агоністи рецепторів глюкагоноподібного пептиду‑1 у практиці кардіолога: про що не можна мовчати».
Доктор медичних наук Олеся Вадимівна Зінич (ДУ «Інститут ендокринології та обміну речовин ім. В. П. Комісаренка НАМН України», м. Київ) представила доповідь «Агоністи рецепторів глюкагоноподібного пептиду‑1 у практиці кардіолога: про що не можна мовчати».
– Сучасний алгоритм вибору цукрознижувального препарату передбачає оцінку вихідного рівня кардіоваскулярного ризику та з’ясування питання щодо того, яке захворювання превалює серед коморбідних станів пацієнта. Має значення також попереднє лікування – призначені препарати, їхнє дозування й отриманий завдяки ним результат. У низці клінічних досліджень (LEADER, SUSTAIN, HARMONY Outcomes, ELIXA, EXSCEL, PIONEER6) агоністи рецепторів глюкагоноподібного пептиду‑1 (арГПП‑1) продемонстрували здатність знижувати кардіоваскулярний ризик у пацієнтів із ЦД 2 типу.
В експериментальній моделі було показано, що введення ліраглутиду скорочує зону некрозу міокарда при інфаркті в порівнянні з контрольною групою, зменшує гіпертрофію міокарда за відношенням маси серця до маси тіла, покращує систолічну функцію лівого шлуночка (Noyan-Ashraf M.H. et al., 2009). Подібні дані були отримані і в інших клінічних дослідженнях. Так, у пацієнтів із гострим інфарктом міокарда та дисфункцією лівого шлуночка після успішної реперфузії на тлі введення ліраглутиду покращувалася фракція викиду лівого шлуночка на 11% та знижувався індекс локальної скоротливості на 21% у порівнянні з групою стандартної терапії.
арГПП‑1 притаманні певні сприятливі плейотропні ефекти, як-от зниження рівня маркерів кардіоваскулярного ризику (інгібітора активатора плазміногену‑1, мозкового натрійуретичного пептиду, високочутливого С-реактивного протеїну), кардіопротекторний вплив (зниження рівня каспази‑3, що зумовлює апоптоз кардіоміоцитів; підвищення вмісту антиоксиданта гемсинтетази‑1, інгібітора апоптозу Bcl‑2, фосфорильованої серин/треонінової кінази Akt), збільшення продукції оксиду азоту, протизапальна дія. Імовірно, саме ці ефекти є підґрунтям здатності арГПП‑1 запобігати виникненню несприятливих кардіоваскулярних подій. У когорті пацієнтів із ЦД 2 типу ліраглутид зменшує серцево-судинну смертність на 22%, імовірність нефатального інфаркту міокарда та нефатального інсульту – на 13%. Своєю чергою, інгібітор натрійзалежного котранспортера глюкози 2 типу (іНЗКТГ2) емпагліфлозин знижує серцево-судинну смертність на 38%, імовірність нефатального інфаркту міокарда – на 12%, однак при цьому не демонструє сприятливого впливу на частоту інсультів.
Окремим важливим питанням є вибір цукрознижувальних препаратів для осіб із ЦД 2 типу, серцевою недостатністю (СН) і хронічною хворобою нирок (ХХН). У цих випадках перевагу надають іНЗКТГ2, що здатні сповільнювати прогресування ХХН і зменшувати прояви СН. Якщо іНЗКТГ2 погано переносяться або протипоказані, слід призначати арГПП‑1, надаючи перевагу ліраглутиду. Доведено, що арГПП‑1 мають нейтральний вплив на перебіг СН, тому можуть розглядатися для лікування ЦД у цього контингенту пацієнтів.
Причинами СН можуть виступати ішемічна хвороба серця й артеріальна гіпертензія; токсичне, імунологічне та запальне ушкодження міокарда; його інфільтрація (метастази, амілоїдоз); метаболічні розлади; генетичні аномалії; клапанні та міокардіальні структурні дефекти; пери- чи ендокардіальні порушення; перевантаження серця об’ємом (зокрема, при нирковій недостатності) тощо. Для своєчасного попередження СН за наявності серцево-судинних захворювань (ССЗ) необхідно призначати препарати, які знижують імовірність розвитку цих станів, наприклад арГПП‑1.
Слід зауважити, що більшість пацієнтів із СН належать до групи похилого віку. Відомо, що швидкість клубочкової фільтрації з віком зменшується. Подібна тенденція також супроводжує зростання ступеня СН за класифікацією New York Heart Association (NYHA). У зв’язку із цим постає питання: чи доцільно призначати цим хворим іНЗКТГ2? Вичерпно відповісти на нього наразі неможливо. Дослідження DEFINE показало, що в порівнянні з плацебо застосування дапагліфлозину сприяло зменшенню вираженості симптомів СН, покращенню функціонального стану та якості життя в пацієнтів із ЦД 2 типу та без нього. Однак не було виявлено статистично достовірного впливу дапагліфлозину на рівень N-термінального мозкового натрійуретичного пептиду, масу тіла, вміст глікованого гемоглобіну, систолічний артеріальний тиск та результат тесту із 6-хвилинною ходьбою.
90% пацієнтів з ЦД 2 типу мають переконливу потребу у сприянні зниження маси тіла. Рекомендації Американської асоціації клінічних ендокринологів / Американської колегії ендокринологів (2018) відзначають, що лікування ліраглутидом дозволяє відчутно зменшити масу тіла, що сприятливо впливає і на чутливість тканин до інсуліну, і на стан серцево-судинної системи.
Таким чином, при підборі глюкозознижувальної терапії слід індивідуально оцінювати кожного пацієнта, ретельно зважуючи його кардіоваскулярний ризик і призначаючи ті препарати, що можуть запобігти розвитку таких несприятливих подій з боку серця та судин, як кардіоваскулярна смерть, інфаркт міокарда й інсульт.
 Керівник відділу реанімації та інтенсивної терапії ДУ «Національний науковий центр «Інститут кардіології ім. М. Д. Стражеска» НАМН України» (м. Київ), член-кореспондент НАМН України, доктор медичних наук, професор Олександр Миколайович Пархоменко охарактеризував сучасні підходи до зниження ризику серцево-судинних ускладнень у хворих на ЦД 2 типу.
Керівник відділу реанімації та інтенсивної терапії ДУ «Національний науковий центр «Інститут кардіології ім. М. Д. Стражеска» НАМН України» (м. Київ), член-кореспондент НАМН України, доктор медичних наук, професор Олександр Миколайович Пархоменко охарактеризував сучасні підходи до зниження ризику серцево-судинних ускладнень у хворих на ЦД 2 типу.
– Відповідно до статистичних даних, 60% пацієнтів із ЦД мають ССЗ. В Україні близько 400 тис. таких хворих, отже, кожен лікар має можливість стикнутися з ними у своїй практиці. Поза сумнівом, основу лікування осіб із ЦД та ССЗ становить модифікація способу життя та факторів ризику, тому при спілкуванні із цими пацієнтами слід обов’язково наголошувати, що лише медикаментозної терапії недостатньо.
В епоху поліморбідності перед призначенням цукрознижувальної терапії необхідно звернути увагу не лише на те, які препарати є безпечними для серця та судин пацієнтів із ЦД, а й на те, які препарати можуть надати додаткові кардіоваскулярні переваги цим хворим. Передусім лікаря має цікавити зменшення серцево-судинної смертності, числа нефатальних інсультів та інфарктів міокарда.
Рекомендації Європейського товариства кардіологів щодо ведення пацієнтів із діабетом, предіабетом та ССЗ, розроблені в співпраці з Європейською асоціацією з вивчення діабету (2019), включають низку пунктів із цього питання, зокрема такі:
- Емпагліфлозин, канагліфлозин або дапагліфлозин рекомендовані пацієнтам із ЦД 2 типу та ССЗ або високим / дуже високим кардіоваскулярним ризиком з метою зниження частоти серцево-судинних подій (клас доказів І, рівень доказів А).
- Емпагліфлозин рекомендований пацієнтам із ЦД 2 типу та ССЗ з метою зниження ризику смерті (І, В).
- Ліраглутид, семаглутид, дулаглутид рекомендовані пацієнтам із ЦД 2 типу та ССЗ або високим / дуже високим кардіоваскулярним ризиком з метою зниження частоти серцево-судинних подій (І, А).
- Ліраглутид рекомендований пацієнтам із ЦД 2 типу та ССЗ або високим / дуже високим кардіоваскулярним ризиком з метою зниження ризику смерті (І, В).
- Саксагліптин не рекомендований пацієнтам із ЦД 2 типу та високим ризиком СН (ІІІ, В).
Дуже високий ризик характеризує хворих на ЦД 2 типу з наявністю ССЗ, або ураження інших органів-мішеней (протеїнурія, ниркова недостатність, гіпертрофія лівого шлуночка, ретинопатія), або ≥3 великих факторів ризику (вік, артеріальна гіпертензія, дисліпідемія, куріння, ожиріння), або ЦД 2 типу тривалістю ≥20 років. Поняття високого ризику стосується хворих із ЦД 2 типу тривалістю ≥10 років без ураження органів-мішеней, але з наявністю щонайменше одного додаткового фактора ризику. До групи помірного ризику належать молоді пацієнти (ЦД 1 типу – <35 років, ЦД 2 типу – <50 років) із тривалістю захворювання до 10 років без інших факторів ризику.
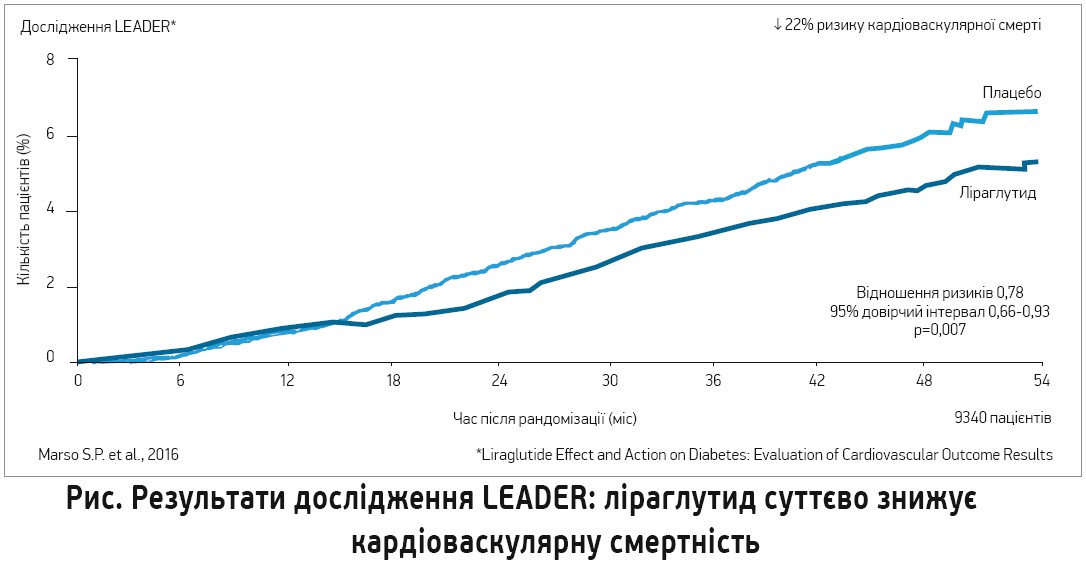
Нові рекомендації дещо відрізняються від попередньої версії, опублікованої 2013 року, за поглядами на метформін. Так, раніше цей засіб вважався препаратом першої лінії терапії при ЦД 2 типу, натомість зараз він рекомендований пацієнтам із ЦД 2 типу та надлишковою масою тіла без ССЗ і за умов помірного кардіоваскулярного ризику. Пацієнти з атеросклеротичними ССЗ або високим / дуже високим кардіоваскулярним ризиком повинні отримувати монотерапію іНЗКТГ2 або арГПП‑1. Дослідження LEADER (n=9340) встановило, що лікування арГПП‑1 ліраглутидом достовірно зменшувало імовірність досягнення комбінованої кінцевої точки (смерть від ССЗ, нефатальний інфаркт міокарда або інсульт). Кардіоваскулярна смертність у цьому дослідженні зменшувалася на 22% (рис.), а загальний кардіоваскулярний ризик – на 13%.
Фокусом оновлених рекомендацій Європейського товариства кардіологів / Європейської асоціації з вивчення діабету є профілактика кардіоваскулярних ризиків у пацієнтів із ЦД 2 типу. Як перша лінія терапії в пацієнтів із ЦД 2 типу та ССЗ або високим / дуже високим кардіоваскулярним ризиком, які раніше не лікувалися, показане застосування іНЗКТГ2 та арГПП‑1. У пацієнтів, які приймають метформін та мають ССЗ або високий / дуже високий кардіоваскулярний ризик, рекомендовано поєднувати терапію метформіном із прийомом іНЗКТГ2 або арГПП‑1. У пацієнтів із ЦД 2 типу для зниження кардіоваскулярних ризиків пріоритет лікування має бути спрямований на їхню оцінку та профілактику.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 19 (464), жовтень 2019 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....