Роль α-ліпоєвої кислоти в оптимізації ведення пацієнтів із діабетичною нейропатією
За матеріалами конференції «Актуальні питання сучасної діабетології» (11-13 квітня, 2019)
 Відомо, що вагомими факторами ризику кардіоваскулярних захворювань у пацієнтів із цукровим діабетом (ЦД) є соматична та автономна дисфункції [2]. Нейропатія виявилася найсильнішим незалежним ризиком підвищення смертності пацієнта. Для зниження ризику серцево-судинних ускладнень у пацієнтів із ЦД слід ретельно підходити до діагностики діабетичної нейропатії (ДН) та застосовувати для терапії ефективні препарати з достатньою доказовою базою та високим профілем безпеки. Стратегія лікування має бути максимально виваженою. Найбільш перспективним препаратом для патогенетичної терапії ДН є альфа-ліпоева (тіоктова) кислота (АЛК) , роль якої в оптимізації ведення пацієнтів із ЦД варто обговорити докладніше.
Відомо, що вагомими факторами ризику кардіоваскулярних захворювань у пацієнтів із цукровим діабетом (ЦД) є соматична та автономна дисфункції [2]. Нейропатія виявилася найсильнішим незалежним ризиком підвищення смертності пацієнта. Для зниження ризику серцево-судинних ускладнень у пацієнтів із ЦД слід ретельно підходити до діагностики діабетичної нейропатії (ДН) та застосовувати для терапії ефективні препарати з достатньою доказовою базою та високим профілем безпеки. Стратегія лікування має бути максимально виваженою. Найбільш перспективним препаратом для патогенетичної терапії ДН є альфа-ліпоева (тіоктова) кислота (АЛК) , роль якої в оптимізації ведення пацієнтів із ЦД варто обговорити докладніше.
Пряма кореляція між ДН і серцево-судинним ризиком наразі не викликає сумнівів. Показові та цікаві результати були нещодавно отримані Lasse Bjerg та співавт. (2019) у ході проспективного дослідження (n=3828), в якому вчені оцінювали вплив мікроваскулярних порушень на показники смертності.
Дослідники використовували такі діагностичні критерії:
- нефропатія – швидкість клубочкової фільтрації (ШКФ) <60 мл/хв і рівень співвідношення альбумін /креатинін сечі >3,5 г/ммоль або мікроальбумінурія;
- нейропатія – патологічні результати біотензіометрії.
Результати показали, що нейропатія та нефропатія суттєво підвищують рівень смертності у хворих на ЦД [3]. Патогенетичні механізми такого зв’язку між ДН та рівнем смертності у хворих на ЦД на сьогодні добре вивчені. Відомими є й особливості клінічної картини ДН, що можуть виникати в пацієнтів із ЦД. Так, симптоми ДН наразі поділяються на 2 основні групи:
1. Позитивні: постійний пекучий або ниючий біль; пароксизмальний стріляючий колючий біль; дисестезії (болісні парестезії); оніміння, підвищена реакція на больове подразнення – гіпералгезія, сприйняття небольового подразнення як больового – алодинія.
2. Негативні: гіпоалгезія, аналгезія; гіпоестезія, анестезія; зниження теплової, вібраційної, тактильної чутливості та рефлексів.
! Позитивні симптоми, як можна пересвідчитися, пов’язані з болем, що змушує пацієнта звертатися за допомогою до лікаря. Небезпека негативних симптомів полягає в тому, що вони нібито не завдають хворому відчутного дискомфорту. Проте нейропатія, яка супроводжується зниженням чутливості, стає причиною формування «німих» виразок та діабетичної стопи (табл. 1) [4, 5].
 Це ускладнення не просто погіршує якість життя пацієнтів, воно стає причиною втрати працездатності та інвалідності: кожні 30 с у світі через діабет один хворий втрачає нижню кінцівку [6].
Це ускладнення не просто погіршує якість життя пацієнтів, воно стає причиною втрати працездатності та інвалідності: кожні 30 с у світі через діабет один хворий втрачає нижню кінцівку [6].
Ще одним фактором, який впливає на смертність пацієнтів із ЦД, є автономна нейропатія (АН). Метааналіз низки проспективних досліджень показав, що загальний рівень 10-річної смертності в пацієнтів із симптомами кардіальної АН дорівнював 29%, тоді як у пацієнтів без цих симптомів він становив лише 6% [7].
Фактори, асоційовані з підвищенням ризику смертності в пацієнтів з АН:
- Подовження інтервалу QT. У дослідженні Kempler та співавт. тривалість інтервалу QT зростала прямо пропорційно ступеню тяжкості АН у пацієнтів із ЦД 1 типу [8].
- Ранні шлуночкові екстрасистоли.
- Шлуночкова тахікардія. АН є основною причиною тахікардії в пацієнтів із ЦД за умови виключення гіпертиреозу, анемії та інфекцій.
- Фібриляція шлуночків.
- Раптова смерть. Взаємозв’язок між ступенем тяжкості АН та частотою раптової кардіоваскулярної смерті був підтверджений у метааналізі Zaccardi та співавт. [9].
 Знижена чутливість при АН часто стає причиною виникнення безбольової форми інфаркту міокарда у хворих на ЦД. Цей діагноз потрібно запідозрити за наявності будь-якого з таких симптомів: гостра серцева недостатність або набряк легень; колапс; блювання; кетоацидоз або гіперглікемія невстановленої етіології.
Знижена чутливість при АН часто стає причиною виникнення безбольової форми інфаркту міокарда у хворих на ЦД. Цей діагноз потрібно запідозрити за наявності будь-якого з таких симптомів: гостра серцева недостатність або набряк легень; колапс; блювання; кетоацидоз або гіперглікемія невстановленої етіології.
Ще одним кардіоваскулярним проявом АН є артеріальна гіпертензія (АГ). Дослідження I. Istenes та співавт. показало, що серцево-судинна АН є незалежним фактором, асоційованим з АГ у хворих на ЦД 2 типу та нормоальбумінурію, які не страждали на АГ до цього. Усі пацієнти з нормотензією та симптомами АН мають проходити скринінг на АГ із використанням амбулаторного моніторингу артеріального тиску (АТ) для раннього початку лікування та покращання прогнозу [10].
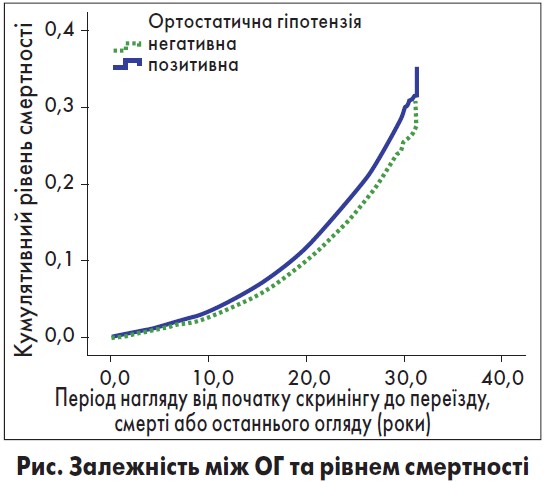
Крім АГ у пацієнтів з АН може розвинутися ортостатична гіпотензія (ОГ), симптоми якої часто інтерпретують як гіпоглікемію. Залежність між ОГ та рівнем смертності досліджували Fedorowski та співавт. (рис.) [11].
Таким чином, наявність ОГ підвищує смертність і ризик коронарних подій незалежно від інших факторів ризику.
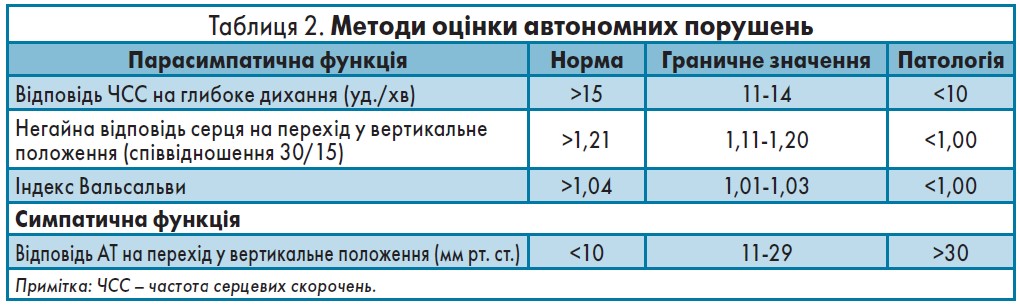
Незважаючи на те що ДН підвищує ризик смерті в пацієнтів із ЦД, її часто не діагностують своєчасно [12]. Діагностика сенсорних та автономних нейропатій має включати збір скарг та фізикальний огляд із використанням спеціальних методик і тестів (табл. 2).
Методи оцінки сенсорних порушень:
- Камертон Ріделя-Сейфера (Rydel-Seiffer).
- Монофіламент Семмес-Вейнштейна (Semmes-Weinstein).
- Нейрометр (поріг сприйняття струму).
- Нейродіагностична медична система «Medoc» (поріг сприйняття вібрації, холоду та тепла).
! Лікування нейропатій має покращувати прогноз завдяки впливу на патогенез захворювання, та підвищувати якість життя пацієнтів, впливаючи на симптоми. Метою патогенетичної терапії є гальмування, зупинка або навіть зворотний розвиток прогресування нейропатії і, як наслідок, зменшення симптомів.
Основні напрями патогенетичної терапії:
- Оптимальний глікемічний контроль (пероральні цукрознижувальні засоби, інсулін).
- Вплив на фактори ризику (відмова від паління, антигіпертензивні препарати, статини, ацетилсаліцилова кислота).
- Бенфотіамін.
- АЛК.
В основі патогенезу всіх ускладнень ЦД лежить єдиний механізм. Гіперглікемія підвищує продукцію вільного радикалу кисню супероксиду та реактивних видів кисню, які з них утворюються. Супероксиди активують головні шляхи гіперглікемічного пошкодження, знижуючи активність ключового ферменту гліколізу гліцеральдегід‑3-фосфат дегідрогенази (GAPDH).
Одним із найбільш перспективних антиоксидантних препаратів для лікування нейропатії в пацієнтів із ЦД є АЛК. Її ефективність і сприятливий профіль безпеки підтверджені в результаті низки клінічних досліджень високої якості.
Так, у рандомізованому паралельному подвійному сліпому дослідженні (Ziegler D., Nowak H., Kempler P. еt al., 2004) метаболічно стабільні пацієнти з ЦД та симптоматичною діабетичною сенсомоторною полінейропатією отримували АЛК (600 мг) або плацебо щодня внутрішньовенно протягом 14 днів. Первинними кінцевими точками була зміна підсумкової оцінки за загальною шкалою неврологічних симптомів (Total Symptom Score – TSS). Вторинними кінцевими точками були підсумкові бали за шкалою ознак нейропатії; оцінці симптомів, що відображають нервову провідність; кількісному тесті чутливості та вегетативному тесті. Після 14 днів оцінка за TSS у групі прийому АЛК достовірно покращала в порівнянні з вихідними показниками в середньому на 5,7 пункту, а в групі плацебо – лише на 1,8 пункту (p<0,001). Дослідження підтвердило ефективність і безпеку АЛК у лікуванні діабетичних нейропатій [14].
Підтвердження високої ефективності АЛК зібрані в метааналізі чотирьох контрольованих клінічних досліджень (ALADIN I, ALADIN III, SYDNEY, NATHAN II) за участю 1258 пацієнтів із ЦД. Отримані результати свідчать, що лікування АЛК 600 мг/день протягом 3 тижнів достовірно зменшує вираженість як позитивних, так і негативних симптомів нейропатії та є безпечним для пацієнтів із ЦД та симптоматичною полінейропатією [15].
Papanas і співавт. (2014) у своїй роботі зазначають, що АЛК, в порівнянні з аналгетичними препаратами, що досить часто вживають при больовій формі ДН, має більш швидкий початок дії, зменшує вираженість нейропатичного болю, парестезій, оніміння, сенсорних дефіцитів і покращує м’язову силу. Крім цього, АЛК значно краще переноситься хворими. Автори також зазначають, що призначення АЛК є особливо актуальним у пацієнтів із коморбідною патологією або за наявності серцево-судинної вегетативної нейропатії [16].
Ефективність АЛК (800 мг/добу протягом 4 міс) у зменшенні симптомів кардіальної АН у пацієнтів із ЦД, які не отримують інсулін, була підтверджена в дослідженні Ziegler і співавт. [17]. Крім того, у низці досліджень продемонстрована доцільність комбінованого застосування АЛК із бенфотіаміном для профілактики і лікування серцево-судинних захворювань, зокрема кардіоваскулярної АН у хворих на ЦД.
Список літератури знаходиться в редакції.
Підготувала Ганна Кирпач
Довідка ЗУ
На вітчизняному фармацевтичному ринку АЛК упродовж багатьох років представлена препаратом ЕСПА-ЛІПОН® виробництва «Еспарма ГмбХ» (Німеччина) – це антиоксидантний лікарський засіб, який зменшує вираженість окислювальних процесів, а отже, безпосередньо впливає на патогенез діабетичних ускладнень, ефективність і безпека якого підтверджені тривалим застосуванням у клінічній практиці. Загальноприйнята схема терапії ДПН препаратом ЕСПА-ЛІПОН®, як і для інших препаратів АЛК: 600 мг/добу парентерально
10-20 днів із наступним переходом на пероральний прийом 600 мг/добу протягом 1-2 місяців. Оскільки ДПН – хронічне захворювання, то й терапія має бути тривалою та регулярною.
Різноманітні форми випуску (розчин для ін’єкцій і таблетки) дають можливість використовувати ЕСПА-ЛІПОН® не лише в умовах стаціонару, але й амбулаторно, що підвищує комплаєнс пацієнтів до терапії. У разі неможливості розпочати лікування з парентерального введення оптимальним рішенням буде почати терапію з перорального прийому 1800 мг/добу протягом 10-20 днів, ураховуючи біодоступність таблеток, з подальшим переходом на пероральний прийом 600 мг/добу до завершення курсу лікування (1-2 міс у залежності від стану тяжкості хворого).
ЕСПА-ЛІПОН® – універсальний антиоксидант, органопротектор і детоксикант із доведеним терапевтичним ефектом і високим профілем безпеки – є важливою і невід’ємною ланкою лікування пацієнтів із ДПН. Отже, ЕСПА-ЛІПОН® запобігає прогресуванню кардіоваскулярних ускладнень і значно покращує якість життя пацієнтів та прогноз перебігу ЦД.
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 2 (46) травень 2019 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....