Осмотерапия отека головного мозга: все ли мы знаем?
Развитие отека головного мозга (ОГМ) является патологическим состоянием, которое развивается вторично в ответ на любое повреждение мозга, проявляется накоплением жидкости в интерстиции и увеличением объема паренхимы мозга. ОГМ представляет собой наиболее сложную проблему интенсивной терапии – в частности, в плане правильного выбора осмодиуретика.
Отек головного мозга осложняет многие неврологические и общесоматические заболевания. По этиологии выделяют опухолевый, травматический, послеоперационный, токсический, воспалительный, ишемический и другие виды ОГМ.
К основным церебральным причинам развития ОГМ относят:
- травматическое повреждение головного мозга или проведение оперативного вмешательства;
- опухоли, нарушающие отток цереброспинальной жидкости или приводящие к смещению мозговых структур;
- нарушения мозгового кровообращения (в том числе на фоне системного атеросклероза, артериальной гипертензии);
- нейроинфекции (бактериальный менингит, энцефалит).
Из причин, не связанных с поражением головного мозга, к ОГМ могут привести:
- отравление лекарственными препаратами (нейролептиками, антидепрессантами, атропином, хинином и антигистаминными средствами) или нейротоксическими ядами (фенолами, бензином, цианидами и др.), а также аллергические реакции по типу отека Квинке;
- энцефалопатия вследствие сахарного диабета, печеночной/почечной недостаточности, чрезмерного употребления алкоголя;
- инфекционные заболевания (грипп, корь, скарлатина, токсоплазмоз и др.);
- радиационное облучение.
На современном этапе доказано, что в первые минуты нейронального повреждения любого генеза развивается цитотоксический отек, к которому затем присоединяется дисфункция эпителия капилляров с накоплением жидкости в интерстициальном пространстве. Эндотелиальная дисфункция протекает в несколько стадий, сопровождающихся сначала функциональной (ионный отек), а затем и анатомической (вазогенный отек, геморрагическое преобразование) недостаточностью гематоэнцефалического барьера (ГЭБ) [1].
В основе патогенеза цитотоксического отека лежит внутриклеточное накопление осмотически активных веществ (ионы натрия, калия, хлора и молекулы глютамата), которые способствуют перемещению воды из интерстиция во внутриклеточное пространство по градиенту осмолярности. Отличительной особенностью этой стадии является отсутствие анатомического и функционального нарушения ГЭБ. Однако при развитии цитотоксического отека формируются условия, способствующие развитию последующих стадий ОГМ. В первую очередь – это снижение концентрации интерстициального натрия. Развитие цитотоксического отека не ведет к увеличению объема ткани мозга и внутричерепной гипертензии.
Фаза ионного отека представляет собой функциональное нарушение проницаемости анатомически сохранного ГЭБ. Отек в эту фазу формируется за счет трансэпителиального потока натрия из сосудистого пространства, вместе с которым для сохранения электронейтральности перемещаются ионы хлора, а для сохранения осмонейтральности – вода.
Вазогенный отек сопровождается грубым нарушением гомеостаза интерстициального пространства, ведущим к нарушению жизнедеятельности нейронов. Повышение проницаемости ГЭБ приводит к накоплению воды в межклеточном пространстве. Такой отек провоцирует гипоксию и сбой работы ионных насосов клеток головного мозга, что приводит к пассивному прониканию в клетку ионов натрия, а за ними и воды (набухание клетки). Согласно доктрине Монро – Келли, накопление жидкости в ограниченном пространстве ведет к закономерному повышению внутричерепного давления (ВЧД), а в поврежденной вследствие отека глии нарушаются процессы захвата и обмена медиаторных аминокислот [2]. В случае развития тяжелой внутричерепной гипертензии увеличение объема мозга приводит к смещению его структур с вклинением стволовых отделов и миндалин мозжечка в большое затылочное отверстие.
Прогрессирование эндотелиальной дисфункции сопровождается некрозом эпителиоцитов с увеличением межклеточного пространства до размеров, достаточных для прохождения клеток крови, что приводит к геморрагическому пропитыванию ткани мозга. Геморрагическое пропитывание ведет к тяжелому нарушению гомеостаза интерстициального пространства, не совместимому с жизнью нейронов, и развитию геморрагического некроза. Эта фаза является самым тяжелым проявлением ОГМ и ассоциирована с более тяжелым исходом у пациентов [1].
Клиническая симптоматика отека головного мозга
Начальный этап формирования ОГМ характеризуется неспецифической симптоматикой. Клиническая картина в этом периоде связана с механическим раздражением болевых рецепторов мозговой оболочки и внутримозговых сосудов за счет повышения ВЧД, что проявляется общемозговыми симптомами и менингеальным синдромом [2]. В отсутствие разрешения ОГМ на фоне увеличения объема мозга нарушаются функции определенных структур, в связи с чем появляются очаговые симптомы. Рассогласование межнейронных связей и возникновение очагов гиперактивных нейронов клинически проявляется судорожным синдромом.
В клинической картине ОГМ выделяют три стадии:
- общемозговой синдром, симптомы которого характерны для повышения ВЧД;
- диффузное рострокаудальное нарастание неврологических симптомов;
- дислокация мозговых структур и нарушение витальных функций.
Повышение ВЧД обычно проявляется головной болью, сопровождающейся тошнотой и/или рвотой, сонливостью, отеком дисков зрительных нервов. При медленном нарастании ВЧД появляется неопределенная, чаще утренняя, головная боль, иногда на ее восхождении возникает рвота, после которой головная боль несколько уменьшается. У пациентов наблюдаются изменения психики по типу повышенной возбудимости: беспокойство, раздражительность, капризность. Ранними объективными симптомами медленно прогрессирующего нарастания ВЧД служат полнокровие вен и начальный отек диска зрительного нерва.
При быстром нарастании ВЧД головная боль имеет приступообразный характер: распирающая, сильная, сопровождающаяся рвотой, не приносящей облегчения. Появляются менингеальные симптомы, повышаются сухожильные рефлексы, возникает замедление моторных реакций, двоение в глазах, нечеткость зрения. При дальнейшем нарастании ВЧД возникают нарушения психики по типу торможения: выраженная сонливость, снижение памяти, замедление мышления, речи, больной неохотно вступает в контакт. Возможно появление эпилептических приступов (как судорожных, так и бессудорожных). На глазном дне определяются резко выраженный застой, кровоизлияния и вторичная атрофия дисков зрительных нервов. Декомпенсация внутричерепной гипертензии завершается симптомами прогрессирующего нарушения сознания и витальными нарушениями, одними из причин которых становятся дислокация и вклинение головного мозга.
Синдром диффузного рострокаудального распространения неврологических симптомов отражает постепенное вовлечение в патологический процесс вначале корковых, а затем подкорковых и стволовых структур. При отеке полушарий головного мозга нарушается сознание и появляются генерализованные клонические судороги. Вовлечение в процесс подкорковых и глубинных структур мозга сопровождается психомоторным возбуждением, гиперкинезами, появлением хватательных и защитных рефлексов, нарастанием тонической фазы эпилептических пароксизмов. При вовлечении в патологический процесс верхних отделов ствола мозга, как правило, нарастает степень нарушения сознания, появляются нарушения функции дыхания и сердечно-сосудистой деятельности. Судороги приобретают стволовой характер (горметония, опистотонус), формируется поза децеребрационной ригидности (разгибательное положение рук и ног). При этом наблюдается расширение зрачков с «вялой» реакцией на свет. Для распространения отека на средние отделы ствола мозга (мост) характерны своеобразные нарушения дыхания (периодическое дыхание), двустороннее максимальное сужение зрачков, стволовой парез взора, исчезают окулоцефалический и окуловестибулярный рефлексы. Распространение отека на продолговатый мозг приводит к нарастанию нарушения витальных функций – дыхания (дыхание Биота) и сердечно-сосудистой деятельности (замедление пульса и снижение артериального давления). При неврологическом осмотре у больных отмечаются диффузная мышечная гипотония, отсутствие сухожильных и периостальных рефлексов, максимальное расширение зрачков с отсутствием их реакции на свет, неподвижность глазных яблок.
Синдром дислокации мозговых структур проявляется дальнейшим ухудшением состояния больного, угнетением сознания, нарушением функции дыхательного и сосудодвигательного центров, а также глазодвигательных нервов (птоз, мидриаз, расходящееся косоглазие).
Таким образом, при развитии ОГМ наибольшую угрозу представляет увеличение объема мозгового вещества, которое приводит к дислокации мозга и в конечном итоге может стать причиной несовместимого с жизнью нарушения кровоснабжения [2].
Принципы лечения отека головного мозга
Первая помощь при ОГМ представляет собой практически одновременное проведение диагностических и лечебных манипуляций. Этиотропная терапия заключается в устранении первичного фактора, вызвавшего внутричерепную гипертензию, в то время как основной задачей патогенетической терапии является коррекция ВЧД. Интенсивная терапия ОГМ должна начинаться как можно раньше с учетом того факта, что степень неврологического дефицита пропорциональна длительности и степени выраженности отека [3].
Главной целью терапевтических мероприятий при ОГМ является оптимизация церебральной перфузии, оксигенации и венозного оттока из полости черепа, минимизация метаболических потребностей мозга и предотвращение вмешательств, которые могут повлиять на ионный или осмотический градиент между мозгом и сосудистым руслом.
Консервативное лечение ОГМ предусматривает дифференцированный подход и включает как общие терапевтические мероприятия (оптимальное положение головы и шеи для улучшения оттока из внутричерепных венозных систем, предотвращение дегидратации, системной гипотензии и гипоксии, а также поддержание нормальной температуры тела), так и специальные (контролируемая гипервентиляция, осмотерапия и фармакологическая супрессия церебрального метаболизма) [4]. Общие меры целесообразно применять с профилактической целью у всех больных с подозрением на наличие внутричерепной гипертензии, особенно при отсутствии возможности проведения инвазивного мониторинга ВЧД. Определение показаний к применению специальных терапевтических мероприятий и оценка их эффективности требуют обязательного контроля ВЧД.
Терапевтические цели при ведении больных с ОГМ [2]:
- снижение ВЧД <20 мм рт. ст.;
- церебральное перфузионное давление – 60-90 мм рт. ст.;
- PaCO2 – 35-45 мм рт. ст.;
- PaO2 артериальной крови >90 мм рт. ст.; PaO2 венозной крови в яремной вене >50 мм рт. ст.;
- систолическое артериальное давление >90 мм рт. ст., центральное венозное давление – 8-12 мм рт. ст.;
- уровень гемоглобина >80-90 г/л;
- нормогликемия;
- температура тела <37 °C;
- эрадикация возбудителя (при нейроинфекции).
Сравнение эффективности осмодиуретиков
Исходя из патогенеза ОГМ, в качестве основного терапевтического подхода можно рассматривать воздействие на осмотический градиент. Наиболее исследованы в этом отношении растворы маннитола и гипертонического хлорида натрия.
В течение многих лет маннитол является препаратом, наиболее широко используемым в клинической практике с целью лечения внутричерепной гипертензии. Вместе с тем, несмотря на 40-летний опыт применения, механизм его действия остается до конца не выясненным. Авторы Кокрановского обзора (2003) пришли к выводу, что в настоящее время недостаточно достоверных данных для разработки рекомендаций по применению маннитола в лечении пациентов с повышенным ВЧД вследствие черепно-мозговой травмы [5]. Тем не менее маннитол активно применяется клиницистами. Однако в последние годы в ученой среде все больше обсуждаются вопросы осложнений и ограничений применения маннитола [6].
Главной проблемой при использовании маннитола является отсутствие метаболических путей его утилизации в организме, что способствует накоплению введенного препарата во внесосудистом пространстве и повышению осмолярности внесосудистого сектора. Клинический эквивалент этого явления – хорошо известный «феномен рикошета», развивающийся после неоднократных инфузий маннитола. Известно, что через 3-4 ч после введения этого раствора на фоне массивного диуреза отмечается снижение объема циркулирующей крови (ОЦК), а также осмолярности плазмы. Снижение осмолярности крови возникает как за счет вывода из организма самого маннитола, так и вследствие нарушения реабсорбции натрия (гипонатриемия, вызванная маннитолом). Оно приводит к выходу жидкости в интерстиций и внутриклеточное пространство и проявляется развитием ОГМ. Снижение ОЦК на фоне массивного диуреза сопровождается снижением артериального давления и сгущением крови. В ответ на это происходит компенсаторное расширение мозговых сосудов и увеличение объема крови головного мозга. Таким образом, ВЧД может повышаться за счет двух механизмов – отека головного мозга и повышения его перфузии. Такое повышение ВЧД через 3-4 ч после введения маннитола и есть проявлением «феномена рикошета». Выраженность этого эффекта в основном зависит от выраженности гиповолемии и гипонатриемии, к которым приводит стимулированный маннитолом диурез. Поэтому распространенное мнение о том, что маннитол снижает ВЧД за счет диуретического эффекта, не совсем соответствует действительности. Повторное применение маннитола сопровождается его накоплением в поврежденных участках мозга и в цереброспинальной жидкости, что способствует увеличению ее объема. Кроме того, введение маннитола может спровоцировать развитие острой почечной недостаточности, особенно у больных с имеющимися хроническими заболеваниями почек или сахарным диабетом [6].
В соответствии с результатами ретроспективного исследования (Ito U. et al., 2014) с участием приблизительно 1000 пациентов, большее количество случаев летального исхода отмечалось среди лиц, пролеченных маннитолом, независимо от возраста или уровня сознания при поступлении. В проспективном исследовании (Nagaraja T.N. et al., 2014) отмечен более высокий уровень смертности среди пациентов с острым нарушением мозгового кровообращения (ОНМК), в схемы лечения которых входил маннитол. Авторы этого исследования пришли к выводу, что, возможно, применение маннитола при остром ишемическом инсульте должно быть ограниченным [6].
В исследовании отечественных авторов (Семененко А.И. и соавт., 2016) было продемонстрировано достоверное ухудшение неврологического статуса пациентов в группе использования маннитола по сравнению с 0,9% NaCl по показателю шкалы FOUR (Full Outline of Unresponsiveness) [6].
Еще одно ретроспективное исследование украинских ученых было организовано с целью изучить эффективность использования раствора маннитола у больных (n=416), перенесших острый ишемический инсульт [7]. Полученные результаты позволили авторам сформулировать следующие выводы.
Аргументы в пользу использования маннитола:
- снижает повышенное ВЧД;
- включен в рекомендации по снижению ВЧД при ОНМК и черепно-мозговой травме.
Аргументы против использования маннитола:
- практически неэффективен при ОГМ (не действует на вазогенный отек, действие при цитотоксическом отеке сомнительно);
- в случае набухания мозга терапия маннитолом противопоказана, поскольку патогенетически необоснована;
- действие данного препарата трудно проконтролировать лабораторно;
- часто наблюдаются нарушения электролитного обмена (в первую очередь – натрия и калия);
- много побочных эффектов и противопоказаний;
- ограничения по применению при сахарном диабете и у лиц пожилого возраста.
Одним из методов, позволяющих эффективно лечить и предотвращать возникновение ОГМ, является введение гипертонических растворов хлорида натрия. Данный метод основан на закономерности связи уровня натрия плазмы крови и ВЧД. Согласно этой концепции, снижение концентрации натрия в плазме приводит к повышению ВЧД и наоборот. Наиболее выраженный эффект в отношении контроля ВЧД получен при использовании гипертонических (3%) растворов хлорида натрия при травматическом и послеоперационном ОГМ (Quershi A.l. et al., 1998; 1999). В отличие от маннитола, который создает осмотический градиент (в результате чего снижается ВЧД), но противопоказан при геморрагическом шоке, гипертонические растворы кристаллоидов улучшают как церебральное перфузионное давление (поддерживая его на уровне >80 мм рт. ст.), так и среднее артериальное, что позволяет применять их при гиповолемических состояниях, в том числе для предупреждения вторичного ишемического повреждения мозга (Berger S. et al., 1995; Quershi A.l. et al., 1999). Кроме того, в отличие от маннитола, при использовании гипертонических солевых растворов не наблюдается «феномена рикошета» (McGraw C.P., Howard G., 1983; Nau R., 2000). Учитывая вышеизложенное, продолжается поиск более перспективных методик борьбы с внутричерепной гипертензией при ОГМ.
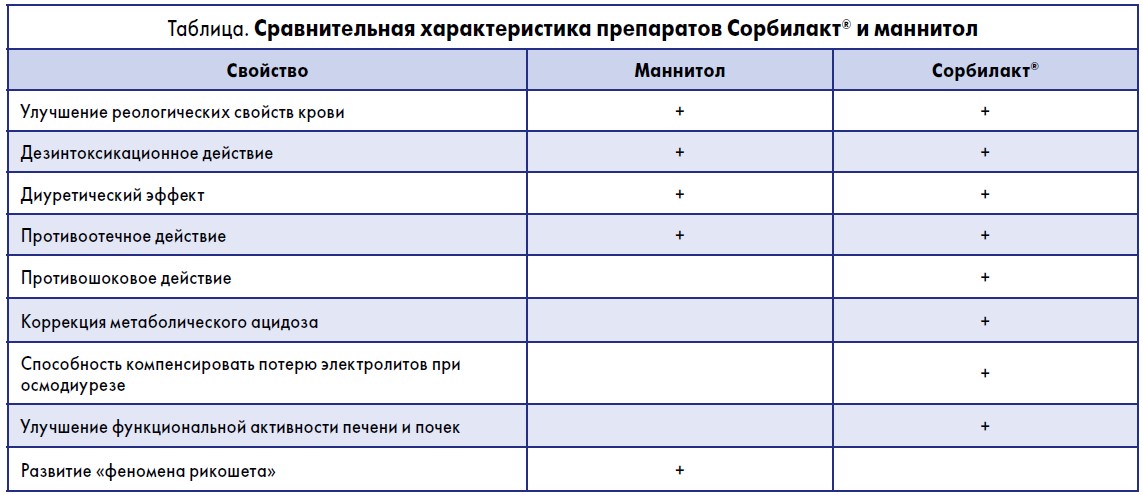
В качестве альтернативы маннитолу предложено применение препарата Сорбилакт® (компания «Юрия-Фарм», Украина). Сорбилакт® является сочетанием гипертонического раствора натрия и осмотического диуретика – сорбитола, поэтому его терапевтический эффект обусловлен сочетанным действием этих компонентов. В состав Сорбилакта, кроме сорбитола, представленного в препарате в гипертонической по отношению к плазме концентрации (1095 ммоль), входят основные катионы (натрия, калия, кальция, магния), анион хлора и лактат-анион; общая осмолярность Сорбилакта превышает осмолярность плазмы крови в 5,5 раза (1,7 Осм). Благодаря столь высокой осмолярности препарат вызывает перемещение жидкости из межклеточного пространства в сосудистое русло, что сопровождается увеличением ОЦК за счет увеличения объема плазмы и способствует улучшению микроциркуляции и перфузии тканей. Благодаря мощному осмодиуретическому эффекту сорбитола, обусловленному отсутствием у человека природных механизмов реабсорбции многоатомных спиртов в проксимальных почечных канальцах, отмечается выраженное диуретическое действие препарата. За счет того же осмодиуретического эффекта Сорбилакт® оказывает выраженное противоотечное действие [8, 9].
Одним из показаний к применению Сорбилакта является повышенное вследствие отека мозга ВЧД. Механизм его действия при ОГМ состоит в следующем:
- снижает объем ткани мозга за счет перемещения интерстициальной жидкости в сосудистое русло по осмотическому градиенту;
- снижает перфузию мозга за счет вазоконстрикции мозговых сосудов;
- уменьшает продукцию цереброспинальной жидкости.
Механизм действия сорбитола как осмотического диуретика аналогичен механизму действия маннитола, однако главной отличительной особенностью препарата Сорбилакт® является отсутствие «феномена рикошета». Это явление отсутствует при введении Сорбилакта, поскольку в отличие от маннитола сорбитол метаболизируется в печени и не накапливается в большом количестве во внесосудистом пространстве и цереброспинальной жидкости. Следовательно, осмолярность этих секторов не повышается и оттока жидкости не происходит.
По сравнению с маннитолом Сорбилакт® имеет и другие преимущества. Как показали клинические исследования, действие Сорбилакта является более многогранным, что связано с поликомпонентностью его раствора. Он обладает не только диуретическим, противоотечным и дезинтоксикационным эффектами, но и способствует восстановлению кислотно-щелочного равновесия (за счет входящего в его состав лактата натрия), улучшению метаболизма в организме [8, 10].
Сравнительные характеристики препаратов Сорбилакт® и маннитол представлены в таблице.
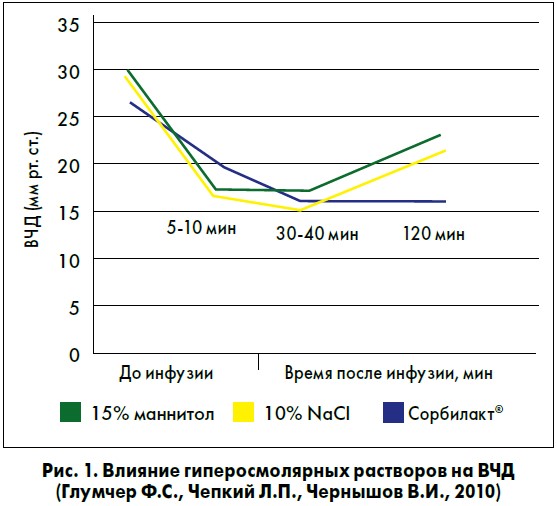
При сравнении влияния гиперосмолярных растворов на ВЧД (Глумчер Ф.С., Чепкий Л.П., Чернышов В.И., 2010) обнаружено, что при применении Сорбилакта (5-10 мл/кг) достигается более плавное снижение ВЧД (рис. 1).
Сбалансированный электролитный состав Сорбилакта способствует уменьшению потерь электролитов и нивелирует «феномен рикошета», вызванный осмодиуретическим действием основных компонентов препарата. Стойкий терапевтический эффект наблюдается только при введении Сорбилакта: 38,4% через 120 мин после инфузии против 27% для маннитола и 20,1% для гипертонического раствора хлорида натрия (рис. 2).
К настоящему времени установлены биологические свойства и эффекты Сорбилакта в организме, определены оптимальные и предельно допустимые дозы для введения, научно обоснованы области применения, доказана его безопасность. При использовании Сорбилакта в клинической практике не было зарегистрировано серьезных, угрожающих жизни осложнений.
Изучение эффективности и безопасности применения Сорбилакта в комплексной терапии острых неврологических и нейрохирургических заболеваний, сопровождающихся ОГМ, проведено Н.Е. Полищук и соавт. (2002) [11]. В ходе этого исследования всем больным в комплекс терапевтических мероприятий включали Сорбилакт® в суточной дозе от 200 до 600 мл (разовая доза – 200 мл) в течение 1-7 сут. При этом другие осмотические диуретики не назначались. В результате лечения у всех пациентов отмечен положительный клинический эффект, подтвержденный результатами инструментальных исследований (компьютерная и магнитно-резонансная томография). Особый акцент исследователями сделан на отсутствии «феномена рикошета» при применении Сорбилакта. Полученные результаты позволили рекомендовать этот препарат как эффективное средство в комплексе лечения пациентов с ОГМ.
В.И. Черний и соавт. провели исследование, целью которого была разработка новых протоколов инфузионной терапии у пациентов с острой церебральной недостаточностью (вследствие черепно-мозговой травмы) с включением в нее препарата Сорбилакт®, оценка его влияния на восстановление мозгового кровообращения и регрессию явлений ОГМ [12]. Исследователи отмечают, что с целью стабилизации гемодинамических показателей у пациентов с травматическим повреждением мозга необходимо использовать так называемый стандарт Triple-H therapy (Guidelines for the Management of Severe Head Injury, 1996), основанный на принципах гемодилюции, гиперволемии и гипертензии. На основании полученных результатов авторы пришли к выводу, что, учитывая доказанное противошоковое действие Сорбилакта, целесообразно его использование в схеме Triple-H therapy. Кроме того, абсолютным показанием к применению Сорбилакта у больных с черепно-мозговой травмой является повышенное ВЧД. Положительные реологические, гемодинамические и осмотические свойства растворов многоатомных спиртов в комплексе интенсивной терапии у пациентов с острой церебральной недостаточностью могут рассматриваться как нейропротективные за счет эффективного восстановления кровоснабжения пораженных участков головного мозга, активного удаления токсических метаболитов и эффективного купирования явлений ОГМ [12].
Также доказано (Чепкий Л.П. и соавт., 2006), что Сорбилакт® является более предпочтительным по сравнению с маннитолом для профилактики и устранения ОГМ после операций по поводу опухолей головного мозга [13]. В качестве преимуществ Сорбилакта ученые отмечают отсутствие «феномена рикошета», способность поддерживать электролитный баланс и обеспечение энергетических потребностей организма.
Таким образом, накоплена достаточная доказательная база клинической эффективности препарата Сорбилакт® в лечении ОГМ различного генеза. Сочетание в данном препарате гипертонического раствора натрия и сорбитола не только снижает ВЧД, но и улучшает кровообращение головного мозга и потребление им кислорода. Сорбилакт® вызывает длительное снижение ВЧД без клинически значимых побочных явлений. Противоотечный эффект Сорбилакта не сопровождается «феноменом рикошета», свойственным маннитолу. Кроме того, Сорбилакт® оказывает благотворное влияние на гемодинамику, что является дополнительным фактором устранения ОГМ и способствует стабилизации состояния пациентов.
Литература
1. Задворнов А.А., Голомидов А.В., Григорьев Е.В. Клиническая патофизиология отека головного мозга. Ч. 2 // Вестник анестезиологии и реаниматологии. – 2017. – Т. 14. – № 4. – С. 52- 60.
2. Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Отек-набухание головного мозга: тактика ведения больных // Инфекционные болезни: новости, мнения, обучение. 2018. – Т. 7. – № 1. – С. 124-131.
3. Павленко А.Ю. Отек мозга: концептуальные подходы к диагностике и лечению // Медицина неотложных состояний. – 2007. – № 2 (9).
4. Дзяк Л.А., Сірко А.Г., Сук В.М. Сучасні принципи консервативного лікування набряку головного мозку та внутрішньочерепної гіпертензії // Міжнародний неврологічний журнал. – 2009. – № 6 (28).
5. Wakai A., McCabe A., Roberts I., Schierhout G. Mannitol for acute traumatic brain injury. Cochrane Database of Systematic Reviews 2013, Issue 8. Art. No.: CD001049.
6. Галушко О.А., Богдан А.М. Дискусійні питання застосування манітолу у хворих на гострий інсульт (огляд літератури й власний досвід) // Медицина неотложных состояний. – 2018. – № 2 (89). – С. 23-28.
7. Галушко О.А. Застосування манітолу у хворих з гострим інсультом при супутньому цукровому діабеті: за і проти // Ліки України. – 2017. – № 4 (33). – С. 40-43.
8. Чепкий Л.П., Гавриш Р.В., Читаева Г.Е. Эффекты, возможности и преимущества комплексного инфузионного препарата Сорбилакт // Український нейрохірургічний журнал. – 2007. – № 2 (38). – С. 55-88.
9. Использование растворов многоатомных спиртов (препаратов Сорбилакт и Реосорбилакт) в интенсивной терапии при тяжелой политравме: Метод. рекомендации / Сост. И.П. Шлапак, И.Р. Малыш, Л.В. Згржебловская. – К., 2003. – 29 с.
10. Трещинский А.И., Трещинская М.А. Реосорбилакт и Сорбилакт как препараты инфузионной терапии в неврологии // Мистецтво лікування. – 2006. – № 12 (036). – С. 66-68.
11. Поліщук М.Є., Камінський О.А., Литвиненко А.Л. та ін. Застосування гіперосмолярного інфузійного препарату Сорбілакт у клініці невідкладної нейрохірургії // Український нейрохірургічний журнал. – 2002. – № 1. – С. 94-96.
12. Черний В.И., Колесников А.Н., Чернявский Р.И., Городник Г.А. и др. Растворы многоатомных спиртов (Реосорбилакт®, Сорбилакт®) как компонент нейропротекции у пациентов с острой церебральной недостаточностью // Ліки України. – 2007. – № 108. – С. 68-71.
13. Чепкий Л.П., Шамаев М.И. Клинико-морфологическое обоснование профилактики и лечения отека-набухания мозга при внутричерепных внемозговых опухолях // Український нейрохірургічний журнал. – 2006. – № 3. – С. 27-35.
Подготовила Виктория Лисица
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 3 (37), вересень 2019 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...