Лечение хронических аденоидитов препаратом Синупрет®
 Дети дошкольного и младшего школьного возраста довольно часто страдают аденоидитами (Е.В. Борзов, 2002; Ю.В. Пронина и соавт., 2003). Это одно из наиболее распространенных заболеваний ротоглотки у детей. Аденоиды (аденоидные разрастания, аденоидные вегетации) – это патологическое увеличение (гиперплазия, гипертрофия) глоточной миндалины (ГМ). Аденоидит – это воспаление ГМ. Патология может быть острой или хронической.
Дети дошкольного и младшего школьного возраста довольно часто страдают аденоидитами (Е.В. Борзов, 2002; Ю.В. Пронина и соавт., 2003). Это одно из наиболее распространенных заболеваний ротоглотки у детей. Аденоиды (аденоидные разрастания, аденоидные вегетации) – это патологическое увеличение (гиперплазия, гипертрофия) глоточной миндалины (ГМ). Аденоидит – это воспаление ГМ. Патология может быть острой или хронической.
Аденоидные вегетации – одно из патологических состояний ЛОР-органов, распространенность которого растет. Так, если в 1950-1960 годах аденоиды встречались у 4-16% детей (И.И. Щербатов, 1955; К.А. Дренова и соавт., 1961), то в 1970-1980 годах этот показатель увеличился до 9,9-29,2% (Г.С. Протасевич и соавт., 1989), а в 1999 году эта патология была выявлена уже у 37-76% детей (А.П. Давыдова, Т.В. Золотова).
ГМ является одним из структурно оформленных скоплений так называемой лимфоидной ткани, ассоциированной со слизистыми оболочками (mucosa associated lymphoid tissue – MALT), и принимает участие в механизмах иммунной защиты. Как и другие образования лимфоглоточного кольца, ГМ вместе с неспецифическими защитными факторами (мукоцилиарным транспортом, продукцией лизоцима, интерферона и др.) выполняет барьерную функцию слизистых оболочек верхних дыхательных путей (В.П. Быкова, 2000; Д.И. Заболотный и соавт., 2001).
Лимфоэпителиальные образования глоточного кольца выполняют важную функцию в организме – регулируют продукцию секреторного IgA для обеспечения защиты слизистых оболочек верхних дыхательных путей (Г. Моги, С. Кодама, 2000; А. Komorowska et al., 2005).
Сегодня одним из наиболее часто используемых методов лечения при гипертрофии ГМ является хирургический. Однако он не всегда позволяет избавить пациента от патологии; в ряде случаев возникают послеоперационные рецидивы – гипертрофии и воспаления ГМ. Их частота колеблется от 4 до 75%. Причины рецидивов разнообразны: недостаточно полное удаление аденоидных вегетаций, особенности анатомического строения черепа и носовой части глотки пациента, инфицированность лимфоидной ткани, аллергические реакции. Вместе с тем, учитывая роль ГМ в реакциях общего и местного иммунитета, нельзя признать целесообразным «хирургический радикализм».
Однако риск аденотомии и возникновения негативных последствий нарушения иммунологического барьера, а также рецидива аденоидных вегетаций может быть в значительной мере снижен за счет консервативной терапии с локальным и/или системным применением фармакологических препаратов. В то же время влияние этих препаратов на воспаленную и увеличенную в объеме ГМ у детей изучено недостаточно и врачи не уделяют консервативной терапии должного внимания. Наработанный клинико-морфологический опыт должен побуждать оториноларингологов к поиску новых методов консервативного лечения аденоидных вегетаций. Поэтому вопросы применения современных лекарственных препаратов у детей с аденоидными вегетациями и аденоидитом должны активно изучаться и дальше.
Во врачебной практике при лечении риносинусита у детей хорошо зарекомендовал себя комплексный растительный препарат Синупрет®. При выборе лекарственного средства, подходящего для терапии, должна учитываться его способность моделировать резистентность слизистой оболочки носоглотки, а именно: оказывать выраженное секретолитическое, мукокинетическое, противовоспалительное, противовирусное и иммуномодулирующее действие. Синупрет® снижает вязкость назального секрета, ускоряет мукоцилиарный транспорт. Это свойство препарата в комплексе с носовым душем солевыми растворами (Аква Марис®) подавляет активность инфекционных возбудителей, препятствует их фиксации на слизистой оболочке и в конечном итоге предупреждает патогенное воздействие на поврежденную аденоидную ткань. Кроме того, Синупрет® стимулирует фагоцитарную активность макрофагов, повышает секрецию факторов неспецифической защиты (интерлейкина‑1β, интерферона, секреторного иммуноглобулина). Комплекс эффектов препарата Синупрет® препятствует репликации не только респираторных вирусов, являющихся пусковым фактором обострения аденоидита, но и бактериальной патогенной микрофлоры. Прямой противовоспалительный эффект способствует быстрому уменьшению размеров аденоидной ткани и регрессу клинических проявлений заболевания.
Такой многофункциональный подход имеет преимущества перед обычной врачебной тактикой, так как позволяет решать главные задачи лечения хронического аденоидита.
Целью нашего исследования было практическое изучение эффективности консервативной терапии при обострении хронических аденоидитов с применением комплексного растительного препарата Синупрет®.
Задачи исследования
- Проведение комплексного клинического, лабораторного и инструментального обследования пациентов;
- мониторинг динамики показателей в процессе лечения;
- динамическое наблюдение за пациентами в течение 12 месяцев (оценка рецидивов аденоидита, выявление осложнений, потребность в оперативном лечении в связи с неэффективностью консервативной терапии).
Дизайн исследования – постмаркетинговое плацебо-неконтролируемое с активным контролем рандомизированное (методом случайного распределения) моноцентровое открытое проспективное в параллельных группах.
Материалы и методы
- Критерии включения: хронический аденоидит в стадии обострения;
- критерии исключения: глистные инвазии и другие паразитарные заболевания, аллергопатология дыхательных путей.
При наличии или присоединении острых воспалительных заболеваний органов слуха, глотки (ангина), тяжелого бронхита и пневмонии дети не включались в исследование или выводились из него.
Всего было обследовано и пролечено 60 детей обоих полов в возрасте 3-10 лет, которых методом случайного распределения разделили на 2 группы. В основную группу включили 30 человек, которые принимали Синупрет® в рекомендуемых возрастных дозировках и местную терапию (Аква Марис®) на протяжении 14 дней. В контрольную группу вошли 30 детей, которым проводилась только местная терапия (Аква Марис®) на протяжении 14 дней (табл. 1).
Оценка самочувствия детей проводилась до и после лечения, а затем через 3, 6 и 12 месяцев после окончания терапии на основании динамики таких параметров: заложенность носа, выделения из носа (ринорея), ночной кашель (postnasal drip syndrome), храп, заложенность ушей (снижение слуха).
Система оценивания была следующей: 3 балла соответствовали нарушениям тяжелой степени, 2 балла – нарушениям средней тяжести, 1 балл – незначительным нарушениям.
В ходе осмотра пациентов учитывали жалобы детей, собирали анамнез; клинические, инструментальные исследования (при необходимости – с помощью фиброскопа), аллергологическое, микробиологическое исследования; проводилась рН-метрия носового секрета; оценивались характеристики отделяемого из носа и носоглотки, показатели мукоцилиарного клиренса, субъективные ощущения, частота осложнений, переносимость и наличие побочных эффектов терапии.
Результаты и обсуждение
Ведущей жалобой (со слов родителей) было затруднение носового дыхания, которое отмечено (в разной степени тяжести) практически у всех детей (97%); у большинства участников нарушение носового дыхания носило периодический характер и усиливалось при насморке. Пациентов беспокоили слизисто-гнойные выделения из носа, гнусавость голоса (58%), храп во время сна (64%). Нередко имели место общие жалобы: быстрая утомляемость, слабость, потливость (55% случаев), снижение аппетита (65%). Почти у половины детей (45%) с хроническим аденоидитом отмечался беспокойный сон, а в 10% случаев – субфебрилитет.
При объективном обследовании у всех пациентов с хроническим аденоидитом выявлено слизистое или слизисто-гнойное содержимое в общих носовых ходах, синдром постназального затекания. Сочетание с гипертрофией ГМ I степени имело место у 47,9% детей, II степени – у 43,6%, III степени – у 8,7%.
Результаты риноцитограммы характеризовались наличием нейтрофилии (78,6% случаев), превышающей на 54,4% таковую у здоровых детей, повышенным содержанием эпителиальных клеток (25,2% случаев; превышение на 20,2%). Лимфоциты и эозинофилы были малочисленны (14,3% и 1,7% соответственно).
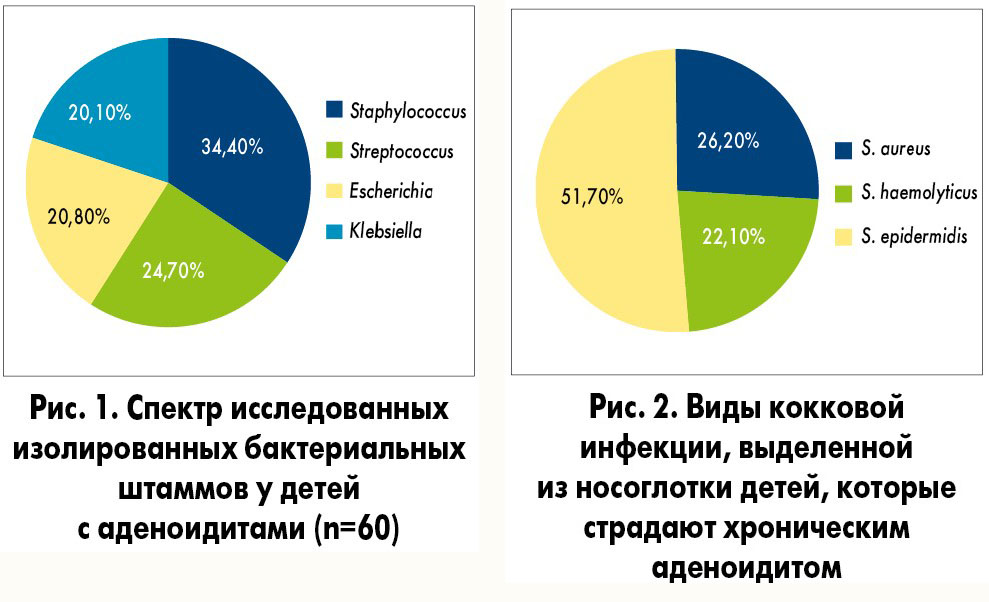
При обследовании у детей с аденоидитами брали мазки из носоглотки. Из них была выделена разнообразная непатогенная микрофлора (рис. 1).
Представители рода Staphylococcus как наиболее часто встречающегося были идентифицированы до вида S. aureus, S. haemolyticus, S. еpidermidis (рис. 2). Независимо от характера возбудителя, лечение всем детям проводилось по приведенной выше схеме.
Как видно по представленным результатам, наиболее часто выделялась стафилококковая флора (доминировал эпидермальный стафилококк), реже – стрептококк, клебсиелла и кишечная палочка.
Эти результаты отражают в целом хороший непосредственный результат лечения аденоидита как в основной, так и в контрольной группах; более эффективной оказалась комбинированная терапия с использованием препарата Синупрет®.
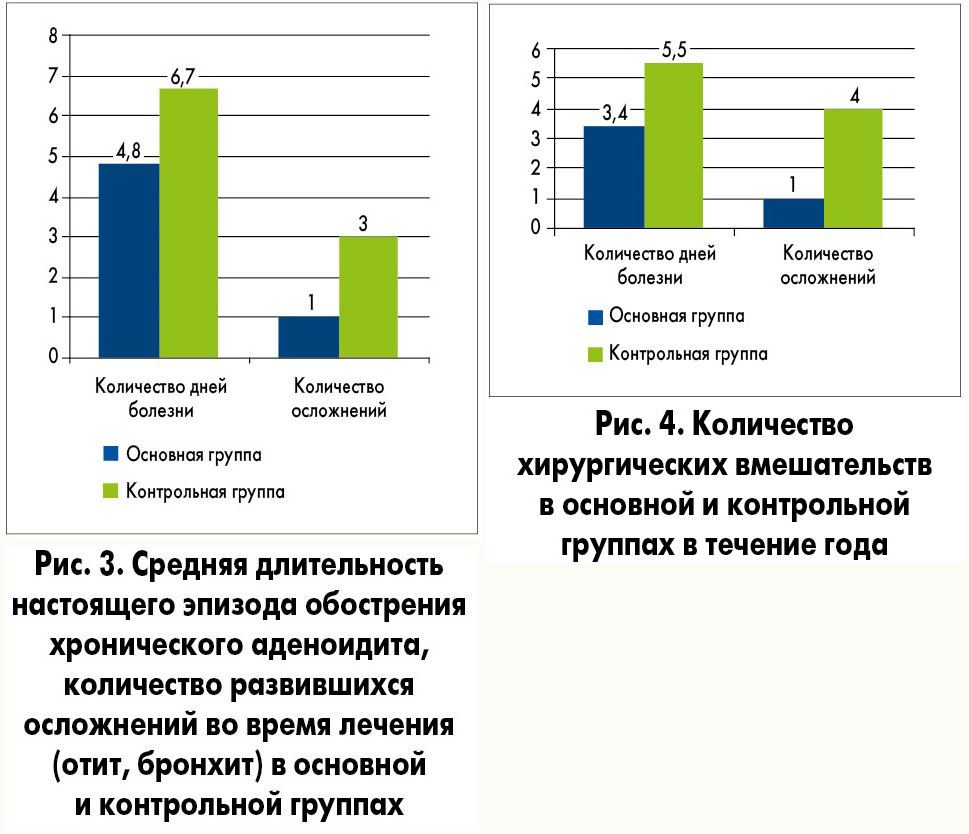
В основной группе выздоровление детей происходило на 1,9±0,1 дня раньше, чем в контрольной.
Количество осложнений аденоидита у пациентов основной группы было в 3 раза меньше по сравнению с таковым в контрольной группе (рис. 3).
Наблюдение за детьми в течение года показало, что количество обострений аденоидита в основной группе сократилось до 3,4±0,07 случая против 5,5±0,1 в контрольной (р<0,01). За период наблюдения 4 детям из контрольной группы была выполнена аденотомия, тогда как в основной – только 1 ребенку (рис. 4).
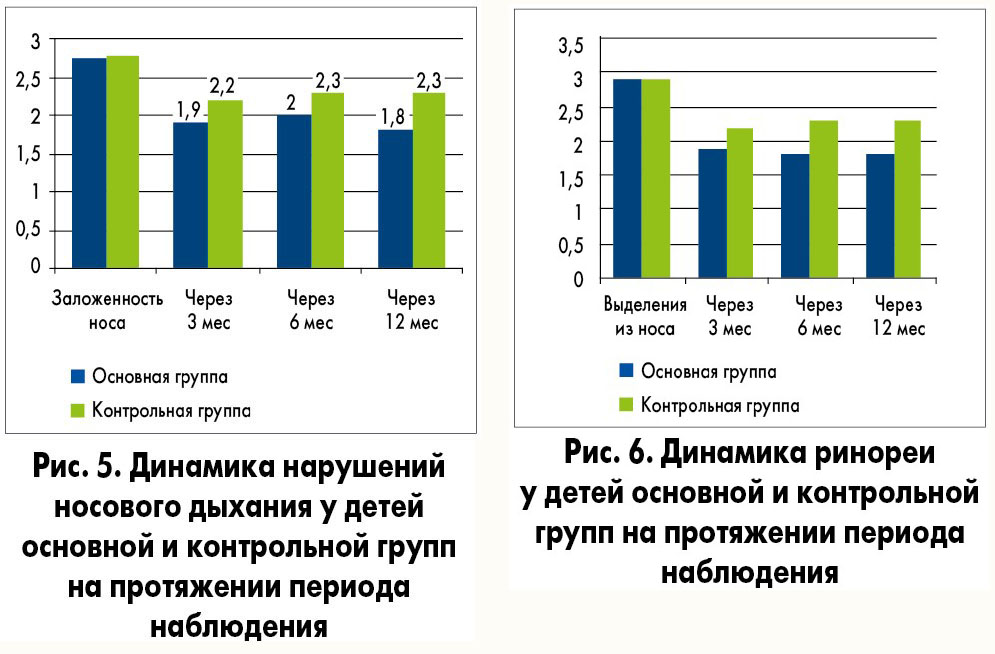
Посимптомное изучение основных жалоб детей с хроническими аденоидитами показало, что уже через 3 месяца вновь появляются существенные нарушения носового дыхания, выраженность которых на протяжении года практически возвращалась к исходному уровню у лиц контрольной группы и оставалась более стабильной у участников основной группы (рис. 5).
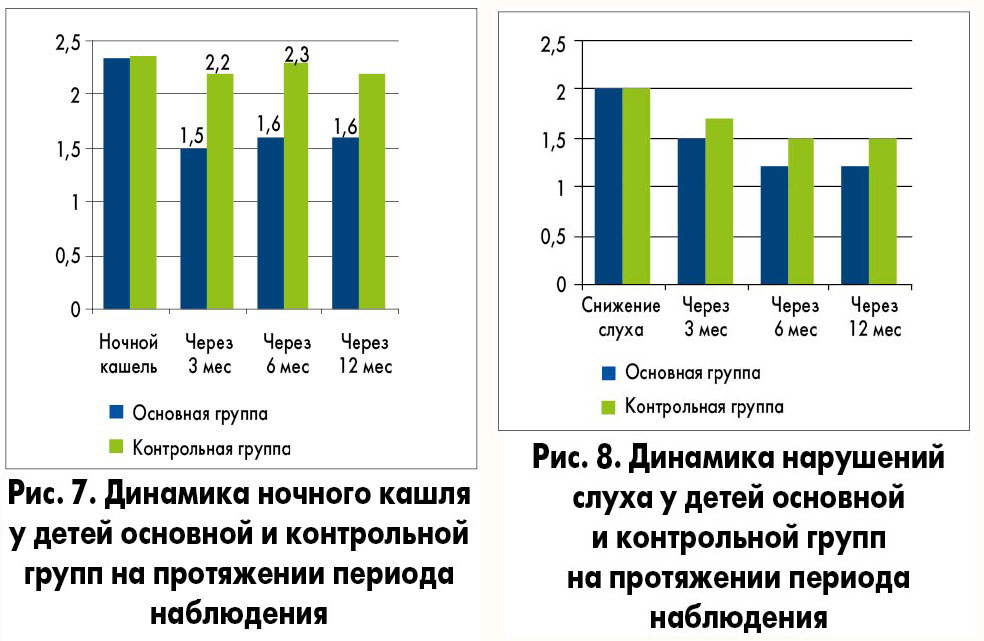
Схожие динамические нарушения отмечены при оценке выделений из носа (рис. 6), ночного кашля, вызванного синдромом постназального затекания (рис. 7), нарушений слуха (рис. 8). Применение препарата Синупрет® оказывало непосредственный терапевтический эффект при обострении хронического аденоидита, что позволило сократить срок лечения, быстро купировать симптомы заболевания уже на 3-й день от начала терапии.
Использование препарата Синупрет® позволило сократить длительность домашнего режима у детей с аденоидитами до 4,8 дня (в контрольной группе этот срок составил 6,7 дня; р<0,01). Предположительно, это связано с комбинированным комплексным механизмом действия препарата, который оказывает противовоспалительный эффект, а также регулирует секрецию и нормализует вязкость слизи. Эти факторы можно отнести к непосредственному результату лечения обострения аденоидита. Отмеченные нами на протяжении года уменьшение количества обострений аденоидита, снижение выраженности сопровождающих его симптомов (нарушения носового дыхания, ринореи, кашля и прочих) можно объяснить иммунологическим влиянием препарата, что требует дальнейшего изучения.
Выводы
- Терапия препаратом Синупрет® в сочетании с препаратом Аква Марис® на протяжении 2 недель значительно эффективнее применения одного лишь носового душа.
- Проведенное лечение с применением препарата Синупрет® способствует уменьшению количества обострений аденоидита, предупреждению оперативных вмешательств, позволяет сохранить важный иммунный орган – ГМ.
- Результаты проведенного исследования позволяют рекомендовать детям с хроническим аденоидитом без сопутствующих паразитарных, аллергических заболеваний терапию препаратом Синупрет® в сочетании с препаратом Аква Марис®.
- Для более точной оценки влияния препарата Синупрет® на отдаленный период течения заболевания требуется отдельное исследование с повторными курсами применения препарата при последующих обострениях.
Список литературы находится в редакции.
Medical Nature, № 5 (13), 2013 г.
Тематичний номер «Педіатрія» №1 (52) 2020 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....
Алергічний риніт (АР) є поширеним запальним захворюванням верхніх дихальних шляхів (ВДШ), особливо серед педіатричних пацієнтів. Ця патологія може знижувати якість життя, погіршувати сон та щоденну продуктивність. Метою наведеного огляду є надання оновленої інформації щодо епідеміології АР та його діагностики, з урахуванням зв’язку з бронхіальною астмою (БА). ...
Американська академія педіатрії (AAP) оновила рекомендації щодо контролю грипу серед дитячого населення під час сезону 2023-2024 рр. Згідно з оновленим керівництвом, для профілактики та лікування грипу в дітей необхідно проводити планову вакцинацію з 6-місячного віку, а також своєчасно застосовувати противірусні препарати за наявності показань. ...
Поширеність і вплив алергічних захворювань часто недооцінюють [1]. Ключовим фактором алергічної відповіді є імуноглобулін (Ig) Е, присутній на поверхні тучних клітин і базофілів. Взаємодія алергену з IgЕ та його рецепторним комплексом призводить до активації цих клітин і вивільнення речовин, у тому числі гістаміну, які викликають симптоми алергії [2]. Враховуючи ключову роль гістаміну в розвитку алергічних реакцій, при багатьох алергічних станах, включаючи алергічний риніт і кропив’янку, пацієнту призначають антигістамінні препарати [3, 4]....





.jpg)
.jpg)