Терапія депресії у дорослих пацієнтів в умовах первинної медичної допомоги

Депресія являє собою комплекс психічних порушень, що насамперед пов’язані з емоційною сферою. Цей поширений розлад є основною причиною інвалідності у світі та накладає значний тягар на пацієнта, негативно впливаючи на якість життя та соціальне функціонування. Якщо депресія набуває помірної чи тяжкої форми та не піддається лікуванню, то може стати серйозною проблемою для хворого й суспільства загалом. Міністерство охорони здоров’я та соціального забезпечення США (HHS) 2019 р. розробило клінічні рекомендації щодо лікування дорослих пацієнтів із депресією в умовах первинної медичної допомоги. Пропонуємо до вашої уваги огляд даних настанов.
Критерії діагностики захворювання
Для великого депресивного епізоду характерний період щонайменше два тижні, протягом якого спостерігається пригнічений настрій або втрата інтересу чи задоволення майже щодо всіх видів діяльності. В цей часовий проміжок можуть бути наявними п’ять (або більше) симптомів, що відображають зміни стану пацієнта залежно від попереднього. Принаймні одним із симптомів є пригнічений настрій, втрата інтересу або задоволення:
- пригнічений настрій;
- втрата інтересу чи задоволення майже щодо всіх видів діяльності;
- думки про смерть/самогубство;
- зменшення чи збільшення маси тіла;
- швидка стомлюваність, втрата енергії;
- безсоння або підвищена сонливість;
- психомоторна загальмованість чи ажитація;
- відчуття нікчемності, провини;
- порушення концентрації уваги.
Дистимія проявляється менш виразними симптомами, ніж велика депресія. Зазвичай вона маніфестує в дитячому та юнацькому віці й має бути наявною принаймні два роки поспіль без періоду відсутності симптомів понад два місяці. Поняття «депресивний розлад неуточнений» (NOS) застосовують, якщо при діагностуванні депресія не відповідає чітким критеріям тяжкості чи тривалості інших захворювань.
Скринінг
В умовах скринінгу рекомендовано застосовувати опитувальник, який заповнює сам пацієнт. Для щойно діагностованих хворих, осіб із давно підтвердженим діагнозом (принаймні щорічно), а також пацієнтів групи високого ризику, що, приміром, перенесли інсульт, страждають на деменцію, цукровий діабет, ішемічну хворобу серця, хронічний біль. До того ж важливою частиною початкової діагностики клінічної депресії, або великого депресивного розладу (ВДР) є оцінка вірогідності скоєння суїциду, яка має включати:
- аналіз факторів ризику самогубства, як-от безнадія, загальні коморбідні захворювання, зловживання психоактивними речовинами (ПАР) та/або суїцид у сімейному анамнезі, психотичні симптоми, життя на самоті з мінімальною соціальною підтримкою, попередні спроби самогубства;
- делікатну розмову з пацієнтом щодо наявності суїцидальних думок, їхнього змісту й частоти, намірів та планів;
- оцінку чинників, які підтверджують, що у пацієнта немає наміру скоїти самогубство;
- оцінку доступу хворого до засобів скоєння суїциду та ймоірність пов’язаних із ними летальних наслідків.
Якщо внаслідок проведеної оцінки виявлено значущий ступінь суїцидального ризику, потрібно негайно звернутися до лікаря для психіатричного обстеження на відповідному рівні надання медичної допомоги.
Клінічна оцінка та методи терапії
Цілі лікування включають:
- зменшення симптомів захворювання (якщо не вдалося досягти повного усунення);
- відновлення професійного та психосоціального функціонування;
- зниження ризику рецидиву.
В осіб із легкою та помірною клінічною депресією – переважно дистимією або депресивним розладом NOS, можна застосовувати лише психотерапію (якщо пацієнт вважає це за потрібне). У разі якщо прояви симптомів не зменшуються протягом 2‑3 місяців, рекомендовано розглянути можливість використання фармакологічного лікування. Необхідно провести клінічну оцінку осіб із середнім та тяжким ВДР (здебільшого великою депресією), перш ніж призначати медикаментозне лікування, незалежно від того, чи застосовується психотерапія. Комбінація фармакологічного лікування та психотерапії може мати переваги при складних випадках, як-от хронічні депресії. Також сумісне використання даних методів може бути ефективним для хворих, які мають часткову відповідь на один із даних варіантів лікування. Електросудомну терапію можна розглядати лише для певної категорії пацієнтів після консультації з фахівцем.
Фармакологічне лікування
Заходи й контроль терапії на первинному етапі
Антидепресивні засоби рекомендовано застосовувати як початкове лікування в осіб із депресивним розладом легкого й середнього ступеня тяжкості. Оскільки ефективність різних антидепресантів є порівнянною, при виборі конкретного препарату слід брати до уваги передбачувані побічні явища та безпеку/переносимість. Селективні інгібітори зворотного захоплення серотоніну (СІЗЗС) зазвичай є лікарськими засобами першого вибору, окрім випадків: непереносимості терапії через побічні ефекти в анамнезі пацієнта; високої ймовірності їхньої появи; приймання пацієнтом інших медикаментів, що супроводжується ризиком лікарських взаємодій; позитивної відповіді на антидепресанти інших класів в особистому/сімейному анамнезі пацієнта. На початку лікування СІЗЗС, можливо, варто застосовувати низькі дози, щоб звести до мінімуму небажані явища та поліпшити комплаєнс. Хворим похилого віку рекомендовано зменшувати стартові дози препаратів удвічі. Також у деяких випадках слід розглянути застосування СІЗЗС у нижчих початкових дозах для жінок.
Для оцінки ефективності та побічних реакцій, асоційованих із застосовуваними препаратами, а також коригування терапії з метою поліпшення відповіді пацієнта на ліки зазвичай необхідні часті консультації з фахівцем протягом перших 4‑12 тижнів лікування. Перший візит до лікаря рекомендований упродовж 1‑4 тижнів від початку терапії. Під час наступних консультацій проводять повторну діагностичну оцінку та аналізують зміни виразності симптомів депресії та функціонування хворого. На 12-му тижні лікування пацієнт має відвідати лікаря щонайменше тричі для контролю перебігу хвороби та терапії. Якщо призначене лікування узгоджене з психотерапевтом, лише один із цих трьох візитів має бути до лікаря первинної ланки. При виникненні будь-яких небажаних реакцій хворий повинен зателефонувати йому для отримання консультації. Таким чином, необхідний регулярний моніторинг безпеки терапії.
Терапевтичні стратегії на вторинному етапі
Ранні ознаки позитивної відповіді пацієнта іноді можна помітити вже через тиждень лікування, але зазвичай для цього потрібно 4‑6 тижнів. Необхідне проведення адекватної терапії протягом 6‑8 тижнів, щоб лікар міг дійти клінічного висновку щодо того, як хворий реагує на конкретний препарат. Якщо пацієнт нормально переносить побічні ефекти, висхідне титрування дози препарату є першою стратегією коригування лікування. У разі якщо прояви симптомів депресії зменшуються, але побічні ефекти є нестерпними, варто розглянути зниження дози лікарського засобу. Будь-якої з цих стратегій слід дотримуватися протягом перших 6‑8 тижнів, якщо вони є корисними для підвищення відповіді пацієнта на лікування.
Якщо пацієнт не відповідає на терапію конкретним СІЗЗС або не переносить його через побічні ефекти, доцільно спробувати перехід на інший СІЗЗС. Додаткові альтернативи включають призначення антидепресанту іншого класу, комбінування антидепресантів або додавання стимуляторів, літію чи гормону щитоподібної залози. Контролювати застосування даних стратегій має лікар-психіатр.
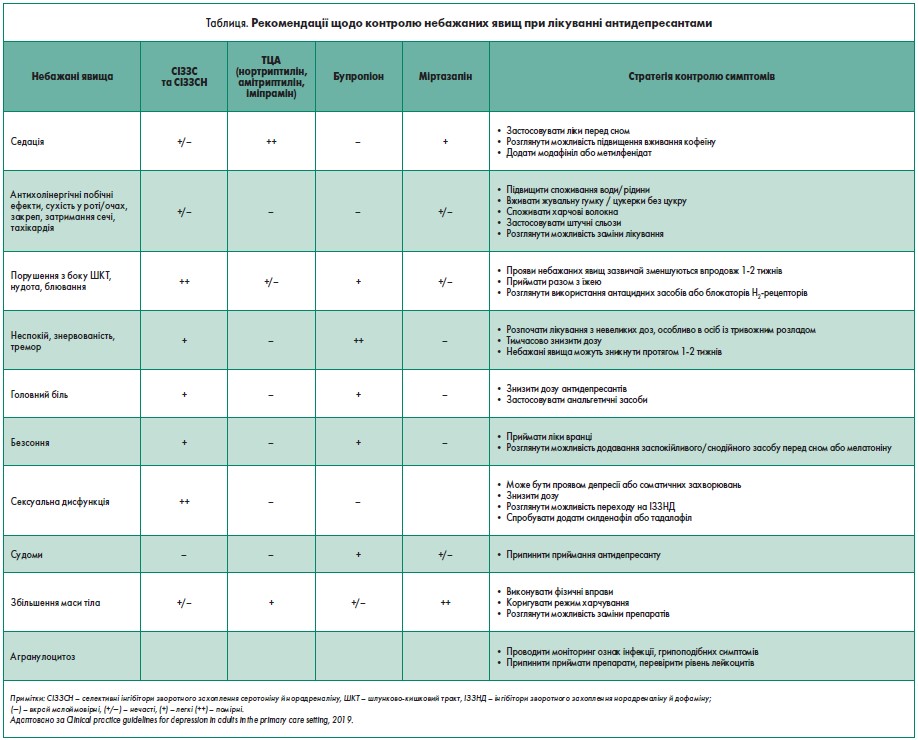
Контроль профілю безпеки антидепресантів
Небажані явища становлять дві третини причин передчасного припинення приймання антидепресантів. Більшість із них проявляються на початковому етапі та обмежені в часі. Серед найпоширеніших – зниження апетиту, нудота, діарея, ажитація, тривожність і головний біль. Стійкі або пізні побічні ефекти включають апатію, швидку стомлюваність, підвищення маси тіла та сексуальну дисфункцію. Через них пацієнт може потребувати призначення додаткових ліків або переведення на інший антидепресант.
Стратегії контролю побічних реакцій антидепресантів включають:
- формулювання пацієнтом скарги на побічні ефекти, які його турбують;
- спостереження за станом хворого та його підтримка (деякі небажані явища минають упродовж 1‑2 тижнів);
- тимчасове зниження дози;
- лікування проявів побічних ефектів;
- перехід на інший антидепресант;
- відміна ліків і початок психологічного консультування.
Продовження лікування
Якщо у пацієнта із клінічною депресією спостерігалися адекватні преморбідні прояви, і він не має обтяжливого сімейного анамнезу депресії, ефективне лікування слід продовжувати принаймні 12 місяців, перш ніж розглянути питання стосовно його припинення. Необхідно поступово зменшувати дозування препаратів, щоб уникнути розвитку синдрому скасування.
Якщо клінічна депресія має хронічний або рецидивувальний перебіг, є «подвійною» (великий депресивний епізод разом із дистимією) або у пацієнта до того ж наявний сімейний анамнез депресії, доцільно розглянути призначення підтримувальної терапії ефективним антидепресантом на невизначений строк. Факторами ризику рецидиву клінічної депресії є попередній епізод ВДР, дистимія, додаткова психіатрична діагностика, наявність коморбідного соматичного захворювання або зловживання ПАР.
Направлення на психіатричну консультацію
Направити пацієнта для отримання психіатричної консультації, лікування та/або психотерапії можна в будь-який час на розсуд лікаря первинної ланки та/або хворого. Настійно рекомендовано розглянути звернення хворого до психіатра за будь-якої з таких обставин:
- наявність вагомих доказів небезпеки для себе та інших;
- можливий розвиток біполярного афективного розладу (особливо за очевидних проявів надмірної енергійності, відсутності потреби у сні); застосування антидепресантів за наявності ознак біполярного афективного розладу може ще більше дестабілізувати клінічну картину;
- наявність психотичних симптомів;
- депресія, резистентна до лікування;
- депресія під час вагітності та післяпологового періоду
- депресія у дитячому віці;
- депресія із супутніми психіатричними розладами / зловживанням ПАР;
- депресія, що супроводжується порушенням харчування;
- коморбідні депресія та деменція;
- депресія із супутнім тяжким/хронічним соматичним захворюванням.
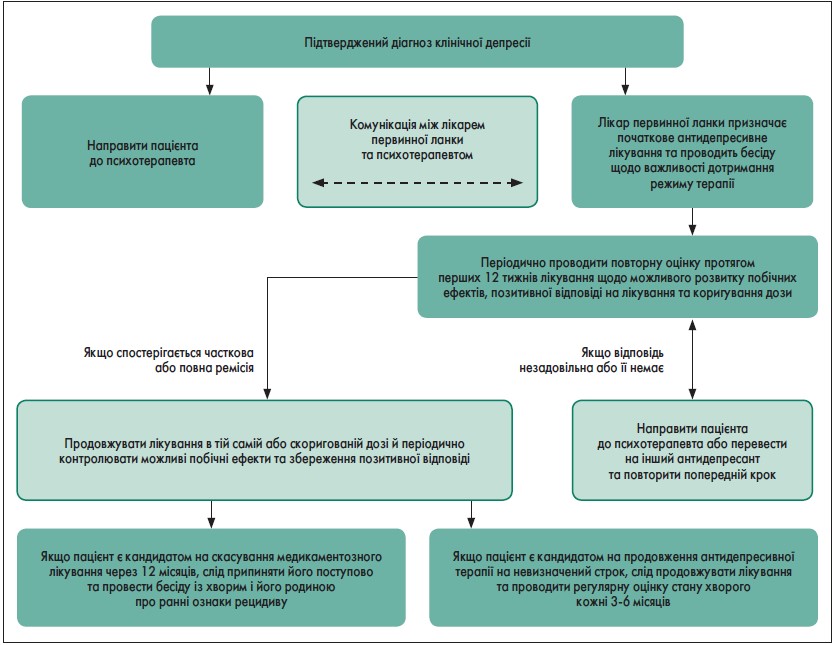
Рисунок. Алгоритм клінічних рекомендацій щодо ведення дорослих пацієнтів із депресією
в умовах первинної медичної допомоги
Примітка: Адаптовано за Clinical practice guidelines for depression in adults in the primary care setting, 2019.
На рисунку наведений алгоритм клінічних практичних рекомендацій щодо ведення дорослих пацієнтів із депресією в умовах первинної медичної допомоги. У таблиці представлені рекомендації щодо контролю небажаних явищ при лікуванні антидепресантами.
Підготувала Олена Коробка
Оригінальний текст документа читайте на сайті www.hhs.gov
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (52) 2020 р.
СТАТТІ ЗА ТЕМОЮ Психіатрія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
З кожним роком збільшується кількість випадків порушення функцій органів і систем, обумовлених психічними факторами. Саме тому психосоматичні розлади посідають щоразу більше місце в захворюваності населення. У лютому відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані питання про здоров’я жінки в різні вікові періоди», під час проведення якого виступив завідувач кафедри неврології, нейрохірургії та психіатрії Ужгородського національного університету, доктор медичних наук, професор Михайло Михайлович Орос із доповіддю «Психосоматичні розлади, асоційовані з синдромом тотального нервового виснаження»....
Через травмувальні ситуації, пов’язані з війною в Україні, суттєво погіршився стан психічного здоров’я населення, що потребує посилення заходів для надання постраждалим своєчасної медичної допомоги. У березні у форматі онлайн відбулася науково-практична конференція з міжнародною участю «Психіатрія, наркологія, клінічна психологія та загальна медична практика: міждисциплінарні питання сучасності». Було розглянуто проблеми організації психіатричної допомоги в умовах протистояння військовій агресії, а також актуальні питання психіатричної, наркологічної, медико-психологічної та психотерапевтичної допомоги постраждалим. ...
Буспірон, який було розроблено в 1986 р., дотепер не втратив прихильності лікарів (Shmuts et al., 2020; Howland, 2015). З моменту схвалення Управлінням з контролю за якістю продуктів харчування та лікарських засобів США (FDA) для застосування при генералізованому тривожному розладі (1986) буспірон застосовували переважно як анксіолітичний засіб, утім, спектр показань до його призначення може розширитися завдяки нещодавно виявленим нейробіологічним ефектам, а також хорошому профілю безпеки і переносимості (Howland, 2015; Wilson et al., 2021)....