Оптимізація клінічних результатів при астмі та хронічному обструктивному захворюванні легень в аспекті задоволеності використанням інгалятора та прихильності пацієнта до лікування
За матеріалами симпозіуму в рамках міжнародного конгресу Європейського респіраторного товариства
Що насправді має значення для пацієнтів з астмою та хронічним обструктивним захворюванням легень
 Професор Хосе Луїс Іск’єрдо, відділення пневмології Університетської клініки Гвадалахари, Університет Алькала (м. Мадрид, Іспанія)
Професор Хосе Луїс Іск’єрдо, відділення пневмології Університетської клініки Гвадалахари, Університет Алькала (м. Мадрид, Іспанія)
Під час вибору стратегії лікування пацієнтів з астмою та хронічним обструктивним захворюванням легень (ХОЗЛ) медичні фахівці (МФ) звертають основну увагу на ефективність і безпеку методів. Однак існують інші фактори, котрі слід ураховувати для забезпечення максимальної прихильності пацієнта до лікування, як-от технічні характеристики інгаляційної терапії [1].
Доволі дивно, але два систематичні огляди використання інгаляційних пристроїв показали, що значна частина МФ неправильно використовує інгаляційні пристрої, а пацієнти застосовують неправильну техніку проведення інгаляції; за останні 40 років (1975-2014) ця ситуація не змінилася на краще [2, 3]. Неправильна техніка проведення інгаляції може значно зменшити кількість препарату, що осідає в легенях, а отже, знизити ефективність лікування. Саме тому правильна техніка проведення інгаляції так само важлива, як й ефективність і безпека фармакологічного засобу.
Значимість стосунків між пацієнтом і МФ
 Для належного проведення лікування, що відповідає потребам пацієнта, МФ необхідно отримати від хворого достовірну інформацію [4]. У дослідженні COPD MIRROR більшість пацієнтів заявили, що вони були не зовсім чесними з МФ, який проводив лікування, а значна частина пульмонологів і лікарів загальної практики не помітили недостатньої чесності хворих під час роботи з ними [5]. Поліпшення стосунків між пацієнтами та МФ є важливим для забезпечення відкритого та чесного обговорення, що дасть змогу приймати оптимальні рішення стосовно вибору відповідних варіантів лікування.
Для належного проведення лікування, що відповідає потребам пацієнта, МФ необхідно отримати від хворого достовірну інформацію [4]. У дослідженні COPD MIRROR більшість пацієнтів заявили, що вони були не зовсім чесними з МФ, який проводив лікування, а значна частина пульмонологів і лікарів загальної практики не помітили недостатньої чесності хворих під час роботи з ними [5]. Поліпшення стосунків між пацієнтами та МФ є важливим для забезпечення відкритого та чесного обговорення, що дасть змогу приймати оптимальні рішення стосовно вибору відповідних варіантів лікування.
Основною метою лікування ХОЗЛ, із погляду хворого, є мінімізація симптомів, підтримання щоденної активності й уникнення загострень [6, 7]. Однак МФ і пацієнти не завжди мають однакову думку щодо впливу хвороби на повсякденне життя чи задоволеність лікуванням. Було виявлено, що розбіжність у поглядах між хворим і МФ траплялася частіше серед пацієнтів із поганим контролем астми порівняно з хворими з контрольованою астмою [8].
Фактори поведінки пацієнта, що впливають на прихильність до інгаляційної терапії
Погана прихильність до інгаляційної терапії та неправильна техніка проведення інгаляції негативно впливають на результати лікування астми та ХОЗЛ навіть за умови вибору ефективного методу лікування. Наприклад, неправильне використання дозуючого аерозольного інгалятора (ДАІ) асоційоване зі зниженням стабільності астми, а погана прихильність до інгаляційної терапії – зі збільшенням смертності від ХОЗЛ [9, 10]. Зважаючи на це, важливо покращити задоволеність пацієнта лікуванням, оскільки хворі з високим рівнем загальної задоволеності використанням інгалятора частіше виявляють прихильність до терапії [11].
Уподобання пацієнтів у використанні інгаляторів були оцінені в кількох дослідженнях. Наприклад, випробування в умовах реальної клінічної практики ASCONA за участю 778 хворих із середньою та тяжкою формами астми в 59 лікарнях Іспанії виявило, що більша частка пацієнтів повідомила про задоволеність використанням інгалятора сухопорошковими інгаляторами (СПІ) порівняно з ДАІ (52% проти 28%; p<0,001) [12]. Зрештою, розуміння вподобань хворих у використанні інгаляторів зумовлює більшу прихильність до лікування та кращий контроль астми [14]. Крім цього, в субаналізі 328 пацієнтів із цього самого дослідження більша частка пацієнтів були задоволені використанням Easyhaler® (Orion Corporation, Orion Pharma [Fin], Espoo, Фінляндія) порівняно з Turbuhaler® (AstraZeneca UK Limited, Кембридж, Велика Британія) чи Diskus® (GlaxoSmithKline, Брентфорд, Велика Британія) (62% проти 43%; р=0,01) [13]. Зрештою, розуміння вподобань пацієнтів у використанні інгаляторів сприяє більшій прихильності до лікування та кращому контролю астми [14].
Хоча МФ зазвичай зосереджують свою увагу на ефективності та безпеці методів лікування астми та ХОЗЛ, уподобання пацієнтів щодо інгаляційних пристроїв також мають велике значення, оскільки вони впливають на прихильність до лікування та його результати.
Опанування техніки проведення інгаляцій
 Професор Федеріко Лаворіні, Флорентійський університет (Італія)
Професор Федеріко Лаворіні, Флорентійський університет (Італія)
Еволюція інгаляційної терапії респіраторних захворювань налічує тисячі років. Важливими віхами розвитку сучасних інгаляційних приладів для респіраторної медицини є впровадження у XX столітті ДАІ та СПІ [15].
Технічні характеристики інгаляційних пристроїв
У ДАІ після активації приладу суміш, до складу котрої входить лікарський засіб і пропелент, виштовхується з дозуючої камери. Сучасні ДАІ суттєво не відрізняються від оригінального пристрою, впровадженого в 1956 році, проте технічні характеристики пристрою з того часу значно покращилися, що зумовило підвищення його ефективності [16]. Наприклад, у результаті вдосконалення складу аерозольних препаратів було зменшено розмір частинок, що дало змогу підвищити легеневу депозицію та зменшити осадження препарату в гортані [17].
СПІ, на відміну від ДАІ, активується зусиллям вдиху пацієнта, що спричиняє падіння тиску та створює повітряний потік через інгалятор. Енергія, пов’язана з потоком повітря, використовується для деагломерування дрібних частинок лікарського засобу від більших частинок носія. Оскільки вивільнення порошку відбувається в результаті вдиху хворого, потреба в координації ручного управління й управління диханням відсутня. Турбулентний повітряний потік створюється завдяки зусиллям вдиху пацієнта й опору інгалятора [18]. Опір потоку повітря, котрий проходить через СПІ, – це стала характеристика, що є унікальною для кожного інгалятора, а сила вдиху – це характеристика пацієнта. Разом ці дві характеристики визначають швидкість потоку повітря, котрий проходить через інгалятор [19].
Оптимальна доставка лікарського засобу за допомогою інгаляційних пристроїв
Досить поширеною є хибна думка, що хворі на астму чи ХОЗЛ можуть мати труднощі зі створенням потоку достатньої швидкості, який проходить через СПІ з високим внутрішнім опором. Піковий потік вдиху завжди був ключовим фактором використання СПІ.
Сила вдиху пацієнта визначає кількість енергії, доступної для деагломерації порошку. Однаковий вихід енергії може бути досягнутий або зі слабким потоком вдиху через інгалятор із високим внутрішнім опором, або із сильним потоком вдиху через інгалятор із низьким внутрішнім опором. Встановлено, що потік вдиху хворого, який становить 30 л/хв, є достатнім для деагломерації порошку й однорідності дози, котра доставляється. Було показано, що майже всі пацієнти з астмою та ХОЗЛ досягають цієї швидкості потоку [21-23, 26].
Доставка дози, консистенція дози та надійність для щоденного використання – важливі характеристики інгаляційних пристроїв.
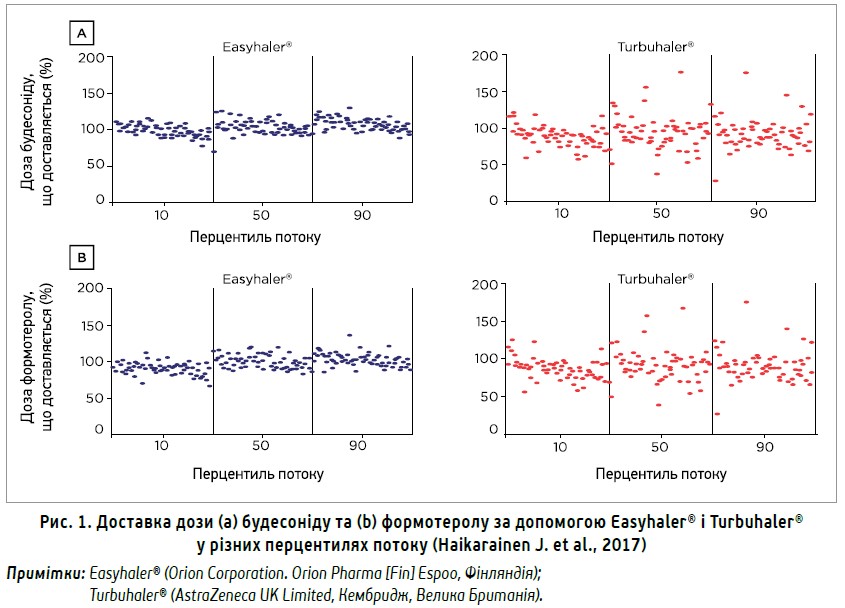
У дослідженні in vitro, в якому порівнювали доставку дози будесоніду та формотеролу за допомогою пристроїв Easyhaler® і Turbuhaler® при різних швидкостях повітряного потоку, було показано, що Easyhaler® забезпечує кращу доставку дози та її однорідність при всіх швидкостях потоку (рис. 1). Зміни вологості повітря, падіння пристрою, вплив вібрацій і заморожування-відтавання також не впливають на однорідність дози в разі використання Easyhaler®.
Сучасні інгаляційні пристрої – результат багаторічних досліджень й інноваційних технологій. Зусилля вдиху пацієнта й отримана енергія, пов’язана з потоком повітря, є ключовими факторами деагломерації та доставки лікарського засобу (незалежно від опору пристрою).
Фактори поведінки пацієнта, що впливають на успішність лікування астми та ХОЗЛ
 Марк Л. Леві, лікар загальної практики (м. Лондон, Велика Британія)
Марк Л. Леві, лікар загальної практики (м. Лондон, Велика Британія)
Задоволеність хворих і правильне використання інгаляційних пристроїв є невід’ємними факторами ведення пацієнтів з астмою та ХОЗЛ. Водночас випадки неправильної техніки проведення інгаляції є досить поширеними й зазвичай їх кількість зростає з віком хворого й у зв’язку зі складністю конструкції пристрою [27-29].
Існує багато опублікованих даних, які свідчать про взаємозв’язок між неправильною технікою проведення інгаляції та поганими результатами лікування астми й ХОЗЛ [30-33].
Обнадійливим є той факт, що в дослідженні за участю понад 1600 пацієнтів з астмою чи ХОЗЛ було виявлено: в тих хворих, у яких було перевірено правильність техніки проведення інгаляції, ризик припущення критичних помилок був нижчим; це вказує на позитивний вплив регулярної перевірки правильності техніки проведення інгаляції [33]. Перехід на використання інгаляторних пристроїв МФ в одному дослідженні показав, що велика частка молодих лікарів не може правильно продемонструвати використання інгаляційних пристроїв [34].
В іншому дослідженні також було показано, що лише 5% лікарів-інтернів застосовували ДАІ абсолютно правильно. Після проведення індивідуальних тренінгів ця цифра зросла до 73% [35].
Вибір відповідного інгалятора
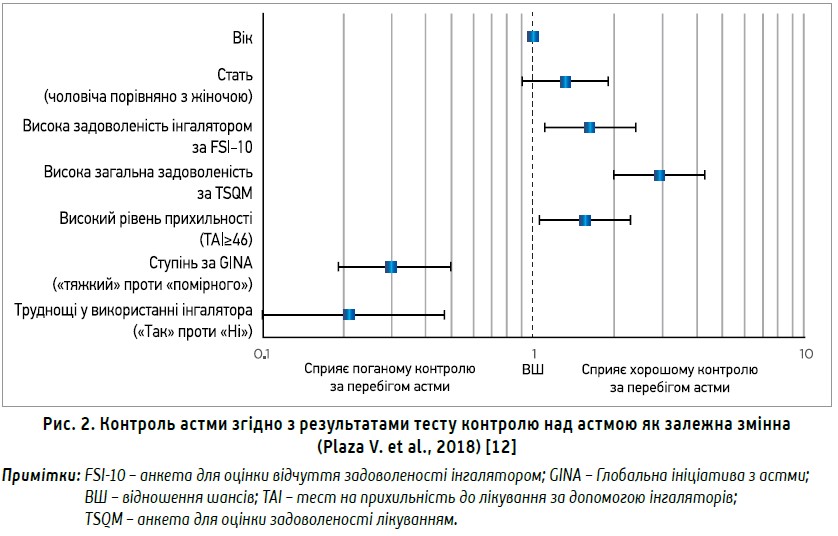
Щоб допомогти лікарю здійснити правильний вибір інгалятора, було сформульовано 6 загальних вимог пацієнта до ідеального інгалятора: ефективний, продуктивний, має привабливий дизайн, стійкий до помилок, легкий в опануванні й такий, на використання котрого можна легко перейти після іншого пристрою [22]. Хоча було показано, що задоволеність використанням інгалятора підвищує прихильність до лікування та контроль астми [12], хворі не завжди обирають інгалятор, який вони вміють правильно використовувати.
Дослідження в умовах реальної клінічної практики ASCONA підтвердило, що висока задоволеність пацієнтів інгалятором корелювала з більшою прихильністю до лікування та кращим контролем астми (рис. 2) [12]. Зміна інгаляційного пристрою – ще одна стратегія, котра може покращити результати лікування.\
Навчання техніки проведення інгаляції
Існують різні методи вдосконалення техніки проведення інгаляції пацієнтами, включаючи навчальні пристрої, відеозаписи, що демонструють техніку проведення інгаляції, вебсайти, індивідуальні заняття та заняття в малих групах, а також спеціалізовані клініки, де навчають проведенню техніки в дітей [38, 41]. Повторне оцінювання та корекція техніки проведення інгаляції є життєво важливими кроками для забезпечення оптимальної доставки ліків до легень та покращення результатів лікування. Наприклад, у рандомізованому контрольованому дослідженні було показано, що повторне навчання кваліфікованими фармацевтами на 0-му, 1-3-му та 6-му місяці значно покращило техніку проведення інгаляції та функцію легень. Показник правильності техніки проведення інгаляції помітно знизився через 3 міс, що вказує на необхідність регулярної перевірки правильності виконання техніки [42].
Належне опанування техніки використання інгаляційного пристрою важливе не лише для пацієнтів, а й для лікарів, які прописують ліки, та фармацевтів. Важливо, щоб пацієнти були задоволені використанням інгалятора, а для забезпечення кращої прихильності до лікування та кращих його результатів необхідний багаторазовий тренінг щодо опанування техніки проведення інгаляції.
Надання пацієнтам можливості самостійно проводити підтримувальну та полегшувальну терапію
 Професор Ерік Бейтман, Кейптаунський університет (Південно-Африканська Республіка)
Професор Ерік Бейтман, Кейптаунський університет (Південно-Африканська Республіка)
Існують кілька науково обґрунтованих методів, які можуть покращити прихильність до лікування у хворих на астму. Це, наприклад, такі клінічні підходи, як відвідування вдома підготовленими викладачами з контролю за перебігом астми та засоби електронної охорони здоров’я, як-от нагадування про правильне використання інгаляторів, які надсилаються на мобільні телефони [43, 44]. Проте складність цих стратегій полягає в необхідності підтримувати бажання пацієнтів досягти довготривалої прихильності та клінічної вигоди. Надання хворим можливості самостійно керувати перебігом своєї хвороби за допомогою терапевтичного підходу, котрий узгоджується з повсякденним життям пацієнта, здатне підвищити прихильність і покращити результати лікування.
Було показано, що дві терапевтичні стратегії здатні поліпшити прихильність до лікування: проведення процедури 1 р/день, а не 2 р/день, а також проведення підтримувальної та полегшувальної терапії самим пацієнтом [45-48]. У разі підтримувальної та полегшувальної терапії комбінований інгаляційний пристрій, який містить препарат для полегшення дихання (наприклад, формотерол, β2-агоніст тривалої дії зі швидким початком бронхолітичної дії) та низьку дозу інгаляційного кортикостероїда (ІКС), застосовують як підтримувальну терапію, так і для полегшення симптомів. ПЗТ має високу ефективність у зменшенні випадків погіршення стану та тяжких загострень астми.
Це пояснюється тим, що лікування призначається на початку загострення астми й ефективно титрується відповідно до симптомів, що зумовлює підвищення дози компонента ІКС, коли виникає загроза загострення. Пацієнтам на підтримувальній і полегшувальній терапії не потрібен β2-агоніст короткої дії (БАКД).
У кількох дослідженнях було підтверджено, що підтримувальна та полегшувальна терапія із застосуванням будесоніду + формотеролу зменшує тяжкі загострення на 30-70% порівняно з високою дозою ІКС + БАКД за потреби та β2-агоністом тривалої дії / комбінацією ІКС + БАКД (за потреби) (як у разі доз, які дорівнюють дозам будесонід + формотерол, так і за умови вищих доз) [49-54]. Ретроспективний аналіз даних дослідження AHEAD продемонстрував, що чим більша потреба у використанні препаратів для полегшення дихання (>6 або >8 інгаляцій/добу проти >2 або >4 інгаляцій/добу), тим більша користь ПЗТ із застосуванням будесоніду + формотеролу з огляду на ризик загострення після першого дня застосування високої дози препарату для полегшення дихання.
У дослідженні, що оцінює ефективність і безпеку підтримувального лікування та ПЗТ із застосуванням комбінованого інгалятора, котрий містить будесонід + формотерол, у пацієнтів з астмою з ризиком серйозних загострень підтримувальна та полегшувальна терапія не лише зменшила загострення порівняно зі стандартним режимом уведення будесоніду + формотеролу та сальбутамолу (за потреби), а й зменшила кількість випадків неприхильності до терапії [55].
Надмірна залежність від підтримувальної та полегшувальної терапії
За допомогою електронного моніторингу використання інгаляторів у пошуковому ретроспективному аналізі було проведено оцінку використання інгаляційного β2-агоніста за 14 днів до того, як пацієнти потрапили до лікарні з тяжкою формою астми. Значна частка хворих протягом тривалого періоду приймала дуже високі дози інгаляційних β2-агоністів, які перевищували поріг, установлений для огляду даних [56]. Саме тому для пацієнтів важливо не зловживати БАКД, а звернутися по медичну допомогу, щоб запобігти виникненню подій, які є потенційно небезпечними для життя. Як «страхувальну сітку для хворих на астму» можна застосовувати письмовий план дій для хворих із самодопомоги при загостреннях хвороби [57]. Три науково обґрунтовані стратегії медикаментозного лікування включають збільшення підтримувальної дози ІКС у 4 рази, самостійне введення високодозового перорального кортикостероїда та ПЗТ або застосування протизапального препарату для полегшення дихання.
Проведення підтримувальної та полегшувальної терапії в разі легкої форми астми
Проведення підтримувальної та полегшувальної терапії при легкій формі астми також було досліджено [58-60]. У рандомізованому подвійному сліпому випробуванні SYGMA‑1 частота тяжких і середніх загострень зменшилася на 60%, а частота тяжких загострень – на 64% за умови використання будесоніду + формотеролу за потреби порівняно з тербуталіном за потреби в пацієнтів із легкою формою астми.
У дослідженні в умовах реальної клінічної практики NOVEL START, у якому вивчали застосування протизапального полегшувального засобу при легкій формі астми, було показано, що ризик загострення астми при використанні будесоніду + формотеролу за потреби був нижчим, аніж у разі застосування альбутеролу за потреби. Це випробування також визначило загострення хвороби при використанні високих доз препаратів, яке потребувало термінової медичної консультації чи введення системних кортикостероїдів. Кількість випадків, коли виконувалися критерії для невідкладної медичної допомоги, становила 36 у групі альбутеролу, 24 – у групі регулярного введення будесоніду + БАКД, 13 – у групі будесоніду + формотеролу за потреби; тенденція для курсу системних кортикостероїдів була схожою. Отже, будесонід + формотерол (за потреби) перевершував чинний стандарт допомоги Глобальної ініціативи з астми (GINA) на етапі 2 [61].
Враховуючи ці дані, Глобальна стратегія лікування та профілактики астми GINA 2019 року більше не підтримує лікування із застосуванням лише БАКД на етапі 1 і для полегшення симптомів рекомендує завжди використовувати бронходилататор із низькою дозою ІКС (бажано в одному інгаляторі). Формотерол (за потреби) в поєднанні з ІКС представлений як бажаний знеболювальний засіб на всіх етапах лікування астми. Ця терапевтична стратегія дає змогу пацієнтам самостійно керувати перебігом астми за допомогою одного інгалятора та пропонує безперервність лікування на всіх етапах.
Резюме
 Пьотр Куна, професор кафедри терапії Медичного університету м. Лодзь (Польща)
Пьотр Куна, професор кафедри терапії Медичного університету м. Лодзь (Польща)
Задоволеність пацієнта використанням інгалятора, вподобання хворого та правильна техніка проведення інгаляції є ключовими факторами встановлення кращого контролю над перебігом астми та поліпшення результатів лікування ХОЗЛ. У пристроях із високим внутрішнім опором швидкість потоку, необхідна для досягнення виходу енергії, що забезпечить деагломерацію порошку, нижча, ніж у пристроях із низьким внутрішнім опором. Отже, зусилля вдиху лише в поодиноких випадках є обмежувальним фактором при виборі інгалятора. Простий підхід, який передбачає ПЗТ із використанням одного інгалятора, не суперечить щоденному режиму життя людини та надає пацієнтам можливість самостійно контролювати перебіг хвороби.
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
Optimising clinical outcomes in asthma and chronic obstructive pulmonary disease:
focus on inhaler satisfaction and patient adherence. EMJ Respir. 2019; 7 (1): 42-50.
Медична газета «Здоров’я України 21 сторіччя» № 16 (485), 2020 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...