Как помочь пациенту бросить курить: методические рекомендации
Как известно, курение является модифицируемым фактором риска развития сахарного диабета 2 типа, сердечно-сосудистых заболеваний, злокачественных новообразований и нарушений репродуктивного здоровья. Главную роль в борьбе с курением играет врач общей практики, который обязан информировать пациента о последствиях воздействия табачного дыма на организм и оказывать помощь в прекращении курения.
В настоящее время взаимоотношения врача и курящего пациента регламентируются приказом Министерства здравоохранения Украины от 03.08.2012 № 801 «Про затвердження та впровадження медико-технологічних документів зі стандартизації медичної допомоги при припиненні вживання тютюнових виробів» и утвержденными методическими рекомендациями. Данные нормативные акты основаны на принципах лечения табачной зависимости и прекращения употребления табака, которые были утверждены на IV конференции сторон Рамочной конвенции Всемирной организации здравоохранения по борьбе с потреблением табака.
Согласно этим принципам тактика поведения врача должна состоять из пяти шагов (5 А).
1. Ask – спросить
Врачу необходимо систематически опрашивать пациентов относительно статуса курения и регистрировать результат в специальной медицинской документации. Пациенты подразделяются на несколько групп: никогда не куривших, куривших в прошлом, курящих ежедневно, курящих эпизодически. Курящим в настоящее время и лицам в возрасте моложе 25 лет вопрос о статусе курения необходимо задавать 1 раз в год. Особенно внимательно следует опрашивать пациентов, которые бросили курить, так как у этих людей велика вероятность рецидива, преимущественно в течение первого года после отказа от данной привычки. Необходимо обращать внимание пациентов на то, что курение кальяна, сигар и трубки также оказывает отрицательное влияние на организм.
В медицинской документации помимо статуса курения необходимо указывать стаж курения, количество выкуриваемых сигарет в течение суток, наличие в прошлом попыток отказа от курения, причины возврата к потреблению табачных изделий, степень никотиновой зависимости и готовность пациента к отказу от курения.
2. Assess – установить диагноз
Для постановки диагноза необходимо определить характер табачной зависимости у пациента (психологическая или физиологическая). Оценку степени никотиновой зависимости проводят с помощью теста Фагерстрема.
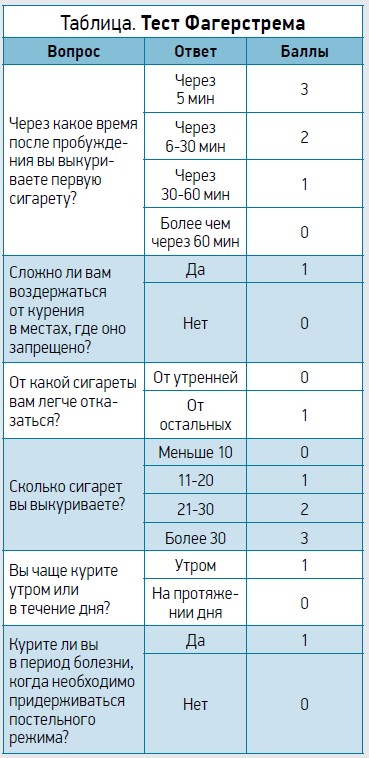 Показатель 0-2 балла свидетельствует об очень слабой никотиновой зависимости, 3-4 – слабой зависимости, 5 – средней, 6-7 баллов – высокой зависимости, 8-10 – очень высокой. Результаты этого теста необходимо учитывать при отказе пациента от курения, так как у человека с высокой и очень высокой зависимостью могут возникнуть синдром отмены и потребность в фармакотерапии. В большинстве случаев синдром отмены проявляется сильным желанием закурить, тревогой, депрессией, уменьшением концентрации внимания, ухудшением настроения, раздражительностью, повышенной возбудимостью, сонливостью, головной болью, головокружением, тремором, потливостью, болью в мышцах, усилением кашля, затруднением отхождения мокроты, чувством голода. Подобные симптомы могут сохраняться до 3 мес.
Показатель 0-2 балла свидетельствует об очень слабой никотиновой зависимости, 3-4 – слабой зависимости, 5 – средней, 6-7 баллов – высокой зависимости, 8-10 – очень высокой. Результаты этого теста необходимо учитывать при отказе пациента от курения, так как у человека с высокой и очень высокой зависимостью могут возникнуть синдром отмены и потребность в фармакотерапии. В большинстве случаев синдром отмены проявляется сильным желанием закурить, тревогой, депрессией, уменьшением концентрации внимания, ухудшением настроения, раздражительностью, повышенной возбудимостью, сонливостью, головной болью, головокружением, тремором, потливостью, болью в мышцах, усилением кашля, затруднением отхождения мокроты, чувством голода. Подобные симптомы могут сохраняться до 3 мес.
3. Advise – советовать
Врач, в особенности врач общей практики, должен найти подход к больному и в строгой, но доброжелательной форме посоветовать ему отказаться от курения. Особенно это важно для пациентов с уже диагностированной патологией (хроническим обструктивным заболеванием легких, сердечно-сосудистыми заболеваниями), так как отказ от курения в данном случае имеет прогностическое значение.
4. Assist – содействовать
Если пациент высказал желание отказаться от курения, необходимо во всем ему содействовать. Совместно следует составить план действий, назначить дату прекращения курения, обсудить вероятность возникновения синдрома отмены, объяснить, как избежать срыва (не злоупотреблять алкоголем, не переедать). Независимо от назначения фармакотерапии пациент должен увеличить потребление минеральной воды, соков, щелочных отваров, заменить сахар медом, увеличить потребление продуктов, богатых витаминами А, В1, В12, С, Е, РР, осуществлять прогулки на свежем воздухе, проводить дыхательную гимнастику, при усилении кашля – принимать отхаркивающие средства. Немаловажной в этой ситуации является поддержка родных и друзей, которые могут создать благоприятные условия для отказа от курения.
5. Arrange follow up – организовать наблюдение
Поскольку отказ от курения – процесс достаточно длительный, врач должен постоянно контактировать с пациентом для профилактики возврата к курению, опасность которого особенно велика в течение первых 6 мес. Встречи с пациентом, который бросает курить, должны проходить не реже 1 раза в 2 нед в течение 1-го и 1 раза в 3 нед – 2-го и 3-го месяцев. В последующие 3 мес частота визитов зависит от желания пациента и мнения врача об их необходимости. При встрече с пациентом необходимо постоянно интересоваться его самочувствием, возникшими трудностями в процессе отказа от курения. Если пациент снова начал курить, необходимо выяснить причину возобновления этой вредной привычки, обсудить возможность предотвращения неудачи в дальнейшем и возобновить попытки отказа от курения.
Подготовила Анастасия Лазаренко
Медична газета «Здоров’я України 21 сторіччя» № 15 (484), 2020 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....





