Сучасні концепції ведення дорослих пацієнтів із гострим риносинуситом
Гострий риносинусит (ГРС) – одне з найпоширеніших захворювань, з якими стикаються лікарі первинної ланки охорони здоров’я в амбулаторній практиці. Симптоми ГРС маніфестують тоді, коли відбувається запалення слизової оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа має безпосередній контакт зі слизовою оболонкою приносових пазух, запалення останніх рідко відбувається без одночасного запалення слизової оболонки носа. Отже, хоча цей процес досі часто називають синуситом, більш коректним є термін «риносинусит». Щороку лише в США риносинусит виникає в кожної 7-ї людини, тобто цей діагноз встановлюється більш ніж 30 млн осіб [1]. При цьому лише прямі витрати на лікування гострого та хронічного риносинуситу перевищують 11 млрд доларів США на рік, і це без урахування економічних наслідків тимчасової втрати працездатності через захворювання [1].
Визначення
Американська академія отоларингології та хірургії голови та шиї (AAO-HNS) класифікує риносинусит на підтипи залежно від тривалості симптомів. Термін ГРС застосовується за тривалості симптомів менш ніж 4 тиж, підгострий риносинусит – від 4 до 12 тиж [3], хронічний риносинусит – понад 12 тиж [1, 4]. Надалі ГРС поділяють на бактеріальний або вірусний.
Етіологія
Гострий бактеріальний риносинусит може бути спричинений різноманітними етіологічними факторами [5, 6]. Виокремлюють такі фактори ризику, що збільшують схильність до розвитку гострого бактеріального риносинуситу [5, 6]:
- одонтогенні інфекції та стоматологічні процедури;
- ятрогенні чинники (оперативні втручання на приносових пазухах, встановлення назогастральних зондів, тампонада носа, штучна вентиляція легень);
- імунодефіцитні стани (ВІЛ‑інфекція, дефіцит імуноглобулінів);
- порушення мукоциліарного кліренсу (куріння, муковісцидоз, синдром Картагенера, синдром циліарної дискінезії);
- механічна обструкція (викривлення носової перегородки, назальні поліпи, гіпертрофія середніх носових раковин, пухлина, травма, чужорідне тіло, гранулематоз Вегенера);
- набряк слизової оболонки (попередня респіраторна вірусна інфекція верхніх дихальних шляхів, алергічний риніт, вазомоторний риніт).
Утім, ГРС найчастіше має вірусну етіологію, асоційовану з гострою респіраторною інфекцією верхніх дихальних шляхів [1-4, 7]. Набряк слизової оболонки синусів, обструкція отвору синуса та знижена активність мукоциліарного кліренсу є трьома ключовими факторами, що відіграють провідну роль у патофізіології риносинуситу. Як наслідок, у приносових пазухах застоюється секрет, створюючи сприятливі умови для бактеріального росту [1, 2, 5]. У дорослих пацієнтів із підозрою на гострий гайморит після перенесеної вірусної інфекції верхніх дихальних шляхів приблизно в 50% випадків у взятому із синусів аспіраті було виявлено гній або слиз із гноєм, а в третині випадків при культуральному дослідженні відзначався ріст бактеріальних патогенів [8, 9]. Переважно бактеріальними збудниками позалікарняного бактеріального риносинуситу є Streptococcus pneumoniae, Haemophilus influenzae та Moraxella (Branhamella) catarrhalis. До числа найчастіших вірусних збудників гострого вірусного риносинуситу відносять риновіруси, аденовіруси, віруси грипу та парагрипу [1, 2, 5, 10].
Діагностика
Клінічні ознаки та симптоми
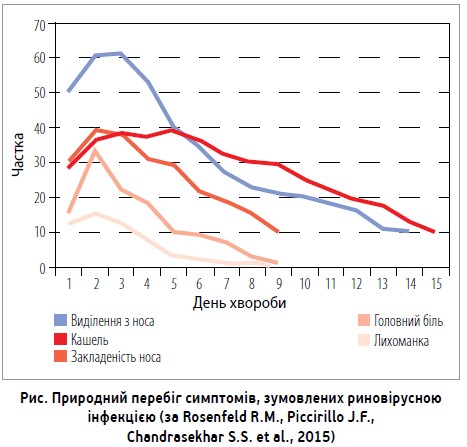 У перші 3-4 дні хвороби гострий вірусний риносинусит неможливо диференціювати від раннього гострого бактеріального риносинуситу [1]. На рисунку показано природний перебіг ознак і симптомів ГРС, асоційованого з риновірусною інфекцією [1].
У перші 3-4 дні хвороби гострий вірусний риносинусит неможливо диференціювати від раннього гострого бактеріального риносинуситу [1]. На рисунку показано природний перебіг ознак і симптомів ГРС, асоційованого з риновірусною інфекцією [1].
Погіршення симптомів між 5-м і 10-м днем захворювання після початкового покращення стану пацієнта свідчить на користь імовірного діагнозу гострого бактеріального риносинуситу [1, 3, 11].
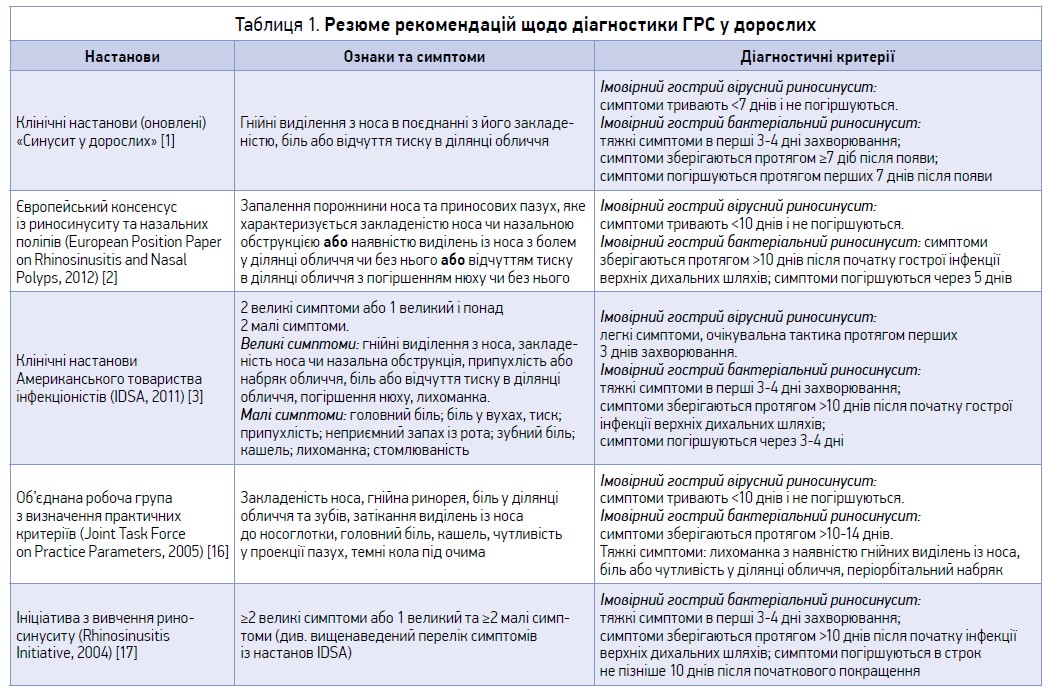
Слід зазначити, що лікарі не мають покладатися виключно на колір виділень із носа як на клінічний критерій необхідності призначення антибіотикотерапії, оскільки він не є предиктором імовірності інфекційного ураження синусів (відношення правдоподібності позитивного результату 1,5; відношення ймовірності негативного результату 0,5) [12]. Згідно з даними одного дослідження, локальний біль у проекції синуса з однобічним переважанням на додачу до гнійної ринореї характеризується загальним показником надійності 85% для діагностування синуситу [13]. Інше дослідження продемонструвало, що чотирма ознаками та симптомами з високим коефіцієнтом імовірності для гострого бактеріального синуситу є такі: погіршення симптоматики після початкового клінічного покращення, гнійна ринорея, швидкість осідання еритроцитів (ШОЕ) >10 мм/год і гнійний секрет у порожнині носа. Поєднання як мінімум трьох із цих чотирьох ознак і симптомів має специфічність 81% і чутливість 66% для встановлення діагнозу гострого бактеріального риносинуситу [14]. Діагноз гострого бактеріального риносинуситу вказується, коли ознаки чи симптоми ГРС персистують без доказів покращення протягом щонайменше 10 діб після появи симптомів інфекції верхніх дихальних шляхів [1]. Після 10 днів збереження симптоматики ураження верхніх дихальних шляхів імовірність наявності у хворого саме бактеріального риносинуситу становить 60% [15]. Протягом останнього десятиріччя експертними групами були створені доказові рекомендації з діагностики (табл. 1) та лікування ГРС у дорослих [1-3, 7, 16, 17].
Лабораторні дослідження
Оцінка ШОЕ та рівня С‑реактивного білка (СРБ) певною мірою є корисними тестами для діагностування гострого бактеріального гаймориту. У ході дослідження за участю 173 пацієнтів із використанням антральної пункції як еталону для порівняння в 30 з 38 (79%) осіб із рівнем СРБ >49 мг/л (466,7 нмоль/л) мав місце гострий гайморит порівняно з 37 із 61 (61%) пацієнта з рівнем СРБ від 11 до 49 мг/л (104,8-466,7 нмоль/л) і з лише 25 із 74 (34%) пацієнтів із рівнем СРБ <11 мг/л [8].
Візуалізаційні методи діагностики
Рентгенографію не рекомендується використовувати під час обстеження пацієнтів із клінічним діагнозом неускладненого ГРС [1, 3, 4, 10, 11, 18-20]. Це дослідження певною мірою допомагає виключити наявність у приносових пазухах рідини, коли його результати негативні. При цьому позитивні результати не допомагають диференціювати вірусний і бактеріальний синусити.
У пацієнтів із рецидивним гострим або хронічним риносинуситом візуалізаційним методом вибору є комп’ютерна томографія (КТ) приносових пазух без уведення рентгеноконтрастного препарату [1, 11, 19]. КТ приносових пазух слід виконувати лише після завершення курсу максимальної медикаментозної терапії. КТ переважно використовується для визначення анатомічних особливостей приносових пазух перед оперативним втручанням, а також для оцінки ступеня вираженості, характеру й імовірної механічної причини рецидивного чи хронічного риносинуситу. Потовщення слизової оболонки (≥5 мм), виявлене при КТ, є значущою ознакою інфекційного процесу в синусі [14].
Лікування
Оскільки вірусний риносинусит – це захворювання, що самостійно минає без лікування, ведення пацієнтів переважно спрямоване на полегшення симптомів й уникнення непотрібного призначення антибіотиків [1, 3, 5, 6, 10, 21]. Що стосується гострого бактеріального риносинуситу, то як початкові стратегії його лікування видані AAO-HNS настанови з клінічної практики рекомендують застосовувати очікувальну тактику й антибіотикотерапію [1].
Очікувальна тактика
Очікувальну тактику доцільно застосовувати замість призначення антибіотиків протягом 7-10 днів після появи симптомів інфекції верхніх дихальних шляхів за умови впевненості лікаря в можливості здійснення подальшого спостереження за пацієнтом [1, 22-25].
! Антибіотикотерапія має бути розглянута в ситуації, якщо стан пацієнта не покращується через 7-10 діб після появи перших симптомів захворювання або якщо симптоми погіршуються в будь-який момент часу [1, 3, 25].
Симптоматичну терапію варто пропонувати пацієнтам, які перебувають під динамічним лікарським спостереженням. Лікарі можуть також надати цим пацієнтам так званий відтермінований рецепт на антибіотик – з інструкціями щодо того, коли цей бланк слід заповнити [1]. Очікувальна тактика підтримується результатами 4 метааналізів, які були опубліковані вже після видання у 2007 р. практичних клінічних настанов AAO-HNS [22-24, 26].
Антибіотикотерапія
Перелік протимікробних засобів, які рекомендовано застосовувати для лікування гострого бактеріального риносинуситу, наведено в таблиці 2 [1, 27].
Респіраторні фторхінолони не рекомендується застосовувати як антибіотики першої лінії, оскільки вони не мають переваги над β-лактамами й асоційовані з низкою небажаних ефектів [1, 3, 28]. Згідно з попередженням Управління з контролю якості продуктів харчування та лікарських засобів США (FDA) щодо безпеки фторхінолони мають залишатися препаратами резерву для застосування лише в тих пацієнтів, які не мають інших варіантів лікування [29]. Макроліди (в тому числі азитроміцин), триметоприм/сульфаметоксазол і цефалоспорини ІІ та ІІІ поколінь більше не рекомендуються до застосування в початковій терапії гострого бактеріального риносинуситу через високі рівні резистентності до них S. pneumoniae та H. influenzae [1, 3].
Для більшості дорослих пацієнтів рекомендована тривалість терапії за неускладненого гострого бактеріального риносинуситу становить 5-10 днів [1, 3]. Ця рекомендація базується переважно на результатах метааналізу 12 рандомізованих контрольованих досліджень [30]. Менша тривалість курсу лікування (медіана – 5 діб) може бути настільки ж ефективною, як і триваліший курс (медіана – 10 діб); окрім того, вона асоційована з меншою кількістю небажаних ефектів [30]. Незалежно від цього лікарям слід оцінювати перебіг захворювання та відповідь із боку симптоматики перед тим, як передчасно припинити антибіотикотерапію, особливо в пацієнтів похилого віку й осіб із фоновими захворюваннями.
Неефективність лікування констатують у тому разі, коли наявні в пацієнта симптоми не послаблюються через 7 днів після встановлення діагнозу чи коли вони погіршуються в будь-який момент часу на тлі антибіотикотерапії чи без неї [1]. Якщо неефективність лікування відзначається після початкової антибіотикотерапії, потрібно призначити антибактеріальний засіб із ширшим спектром дії. Може бути розглянуте призначення амоксициліну/клавуланату у високій дозі, респіраторного фторхінолону чи комбінації кліндаміцину з пероральним цефалоспорином ІІІ покоління [1, 3].
Симптоматичне лікування
Сучасні рекомендації розглядають можливість призначення аналгетиків, інтраназальних кортикостероїдів і зрошення слизової оболонки носа розчином натрію хлориду з метою симптоматичного лікування риносинуситу [1, 3]. Застосування зазначених засобів рекомендується протягом перших 10 днів, але його можна продовжити за умови початку антибіотикотерапії. Деконгестанти, антигістамінні препарати та гвайфенезин не показані пацієнтам із гострим бактеріальним риносинуситом через недоведену ефективність, потенційні небажані ефекти та високу вартість [3].
Ускладнення та показання до спеціалізованої допомоги
Якщо симптоми погіршуються чи рецидивують (із наявністю так званого світлого проміжку між епізодами), лікарям слід провести повторну оцінку стану пацієнта з метою підтвердження діагнозу гострого бактеріального риносинуситу, виключення інших причин хвороби та виявлення можливих ускладнень [11]. Імуноскомпрометовані пацієнти, особи із серйозними захворюваннями чи хворі, стан яких погіршується попри подовжений курс антибіотикотерапії, мають бути направлені на консультацію до вузького спеціаліста [3]. Згідно з оцінками, частота виникнення ускладнень гострого бактеріального риносинуситу становить 1:1000 [11]. Слід зазначити, що до переліку захворювань, з якими необхідно проводити диференційну діагностику, доцільно включати й синоназальну злоякісну пухлину, хоча вона й належить до досить рідких патологічних станів [52]. Варто пам’ятати про такі показання до направлення пацієнтів із гострим бактеріальним риносинуситом на консультацію до вузького спеціаліста [2, 3, 6, 11]:
- анатомічні дефекти, що спричиняють обструкцію;
- ускладнення, як-от флегмона орбіти, субперіостальний абсцес, інтраорбітальний абсцес, зміни психічного стану, менінгіт, тромбоз кавернозного синуса, внутрішньочерепний абсцес, пухлина Потта (остеомієліт лобної кістки);
- оцінка імунотерапії алергічного риніту;
- часті рецидиви риносинуситу (3-4 рази на рік);
- грибковий синусит, гранулематозна хвороба чи можливе злоякісне новоутворення;
- імунологічні порушення;
- нозокоміальна інфекція;
- тяжка інфекція з персистентною лихоманкою >39 °С;
- неефективність лікування після подовжених курсів антибіотикотерапії;
- виділення незвичайних або резистентних бактерій.
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
Aring A.M., Chan M.M. Current concepts in adult acute rhinosinusitis.
Am. Fam. Physician. 2016; 94 (2): 97-105.
Переклала з англ. Олена Зотова
Медична газета «Здоров’я України 21 сторіччя» № 16 (485), 2020 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....