Поліпшення прогнозу кардіологічного пацієнта: чи всі механізми використані?
За щорічними даними ВООЗ та Державної служби статистики України, смертність від серцево-судинних захворювань (ССЗ) лишається найпоширенішою. Основними факторами ризику розвитку ССЗ є артеріальна гіпертензія (АГ), атеросклероз, негативні аспекти способу життя, як-то стрес, куріння, фізична інертність, харчові звички тощо. Зазвичай їх можна модифікувати, що суттєво знижує частоту ССЗ та летальних випадків. Проте мало призначити раціональне лікування. Необхідні конструктивний діалог із хворим та контроль виконання ним призначень протягом тривалого часу. Отже, як покращити прогноз кардіологічного пацієнта? Яким чином забезпечити високу прихильність до лікування? Як створити та зберегти довірливі стосунки із хворими? На ці та інші запитання в межах ХХІ Національного конгресу кардіологів України (22‑25 вересня 2020 року) в режимі онлайн відповідали провідні вітчизняні фахівці.
Шляхи покращення прогнозу пацієнтів
.jpg) Професорка кафедри внутрішньої медицини 3 Дніпропетровської медичної академії МОЗ України, д. мед. н. Олена Акіндинівна Коваль розпочала з основних механізмів, завдяки яким можна покращити прогноз хворого із ССЗ, та шляхів їхньої реалізації. Так, зміна способу життя – це вкрай важливий аспект модифікації серцево-судинних (СС) ризиків, та щоб його якісно втілити, недостатньо просто перелічити пацієнтові необхідні заходи. Потрібно розпитати хворого про його вподобання, зрозуміти важливі для нього звички. Приміром, якщо пацієнт займається у спортзалі та виконує важкі фізичні вправи, слід не відмовляти його повністю кинути тренування, а перевести їх у площину кардіонавантажень (спортивна хода, біг у середньому темпі, плавання). Те саме стосується дієти.
Професорка кафедри внутрішньої медицини 3 Дніпропетровської медичної академії МОЗ України, д. мед. н. Олена Акіндинівна Коваль розпочала з основних механізмів, завдяки яким можна покращити прогноз хворого із ССЗ, та шляхів їхньої реалізації. Так, зміна способу життя – це вкрай важливий аспект модифікації серцево-судинних (СС) ризиків, та щоб його якісно втілити, недостатньо просто перелічити пацієнтові необхідні заходи. Потрібно розпитати хворого про його вподобання, зрозуміти важливі для нього звички. Приміром, якщо пацієнт займається у спортзалі та виконує важкі фізичні вправи, слід не відмовляти його повністю кинути тренування, а перевести їх у площину кардіонавантажень (спортивна хода, біг у середньому темпі, плавання). Те саме стосується дієти.
Другим важливим аспектом є базисна фармакотерапія. Для призначення раціонального медикаментозного лікування необхідно визначити кілька аспектів. Так, варто розглянути зменшення навантаження ліками – замість монопрепаратів прийнятною альтернативою є комбіновані засоби або поліпіли, наприклад, поліпіл Триномія, до складу якого входять 100 мг ацетилсаліцилової кислоти (АСК), 20 мг аторвастатину та інгібітор ангіотензинперетворювального ферменту (іАПФ) раміприл із широким спектром дозування – від 2,5 до 10 мг. При цьому ефективність лікування порівняно із монопрепаратами підвищується.
Третім механізмом для поліпшення прогнозу хворого є вчасне та обґрунтоване інвазивне втручання.
В яких випадках призначення поліпілу Триномія пацієнтам із ССЗ чи високим СС-ризиком є доцільним, та як безпечно й оптимально перевести хворого на багатокомпонентний препарат? Коли пацієнт застосовує АСК / статин у середніх дозах / іАПФ у вигляді монопрепаратів, а також після гострої СС-події переведення на терапію поліпілом можливе щонайменше через три місяці. Якщо хворий на ССЗ приймає не всі компоненти Триномії не через протипоказання, слід спершу призначити їх у вигляді монозасобів з подальшим переведенням на поліпіл, за умови нормальної переносимості.
Важливість прихильності до терапії
Щодо прихильності до лікування, Олена Акіндинівна навела дані власного дослідження (2019). Спостереження проводили за 110 хворими, виписаними після гострого коронарного синдрому (ГКС). На момент виписки учасники дослідження отримували в середньому 6±1,3 лікарські засоби, серед яких АСК (до 100 мг), аторвастатин у середній дозі й іАПФ (раміприл), тобто складові поліпілу Триномія. Професорка зазначила, що така кількість медикаментів прийнятна лише за суворого контролю, оскільки більшість пацієнтів не здатні дотримуватися режиму приймання ліків протягом тривалого часу самостійно. Власне це й довели отримані результати – протягом півроку хворі так чи інакше нехтували призначеннями. Як наслідок, за шість місяців у даній вибірці пацієнтів рівень смертності зріс на 3,6%, кількість випадків повторного інфаркту міокарда (ІМ) – на 8,4%, дестабілізація стенокардії відбулася у 6%, пароксизми фібриляції передсердь – у 4,8%, а прогресування серцевої недостатності – у 6%.
J.M. Castellano et al. (2013) дійшли подібних висновків. Так, вже через півроку після стаціонарного та/або амбулаторного лікування у хворих суттєво знизився контроль артеріального тиску (АТ), холестерину (ХС), цукрового діабету (ЦД), маси тіла. А вже за рік 50‑90% пацієнтів припинили застосування призначених лікарських засобів.
З огляду на наведені дані очевидно, що модифікація лікувальних та профілактичних підходів та їхнє спрощення для пацієнта є, без перебільшення, однією з найактуальніших проблем кардіології. Один із доцільних шляхів розв’язання цього питання – впровадження у щоденну клінічну практику поліпілу Триномія.
Загалом українські лікарі різних спеціальностей позитивно ставляться до терапії поліпілом. Проте часто у них виникають сумніви, а саме: чи є Триномія ефективною щодо антигіпертензивного та гіполіпідемічного компонентів, а також чи є поліпіл економічно доступним?
Переваги поліпілу
Переваги поліпілу в соціально-економічних реаліях переконливо демонструє дослідження SORS, проведене у Мексиці в реальних умовах (Castellano et al., 2019). Мексика подібна до України щодо поширеності факторів ризику та недоліків стосовно організації охорони здоров’я. Проте станом на 2019 р. Мексика посідала 67-му позицію у світі за ВВП на душу населення, а Україна – лише 98. Також слід зауважити, що Триномія щироко використовується практично у всіх країнах Латинської Америки, зокрема, зіставних за економічними показниками, – Перу (97-ме місце), Парагваї (99), Еквадорі (107). Тобто з точки зору економічної доцільності та реальної доступності дослідження SORS є релевантним до наших вихідних можливостей.
Отже, у випробуванні вивчали вплив Триномії на контроль основних чинників ризику – АТ та рівня ХС ліпопротеїнів низької щільності (ЛПНЩ), порівняно з лікуванням аналогічними монопрепаратами (АСК, статин, іАПФ). Хворих відбирали на власний розсуд 140 практичних лікарів, залучених у дослідження. Період спостереження становив 12 місяців.
Загалом у випробуванні взяли участь 1193 хворих, із них 54% чоловіків, середній вік – 57,4 року. До групи первинної профілактики з високим ризиком належали 19,4% учасників, із помірним – 32,7%, до групи вторинної профілактики – 47,9%. З останньої категорії пацієнти із ССЗ мали стабільну стенокардію (45,8%), перенесений ІМ (37,8%), нестабільну стенокардію (12,2%). Наявність АГ зафіксовано у 87% хворих, ЦД – у 31,9%.
Пацієнтів було поділено на три групи відповідно до СС-ризику:
- вторинної профілактики;
- високого ризику (>20% за фремінгемською шкалою або наявністю ЦД);
- помірного ризику (10‑20% за фремінгемською шкалою).
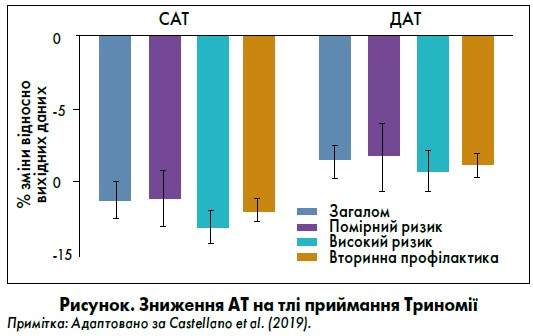 На момент включення у дослідження 85,5% хворих отримували АСК, 94% – статини і 94,2% іАПФ або БРА, а загалом 97,3% – всі три види препаратів. Через 12 місяців від початку лікування на тлі приймання Триномії рівень систолічного АТ (САТ) знизився з середнього значення 146,9 на 128 мм рт. ст. (p<0,001), діастолічного АТ (ДАТ) – з 89,1 до 80,4 мм рт. ст. (p<0,001) (рисунок).
На момент включення у дослідження 85,5% хворих отримували АСК, 94% – статини і 94,2% іАПФ або БРА, а загалом 97,3% – всі три види препаратів. Через 12 місяців від початку лікування на тлі приймання Триномії рівень систолічного АТ (САТ) знизився з середнього значення 146,9 на 128 мм рт. ст. (p<0,001), діастолічного АТ (ДАТ) – з 89,1 до 80,4 мм рт. ст. (p<0,001) (рисунок).
Вміст ліпідів також достовірно зменшився: загального ХС – з 244 до 184,7 мг/дл (p<0,001), ХС ЛПНЩ – з 132,5 до 107,6 мг/дл (p<0,001); рівень ліпопротеїнів високої щільності зріс із 46,6 до 50 мг/дл (p<0,001). Зміни були достовірними в усіх трьох групах. Це навіть з огляду на те, що поліпіл у Мексиці включає менш потужний симвастатин (40 мг), що потребувало для деяких пацієнтів додавання фібратів.
Олена Акіндинівна підвела підсумки, що трикомпонентний поліпіл Триномія можна розглядати як важливу складову багатоцільового підходу до лікування, первинної та вторинної профілактики ССЗ. Триномія суттєво підвищує комплаєнс та спрощує схеми лікування кардіологічного пацієнта, а отже, покращує прогноз.
Чому статинотерапія для первинної та вторинної профілактики ССЗ є важливою?
 Завідувачка кафедри кардіології та функціональної діагностики Харківської медичної академії післядипломної освіти, д. мед. н., професорка Віра Йосипівна Целуйко приділила увагу важливості статинотерапії для первинної та вторинної профілактики ССЗ. Також лекторка поділилася власним досвідом комунікації з пацієнтом на різних етапах лікування. Вона навела невтішну статистику: крім того, що наразі весь світ піднявся на боротьбу з коронавірусом і, безумовно, ця недуга – трагедія для людства, за п’ять днів в Україні від ССЗ помирає більше людей, аніж за весь час пандемії. Отже, не слід забувати й про кардіологічного хворого, адже пандемія мине, а ССЗ залишаться.
Завідувачка кафедри кардіології та функціональної діагностики Харківської медичної академії післядипломної освіти, д. мед. н., професорка Віра Йосипівна Целуйко приділила увагу важливості статинотерапії для первинної та вторинної профілактики ССЗ. Також лекторка поділилася власним досвідом комунікації з пацієнтом на різних етапах лікування. Вона навела невтішну статистику: крім того, що наразі весь світ піднявся на боротьбу з коронавірусом і, безумовно, ця недуга – трагедія для людства, за п’ять днів в Україні від ССЗ помирає більше людей, аніж за весь час пандемії. Отже, не слід забувати й про кардіологічного хворого, адже пандемія мине, а ССЗ залишаться.
Успішна терапія та профілактика залежать не лише від правильно призначеного лікування, але й від того, наскільки ретельно вони будуть виконані. Це визначається комплаєнсом пацієнта і довірою до лікаря.
Статини – група препаратів, що вкрай потрібні кардіологічним хворим, особливо з атеросклеротичними ССЗ. F.C. Taylor et al. (2013) проаналізували 37 випробувань, присвячених первинній профілактиці ССЗ, та визначили, що лікування статинами дозволяє знизити сумарну частоту фатальних і нефатальних СС-подій приблизно на чверть. Водночас ці препарати найчастіше відміняють самі хворі та й, подекуди, клініцисти. Чому так трапляється?
Буває так, що пацієнта не переконав лікар стосовно поліпшення прогнозу при застосуванні статинів. Або ж хворий міг вирішити, що можна покращити ліпідний профіль за допомогою дієти, чи то виникли перестороги щодо побічних дій. Також пацієнт інколи самовільно відміняє статинотерапію через те, що показники ХС ЛПНЩ знизилися та/або внормувалися, чи причиною стала неприйнятна вартість медикаменту. З боку лікаря основні причини відміни статинів – це недостатня обізнаність і, відповідно, відсутність віри у препарат або брак комунікації з хворим.
Із проблемою прихильності до лікування статинами стикаються не лише вітчизняні фахівці. Так, за даними дослідження S.R. Erckson et al. (2020), в якому взяли участь 3506 пацієнтів з ІМ, комплаєнс при застосуванні статинотерапії через рік знизився до 44,9%. Тобто більш ніж половина хворих відмовилася приймати препарати. Слід зазначити, що виконання цих рекомендацій було гіршим у регіонах із низьким економічним розвитком.
Отже, необхідні, зокрема, просвітницька діяльність та ініціативність лікарів. Лекторка поділилася власними напрацюваннями щодо покращення дотримання хворим режиму терапії статинами. Тож потрібно:
- Доступно пояснити пацієнтові причини розвитку захворювання, розповісти про основні прояви, можливі ускладнення та сучасні принципи лікування.
- Дохідливо донести принцип дії того чи іншого лікарського засобу.
- Знайти індивідуальні аргументи необхідності дотримуватися рекомендацій.
- Керуючись правилами деонтології, навести позитивні приклади тривалої терапії (найкраще власний досвід чи відомих людей).
- Попередити хворого про важливість довгострокового лікування, а також можливі негативі наслідки відмови від нього.
- За будь-якого контакту цікавитися, чи приймає пацієнт ліки. На підставі власних даних та результатів дослідження європейських вчених (Qvist et al., 2020) доведено, що найбільш позитивний вплив на комплаєнс мають телефонні нагадування.
- У разі економічних труднощів інформувати хворого про соціальні проєкти.
На сьогодні статини є найефективнішими препаратами за впливом на прогноз серед відомих у кардіології. Раціональна статинотерапія сприяє зменшенню кількості летальних випадків через ССЗ на 50%. Окрім того, одночасна корекція АГ та гіперхолестеринемії знижує ризик СС-смертності на 90% (Weng et al., 2010). Згідно з даними метааналізу 26 рандомізованих досліджень за участю 170 тис. пацієнтів, зниження рівня ХС ЛПНЩ на 1 ммоль/л приводило до зменшення ймовірності СС-смерті на 22%, 2 ммоль/л – на 40%, 3 ммоль/л – на 50% (Cholesterol Treatment Trialists Collaboration, 2010).
Також слід зауважити, що останні спостереження дозволили дійти переконливих висновків із приводу застосування статинотерапії. Так, ці препарати сприяють зниженню частоти репротезування суглобів, ризику розвитку контраст-індукованої нефропатії та раку легень в осіб із хронічним обструктивним захворюванням легень (Toso et al., 2020; Thompson et al., 2020; Raymakers et al., 2020).
Окрім того, мабуть, найактуальнішим на сьогодні аргументом є те, що статинотерапія пов’язана зі зниженням ризику розвитку коронавірусу, а також частоти побічних ефектів та смертності серед хворих (Zhang et al., 2020).
Наостанок спікерка зауважила, що, завдяки якісним генеричним препаратам, таким як Клівас (розувастатин у дозуванні 10 та 20 мг), статинотерапія стає доступнішою. Для менш захищених груп населення було впроваджено соціальну програму «Турбота про співвітчизника», в яку включено, зокрема, і Клівас. За умовами програми вартість курсу терапії визначається його тривалістю, що особливо важливо для пацієнтів із хронічними захворюваннями.
Підготувала Ольга Маковецька
UA-CLIV-OPI-112020-033
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (72) 2020 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




