Тактика ведення дітей з імунною тромбоцитопенією: міжнародні стандарти та доказова база
Імунна тромбоцитопенія – це аутоімунне захворювання, яке характеризується зниженням продукції тромбоцитів і синтезом антитромбоцитарних антитіл (Ballem et al., 1987). Інколи у дітей захворювання минає самостійно без будь-яких лікарських втручань протягом 12 міс із моменту встановлення діагнозу (Reid, 1995; Hedman et al., 1997). Однак у частини педіатричних пацієнтів (до 25%) може розвиватися хронічна імунна тромбоцитопенія, яка супроводжується геморагічною симптоматикою та потребує тривалої терапії.
Первинна імунна тромбоцитопенія характеризується ізольованим зниженням рівня тромбоцитів <100×109/л при відсутності інших причин хвороби. Імунна тромбоцитопенія може бути вторинною, коли патологія виникає на тлі іншого стану (інфекції, синдрому імунодефіциту, системного аутоімунного захворювання чи злоякісного новоутворення). На сьогодні немає чітких клінічних і лабораторних критеріїв для встановлення первинної тромбоцитопенії, тому цей стан є діагнозом виключення за відсутності альтернативних причин зниження рівня тромбоцитів (F. Rodeghiero et al., 2009; D. Provan et al., 2010).
Зазвичай імунна тромбоцитопенія проявляється синцями та кровотечами зі слизових оболонок. Деякі хворі заперечують наявність синців чи підвищеної кровоточивості, однак у них існує ризик виникнення серйозних, а інколи навіть летальних внутрішньочерепних чи шлунково-кишкових кровотеч (Q.A. Hill, 2018). Раніше імунну тромбоцитопенію поділяли на гостру (тривалістю до 6 міс) та хронічну (більше 6 міс). У 2009 р. класифікація була переглянута, і на сьогодні розрізняють гостру (<3 міс), персистуючу (3-12 міс) та хронічну (>12 міс) імунну тромбоцитопенію (F. Rodeghiero et al., 2009).
Не всі пацієнти потребують лікування. Приблизно у 2/3 хворих настає спонтанне одужання без специфічної терапії (M. Yong et al., 2010). Однак в обмеженої групи хворих застосовують 1-ї лінію терапії (як правило, кортикостероїди, внутрішньовенні імуноглобуліни). Подальше лікування передбачає призначення імуносупресивних препаратів (наприклад, ритуксимабу, азатіоприну), спленектомії, агоністів рецепторів тромбопоетину (ельтромбопагу; D. Provan et al., 2010).
Згідно з настановами Американського товариства гематології (2019), у дітей з імунною тромбоцитопенією з незагрозливою для життя кровотечою та/або зниженою якістю життя, пов’язаною зі здоров’ям, та у яких не досягнута відповідь на 1-шу лінію терапії, у 2-й лінії слід віддати перевагу агоністам рецепторів тромбопоетину над ритуксимабом і спленектомією (умовна рекомендація, заснована на доказах дуже низької достовірності; C. Neunert et al., 2019).
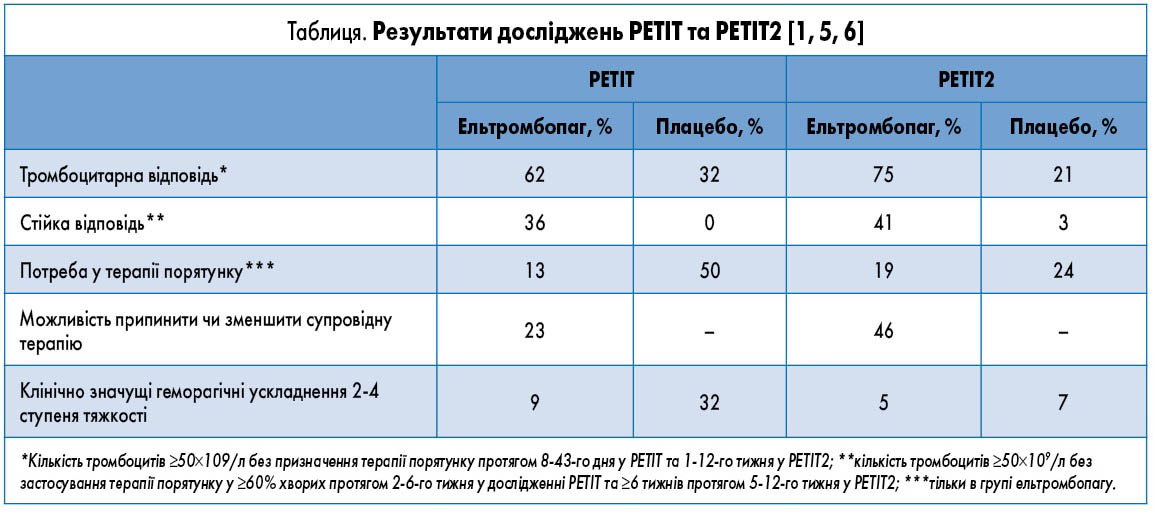
На сьогодні доступні результати двох багатоцентрових плацебо-контрольованих досліджень PETIT та PETIT2, які вказують на ефективність і безпеку застосування агоніста рецепторів тромбопоетину ельтромбопагу у дітей (табл.).
Рандомізоване багатоцентрове плацебо-контрольоване дослідження PETIT
Метою дослідження PETIT було оцінити ефективність і безпеку ельтромбопагу у лікуванні дітей з персистуючою або хронічною імунною тромбоцитопенією. До клінічного дослідження було залучено 22 медичні центри США, Великобританії, Канади, Іспанії, Франції та Нідерландів. Учасники дослідження – діти віком від 1 до 17 років, які хворіють на імунну тромбоцитопенію протягом 6 міс чи довше, мають рівень тромбоцитів <30×109/л та отримували щонайменше одну лінію терапії. Пацієнти були розподілені на 3 когорти за віком: 12-17 років, 6-11 років, 1-5 років.
Дослідження проводилося у три фази: відкриту фазу підбору дози, рандомізовану подвійну сліпу плацебо-контрольовану та наступну відкриту фазу. Під час першої фази дослідження, у якій брали участь по 5 дітей з кожної когорти (n=15), дослідники підбирали дозу ельтромбопагу залежно від коливання рівня тромбоцитів. Дітям віком від 6 до 17 років призначали стартову дозу ельтромбопагу 25 мг/добу (при масі тіла <27 кг – 12,5 мг/добу), віком 1-5 років – 0,7 мг/кг на добу (максимум – 2,0 мг/кг на добу). Максимальна добова доза після коригування не перевищувала 75 мг/добу. У другій фазі, яка тривала 7 тижнів, дітей (n=67) було рандомізовано у співвідношенні 2:1 у групи ельтромбопагу та плацебо. Стартова доза ельтромбопагу у цій фазі у дітей 12-17 років становила 37,5 мг/добу; у дітей 6-11 років з масою тіла понад 50 кг – 50 мг/добу (25 мг/добу для жителів Східноазіатського регіону), з масою тіла менше 50 кг – 25 мг/добу (12,5 мг/добу для жителів Східноазіатського регіону); у дітей 1-5 років – 1,5 мг/кг на добу (0,7 мг/кг на добу для жителів Східноазіатського регіону). У третій відкритій фазі дослідження пацієнти могли продовжувати лікування до 24 тижнів. Первинною кінцевою точкою дослідження була частка пацієнтів, яка досягла рівня тромбоцитів 50×109/л та вище.
Ефективність. Результати другої фази дослідження показали, що 28 (62%) дітей групи ельтромбопагу щонайменше один раз досягли рівня тромбоцитів 50×109/л уже на 1-6-й тиждень лікування без призначення терапії порятунку порівняно з 32% групи плацебо.
Безпека. Найчастішими побічними ефектами, зумовленими терапією, були головний біль (у 13 (30%) пацієнтів, які отримували ельтромбопаг, проти 9 (43%) пацієнтів, котрі отримували плацебо), інфекції верхніх дихальних шляхів (у 25 та 10% пацієнтів відповідно), а також діарея (у 7 (16%) та 1 (5%) пацієнта відповідно). Побічні явища 3 або 4 ступеня мали місце у 5 (11%) пацієнтів, які отримували ельтромбопаг, та 4 (19%) пацієнтів, котрі приймали плацебо.
Терапія порятунку знадобилася 6 (13%) хворим, які отримували ельтромбопаг, і 11 (50%) з групи плацебо. Що стосується епізодів кровотеч, то на 7-му тижні лікування вони виникали значно рідше у дітей із групи ельтромбопагу порівняно з групою плацебо (31 та 82% відповідно).
Відкриту фазу дослідження PETIT завершили 57 хворих, які отримували середньодобову дозу ельтромбопагу вищу, ніж у попередній рандомізованій плацебо-контрольованій фазі (J.B. Bussel et al., 2015).
Рандомізоване багатоцентрове плацебо-контрольоване дослідження PETIT2
Дослідження PETIT2 проводилося у 38 медичних центрах 12 країн та передбачало дві фази: рандомізовану подвійну сліпу плацебо-контрольовану та наступну відкриту фазу. Критеріями включення були вік (1-17 років), наявність імунної тромбоцитопенії тривалістю 12 міс і більше, рівень тромбоцитів <30×109/л та рефрактерність або рецидив захворювання після щонайменше однієї лінії терапії. Поділ учасників на вікові когорти, рандомізація, первинна кінцева точка були аналогічними таким у PETIT.
Ефективність. На початку дослідження 72 (78%) з 92 пацієнтів отримували щонайменше дві лінії терапії з приводу імунної тромбоцитопенії, 4 пацієнти перенесли спленектомію; у 57 (62%) дітей рівень тромбоцитів був дуже низьким (<15×109/л). У 40% (n=25) хворих групи ельтромбопагу та у 3% (n=1) групи плацебо у всіх вікових когортах спостерігали збільшення кількості тромбоцитів ≥50×109/л без призначення терапії порятунку тривалістю ≥6 тижнів протягом 5-12-го тижня лікування. У подвійній сліпій частині дослідження у значно більшої частки пацієнтів досягнуто відповіді на лікування ельтромбопагом порівняно з плацебо протягом 1-6-го тижня (відносний ризик – ВР – 8,3; 95% довірчий інтервал – ДІ – 2,7-25,1; p=0,00018) та 1-12-го тижня (ВР 11,7; 95% ДІ 4,0-34,5; p<0,0001). У досліджуваній групі також відмічалися вищі показники середньої максимальної тривалості відповіді на лікування протягом подвійної сліпої фази порівняно з групою плацебо. Частка пацієнтів, котрі потребували призначення терапії порятунку, була значно нижчою у групі ельтромбопагу, ніж у групі плацебо (12/63 (19%) та 7/29 (24%) відповідно).
У відкритій фазі дослідження (n=87) щонайменше однократне збільшення рівня тромбоцитів до ≥50×109/л протягом 24 тижнів відмічалося у 80% (n=70) дітей. Терапія порятунку знадобилася 11 (13%) пацієнтам.
Безпека. У подвійній сліпій фазі кровотеча 3 ступеня тяжкості (за шкалою WGO) виникла у 3 дітей групи плацебо, у групі ельтромбопагу не було жодного випадку кровотечі. Також в обох групах не зафіксовано випадків кровотечі 4 ступеня тяжкості. У відкритій фазі дослідження не було зафіксовано випадків кровотечі 3-4 ступеня тяжкості.
Протягом подвійного сліпого періоду найпоширенішими побічними явищами, що мали місце у більшої частки пацієнтів, які отримували ельтромбопаг, ніж у тих, хто приймав плацебо, були назофарингіт, риніт, інфекції верхніх дихальних шляхів і кашель. Однак у групі плацебо частіше виявляли епістаксис, біль у верхній частині живота, головний біль і блювання, ніж у групі ельтромбопагу. Серйозні побічні явища частіше спостерігалися у групі плацебо, ніж у групі ельтромбопагу (4/29 (14%) та 5/63 (8%) відповідно). Найчастішим побічним явищем, пов’язаним із лікуванням, було підвищення рівня амінотрансфераз (виявлено у 4 дітей з групи ельтромбопагу і не зафіксовано жодного у групі плацебо). У відкритій частині дослідження PETIT2 відмічено такі самі тенденції, як і в подвійній сліпій: побічні явища зафіксовані у 79% (n=69) хворих, з них 3-4 ступеня тяжкості – у 9% (n=8). Підвищення концентрації амінотрансфераз виявлено у 7% (n=6) хворих (J.D. Grainger et al., 2015).
Якість життя хворих з імунною тромбоцитопенією
Важливою проблемою хронічної імунної тромбоцитопенії є якість життя пацієнтів. Занепокоєння батьків і лікарів щодо підвищеного ризику розвитку кровотеч змушує їх істотно обмежити фізичну активність дітей. Із цим захворюванням також пов’язана підвищена втомлюваність. Незважаючи на явні ознаки погіршення якості життя дітей з хронічною імунною тромбоцитопенією, досліджень у цьому напрямі вкрай мало.
PETIT – це перше рандомізоване подвійне сліпе плацебо-контрольоване дослідження, у якому підтверджено ефективність і безпеку застосування ельтромбопагу у дітей з імунною тромбоцитопенією. Застосування лікарського засобу супроводжувалося збільшенням рівня тромбоцитів, зменшенням частоти клінічно значущих кровотеч і зниженням потреби у застосуванні терапії порятунку. Ці дані були підтверджені результатами ще одного дослідження – PETIT2.
Слід зазначити, що другою метою дослідження PETIT було оцінювання зміни якості життя дітей за допомогою спеціального опитувальника (Kids’ ITP Tools, KIT). Результати аналізу показали, що на тлі лікування не отримано значного покращення якості життя дітей в усіх вікових когортах порівняно з початковим рівнем. Однак у дітей, котрі мали відповідь на лікування ельтромбопагом, у кінці подвійної сліпої фази дослідження спостерігали незначно вищі показники KIT, що вказує на вищий рівень якості життя (міжквартильні діапазони (IQR) перекривались). Однак ці висновки сформовані на обмежених даних (обмежена вибірка пацієнтів, відсутність оцінювання безпосереднього впливу лікування на якість життя під час дослідження PETIT; J.D. Grainger et al., 2018).
Отже, застосування ельтромбопагу є ефективною та безпечною терапевтичною опцією у дітей з імунною тромбоцитопенією, що підтверджено даними доказової медицини. Однак на сьогодні існує дефіцит знань щодо впливу патології та терапії на якість життя таких хворих, тому це питання потребує подальшого вивчення.
Підготувала Ілона Цюпа
Більше матеріалів тут: http://health-ua.com/actual-theme/hematology/41316-aktualna-tema-nnovatc-v-lkuvann-trombotcitopen-ta-aplastichno-anem?utm_source=qr-code&utm_medium=AT_hematology_41316_trombotcitopen&utm_campaign=Novartis
Тематичний номер «Онкологія, Гематологія, Хіміотерапія» № 6 (67) 2020 р.
СТАТТІ ЗА ТЕМОЮ Онкологія та гематологія
Гостра лімфобластна лейкемія (ГЛЛ) є найпоширенішим онкогематологічним захворюванням у дітей і складає значну частку серед лейкемій у дорослих. Незважаючи на значні успіхи в лікуванні ГЛЛ у дітей, де рівень виліковності сягає 90%, результати терапії у дорослих залишаються незадовільними. У рамках науково-практичної конференції з міжнародною участю «Діагностика та лікування гематологічних захворювань: підведення підсумків 2023 року» (15-16 грудня 2023 року) проведено секцію, присвячену ГЛЛ....
Хронічна лімфоцитарна лейкемія (ХЛЛ) залишається актуальною проблемою сучасної онкогематології. Незважаючи на певні досягнення в терапії, ХЛЛ є невиліковним захворюванням. Стандартна хіміотерапія не забезпечує стійкої відповіді, а трансплантація гемопоетичних стовбурових клітин можлива лише для окремої когорти пацієнтів. Тому пошук нових підходів до терапії ХЛЛ, зокрема таргетної, є нагальним завданням. ...
Гепатоцелюлярна карцинома (ГЦК) – злоякісне новоутворення в печінці, що розвивається з гепатоцитів. Рання діагностика і початок лікування пацієнтів із ГЦК запобігає виникненню тяжких ускладнень і покращує якість життя пацієнтів. Медична допомога пацієнтам із ГЦК потребує міждисциплінарної співпраці та інтегрованого ведення хворих мультидисциплінарною командою фахівців, яка займається або спеціалізується на злоякісних новоутвореннях печінки. Саме цьому сприятимуть положення Стандарту медичної допомоги «Гепатоцелюлярна карцинома»....
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....