Фібриляція передсердь і деменція: зв’язки та прогноз
Хвороба Альцгеймера – це смерть перед смертю, і я в жаху від неї
Джоуї Комо
Фібриляція передсердь (ФП) – одне з найпоширеніших порушень серцевого ритму у клінічній практиці [10, 18]. Приблизно третина усіх звернень по медичну допомогу припадає на цю аритмію. На сьогодні на ФП страждає близько 6 млн європейців. Упродовж наступних 25‑30 років очікується збільшення кількості хворих принаймі у два рази. ФП приблизно у п’ять разів підвищує ризик виникнення інсульту і вдвічі – загальну смертність.
Дані літератури свідчать про те, що після виявлення аритмії та її відповідного адекватного лікування тривалість життя пацієнтів збільшується [2, 40]. Це пояснюється медикаментозною терапією, спрямованою на запобігання виникненню інсульту й серцевої недостатності, та лікуванням інших коморбідних захворювань.
Взаємозв’язок ФП та деменції
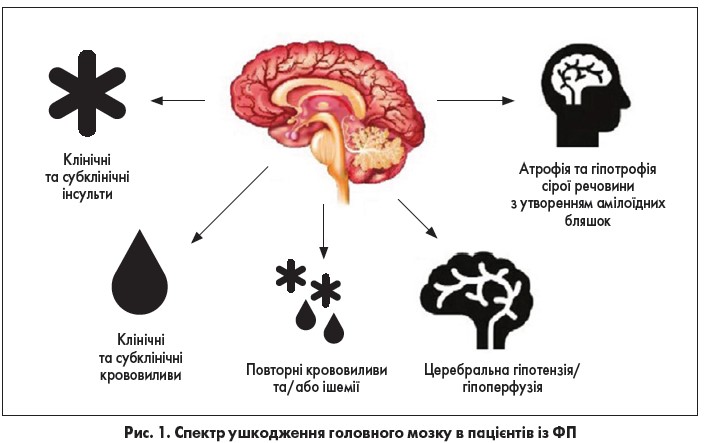
Пацієнти із ФП, які перенесли інсульт, мають вищі показники прогресування когнітивних розладів та деменції. Два метааналізи показали підвищений ризик деменції в осіб із ФП, які перенесли інсульт: відносний ризик (ВР) 2,43‑2,70 [30, 31]. У хворих на ФП у двічі частіше спостерігаються «німі» або субклінічні інсульти порівняно з такими без ФП. «Німі» інфаркти мозку є поширеним явищем в осіб із ФП; за даними магнітно-резонансної томографії (МРТ), вони виявляються у 40% випадків [29]. У пацієнтів із ФП, які страждають на субклінічні інсульти, показники когнітивної дисфункції та деменції зростають порівняно з такими без інсульту [16, 44].
Внаслідок аналізу 37 025 пацієнтів встановлено, що особи із ФП мають вищі показники множинних форм деменції, включно з ідіопатичною або хворобою Альцгеймера (ХА), порівняно з такими без ФП [6]. Поєднання ФП та деменції значною мірою асоційоване зі смертністю (ВР 1,38‑1,45). За даними двох метааналізів, продемонстрований взаємозв’язок між ФП та деменцією у пацієнтів без інсульту або когнітивної дисфункції. В аналізі восьми досліджень ФП незалежно асоціювалася з підвищеним ризиком деменції [39].
Хоча і деменція, і ФП є захворюваннями осіб старечого віку, у двох великих дослідженнях був виявлений підвищений ризик деменції у хворих на ФП віком до 70 років [6, 13]. Зв’язок між ФП та ідіопатичною деменцією, незалежно від подальших малих або повторних субклінічних інсультів, невідомий. У субаналізі випробування ризику атеросклерозу ARIC когнітивний дефіцит був наявний лише у тих пацієнтів із ФП, які мали повторний «німий» інфаркт головного мозку [9]. У дослідженні хворих на ХА внаслідок МРТ-обстеження осіб із ФП вдалося встановити набагато вищі показники мозкових інфарктів та загального зменшення об’єму сірої речовини порівняно з тими, хто не мав ФП [5, 23].
ФП за відсутності інсульту також корелює із прогресивною когнітивною дисфункцією без явної деменції. В аналізі дослідження серцево-судинного здоров’я пацієнти із ФП зазнали швидшого зниження когнітивних показників, оцінених за допомогою модифікованого міні-тесту щодо психічного здоров’я, порівняно з тими, хто мав синусовий ритм (-10,3 vs -6,4 протягом п’яти років для осіб із ФП та синусовим ритмом відповідно) [42]. Ризик когнітивних розладів був вищим у пацієнтів із ФП у комбінації з іншими супутніми патологіями, як-то серцева недостатність, цукровий діабет, хвороба нирок тощо [11].
Світові тенденції демонструють підвищений ризик розвитку деменції у жінок, особливо віком понад 80 років. На сьогодні передбачається, що у кожної другої жінки та кожного третього чоловіка станеться інсульт, деменція або хвороба Паркінсона. Причому перші дві хвороби становлять найвищий ризик [32].
Було обстежено 35 608 пацієнтів без анамнезу ФП або деменції, серед них 14 377 (40,4%) – жінки. П’ятирічні показники ФП були більшими у чоловіків, аніж жінок (14 та 11,9% відповідно; p<0,0001). Проте деменція (1,1% у жінок і 0,9% у чоловіків; p=0,09) та частота інсультів (3,4% у жінок і 2,6% у чоловіків; р<0,0001) виявилися вищими у жінок. Серед пацієнтів, у яких розвинулася ФП, 5-річний рівень деменції у жінок становив 2,9%, у чоловіків – 2,3% (p=0,180), а довготривалий показник – 3,7 та 3% відповідно (p=0,110) [5, 22].
З огляду на нові дані, дуже важливо починати розширювати погляди на потенційні ушкодження мозку в пацієнтів із ФП (рис. 1).
Певні аспекти терапії
Якщо макро- та мікроцеребральні ішемічні події є важливими механізмами, що лежать в основі асоціації ФП як із судинною, так і з ідіопатичною формами деменції, тоді ініціювання, застосування та ефективність антикоагулянтної терапії є критично важливими. Цю концепцію вивчали під час аналізу 2605 пацієнтів із ФП без анамнезу деменції та когнітивних розладів. Пацієнтів обстежували на початку терапії варфарином. Було встановлено, що якщо час у терапевтичному діапазоні (TTR) зменшується, то пов’язаний із ним ризик деменції зростає (проти >75%): <25%, ВР 5,34 (p<0,0001); 26‑50%, ВР 4,10 (p<0,0001) та 51‑75%, ВР 2,57 (p=0,001) [28]. Існувала ймовірність зниження когнітивних функцій як при надмірній, так і недостатній антикоагулянтній терапії. Це є свідченням того, що ішемічні події головного мозку є важливим чинником ризику не лише деменції, але й мікро- і макрокровотеч.
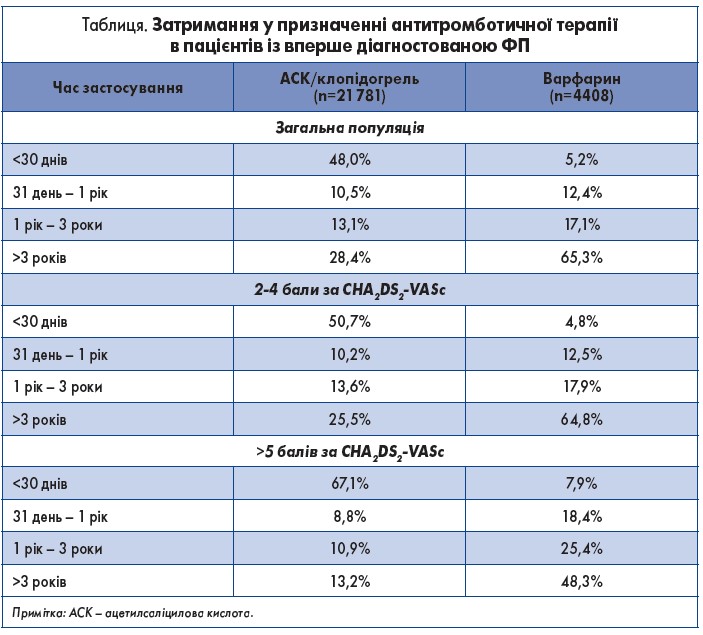
У недавньому дослідженні вивчали 444 106 пацієнтів із ризиком понад 1,5 млн років. У хворих, які отримували антикоагулянти на початковому етапі, ризик розвитку деменції був на 29% нижчим, ніж в осіб без антикоагулянтного лікування (1,14 vs 1,78 на 100 років ризику; р<0,001) [15]. Затримання у призначенні антикоагулянтів мало негативний вплив на користь, яка спостерігається при їхньому вчасному призначенні (0‑1 рік, ВР 0,66; 1‑3 роки, ВР 0,80; 3‑5 років, ВР 1,12; >5 років, ВР 0,80; p<0,001). На жаль, недостатнє використання та затримка у призначенні антикоагулянтів залишаються важливими проблемами не лише у нашій країні, але й усьому світі (таблиця), особливо серед жінок із ФП, які мають середній ризик [17, 41].
Прямі оральні антикоагулянти (ПОАК) знижують частоту інсульту та внутрішньочерепних крововиливів порівняно з варфарином [38]. В аналізі на основі обстеження 5254 пацієнтів (по 2627 у групах варфарину та ПОАК) використання ПОАК корелювало зі зниженим ризиком розвитку інсульту або транзиторної ішемічної атаки (р<0,0001), великої (р<0,0001) і незначної кровотечі (р=0,140). Що стосується загальних мозкових подій, у пацієнтів, які отримували ПОАК, спостерігалася на 43% менша ймовірність розвитку інсульту, транзиторної ішемічної атаки або деменції, ніж у тих, хто приймав варфарин [27]. У дослідженні, обмеженому невеликою кількістю пацієнтів, які отримували ПОАК, застосування нових антикоагулянтів асоціювалося з більшим відносним зниженням ризику деменції (ВР 0,40) порівняно з варфарином [5, 15]. Потенційна перевага терапії ПОАК порівняно з варфарином для роботи мозку та збереження когніції у хворих на ФП потребує перспективної оцінки.
Дані щодо використання та ефективності антикоагулянтів є переконливими і спонукають поставити запитання: чи спричиняє ФП розвиток деменції у пацієнтів, які довго лікуються антикоагулянтами? У дослідженні за участю 10 537 пацієнтів, що отримували варфарин як із приводу ФП (n=4460), так і з причин, не пов’язаних із ФП (n=568 із тромбоемболією, n=209 із хворобою клапанів серця), а також без анамнезу деменції, оцінювали ймовірність розвитку деменції та потенційний підвищений ризик ФП [7]. В обох групах був вищий ризик появи деменції в осіб із низьким TTR порівняно з такими із високим TTR, що підкреслює важливу роль антикоагуляції. Крім того, ФП корелювала з додатковим ризиком розвитку загальної деменції (ВР 2,42; p<0,0001) та ХА (ВР 2,04; p<0,0001) [5].
Когнітивна дисфункція та деменція в осіб із ФП
Багато пацієнтів із ФП мають симптоми «туманності», розумового сповільнення або неприємні відчуття при переході від синусового ритму до ФП. Кореляцію динамічних когнітивних змін із переходом аритмії неможливо пояснити механізмом повторного мозкового ушкодження через макро-, мікротромбози або кровотечі.
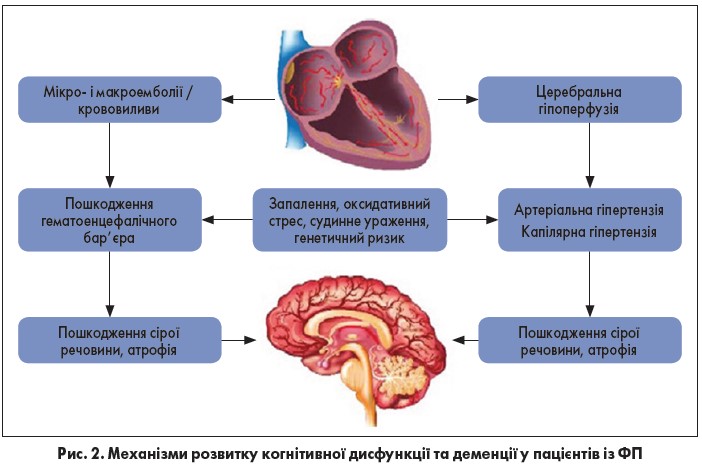
Переконливим механізмом пояснення різкого когнітивного зниження при ФП є те, що аритмія викликає церебральну мікросудинну дисфункцію. В автопсійному дослідженні хворих на ХА загальний атеросклероз був найпоширенішим явищем [3]. Найбільше ураження виявлене у Вілізієвіму колі, що має вирішальне значення для забезпечення адаптаційної компенсації всіх ділянок мозку в умовах зміненого кровотоку або гіпотонії. У міру збільшення загальних судинних чинників ризику зростає імовірність розвитку деменції та негативний вплив ФП [5, 24].
Окрім того, був проведений модельний аналіз для вивчення гемодинамічного впливу ФП на перфузію мозку. Дисперсія інтервалів RR у поєднанні із втратою атріовентрикулярної синхронії призводила до зменшення мозкового кровотоку, що спричиняло повторні гіпоперфузії на артеріолярному рівні та гіпертонічні явища – на капілярному [1]. Кількісний вплив повторних мікросудинних гемодинамічних компромісів може бути значним у пацієнтів із ФП як ще одна причина хронічних ішемічних ушкоджень і така, що вважається однією з причин лейкоареозу [42].
Контроль частоти та ритму може покращити клінічні результати. У невеликому дослідженні пацієнтів із персистуючою ФП, яких порівнювали із групою контролю (синусового ритму), абляція атріовентрикулярних вузлів приводила до стійкого і передбачуваного серцевого ритму (інтервал RR), покращення лобного і скроневого кровотоку, що сприяло поліпшенню пам’яті й навчання, а також до патерну потоку, подібного для тих, хто мав синусовий ритм [14]. Під час спостереження також було виявлено, що в осіб із ФП, яким виконано катетерну абляцію, показники інсульту та деменції нижчі, ніж у тих, в кого ФП не вдалося усунути за допомогою даної методики. Хоча цей висновок відображає процедурні та реферальні упередження, цікаво те, що у хворих, яким було виконано катетерну абляцію, показники інсульту та деменції виявилися подібними до таких у пацієнтів без ФП в анамнезі. Наприклад, ХА спостерігалася у 0,2% осіб з абляцією порівняно з 0,9% без неї та 0,5% пацієнтів із ФП (p<0,0001) [5, 8].
Із гістологічної точки зору ХА пов’язана з накопиченням аномально складених білків-амілоїдів та білків тау, які утворюють мозкові бляшки. Останні пов’язані з атрофією головного мозку та клітинною смертю. Амілоїдні відкладення та аномально складені білки також спостерігаються при дегенеративній передсердній міопатії у хворих на ФП [36]. Чи спостерігається подібна схильність до змін передсердь, пов’язаних з амілоїдними відкладеннями у мозку пацієнтів із когнітивним зниженням, що асоційований із ФП? Із генетичної точки зору алель аполіпопротеїну Е ε4 асоціюється з ризиком розвитку деменції та відкладень амілоїдів. Цей алель спричиняє прискорене зниження когнітивних функцій в осіб із ФП [37].
Доведено, що окислювальний стрес, запалення та ендотеліальна дисфункція підвищують ризик розвитку ХА [34, 35, 45]. В осіб із ФП біомаркери окислювального стресу, запалення та ендотеліальної дисфункції підвищені [19‑21]. Ці маркери, пов’язані з обома захворюваннями, дозволяють припустити, що обидва органи – головний мозок (деменція) та серце (ФП) – відображають симптоми системного та запального судинного захворювання, яке має раннє «коріння» в артеріальній гіпертензії, ожирінні та метаболічному синдромі [5, 24].
На рисунку 2 висвітлені механізми розвитку когнітивної дисфункції та деменції у пацієнтів із ФП
Збереження когнітивної функції має бути найважливішою метою при довгостроковому лікуванні пацієнтів із ФП. Якщо розглядати концепцію, що хронічні когнітивні зміни відображають повторні мозкові ушкодження внаслідок макро- або мікротромбозів та кровотеч, то традиційні показники ризику повинні передбачати деменцію.
Як було зазначено вище, час, застосування та ефективність антикоагулянтів впливають на ризик розвитку деменції в осіб із ФП. Оцінки CHADS2 та CHA2DS2-VASc використовують для мінімізації ризику клінічних подій [5, 33]. Ці показники здебільшого складаються зі статичних базових чинників ризику і лише збільшуються з часом. Вони не дають можливості визначати тяжкість окремих захворювань, наприклад, пацієнтів із погано та добре контрольованою гіпертонією. Як наслідок, прогностичне значення кожного бала є відносно низьким, статистичні показники коливаються від 0,50‑0,70 у кількох когортах дослідження [43]. Хоча ці параметри також передбачають ризик розвитку деменції, залишається широка варіабельність за всіма пунктами CHADS2 та CHA2DS2-VASc [24].
Оцінки ризику, які можна використовувати динамічно та визначати тяжкість захворювання, найімовірніше, матимуть кращі результати і тому впливають на лікувальну тактику. Наприклад, динамічний показник може допомогти зрозуміти сучасний стан мозку та ризик при переході від застосування варфарину з низьким TTR до терапії ПОАК або після модифікації способу життя, включно з підвищенням фізичної активності, зниженням ваги, корекцією артеріального тиску та контролем рівня глікемії. Управління чинниками ризику є складним, і багато з них пов’язані зі способом життя та зумовлюють як частоту і прогресування ФП, так і несприятливі наслідки [4, 5].
Якщо пацієнти дотримуватимуться рекомендацій щодо модифікації способу життя за сприяння мультидисциплінарної команди, результати, асоційовані з аритмією, можуть бути покращені. Ця концепція має потенційний позитивний вплив на когнітивне здоров’я. Значення дотримання здорового способу життя за допомогою мультидисциплінарної команди потребує додаткового вивчення.
Спеціальна міжстатева оцінка ризику смертності (IMRS) – динамічне визначення системного здоров’я, що включає часте проведення аналізів крові (загальний аналіз крові та основний метаболічний профіль). Ця методика регулярно використовується у клінічній практиці, а окремі компоненти – для аналізу стану органів та систем. IMRS розділена на три категорії ризику (низький, помірний, високий) та індивідуально передбачає імовірність розвитку деменції як у чоловіків, так і жінок [25]. Ці показники також поділяють ризик за всіма оцінками CHA2DS2-VASc, підкреслюючи значення розуміння фізіології у встановленні базового ризику. Подібне значення IMRS можна побачити у кращому розпізнаванні ризику інсульту, оскільки IMRS покращує статистику в поєднанні з балами за CHADS2 та CHA2DS2-VASc як у чоловіків, так і жінок [5, 26].
Нещодавно були розроблені рекомендації для підвищення обізнаності про критичний взаємозв’язок між зниженням когнітивних функцій, деменцією та серцево-судинними захворюваннями, визначення необхідних додаткових досліджень та зменшення імовірності деменції [12]. Стосовно ризику в пацієнтів із ФП, були надані рекомендації щодо відповідної антикоагулянтної терапії для запобігання інсульту та когнітивної дисфункції.
Інші сфери, які можуть бути розглянуті детальніше, включають:
- застосування ПОАК, а не варфарину;
- оптимізацію TTR до >70%;
- контроль модифікації способу життя, як-то профілактика куріння, артеріальної гіпертензії, ожиріння, цукрового діабету, апное уві сні тощо;
- зниження ризику розвитку порушень ритму та їхній контроль (особливо у пацієнтів віком до 65 років), що може включати абляцію у висококваліфікованих центрах із тривалим спостереженням для оптимізації постабляційної допомоги.
Висновки
- ФП асоційована з довгостроковим ризиком когнітивного зниження та деменції.
- Частота деменції вища у жінок та пацієнтів із ФП.
- Хронічні ішемічні ушкодження головного мозку, викликані макро- й мікротромбозами та кровотечами, – механізм, що підтверджується дослідженнями з використанням антикоагулянтів і візуалізації головного мозку.
- Дисфункція судин головного мозку через гемодинамічні, окислювальні та запальні процеси також є ймовірним механізмом, який може пояснити різкі когнітивні зміни у пацієнтів із розвитком ФП.
- Сучасні фармакологічні та нефармакологічні методи лікування націлені на декілька механізмів ризику, які можуть знизити розвиток деменції та потребують подальшого перспективного дослідження.
Література
- Anselmino M. Transient cerebral hypoperfusion and hypertensive events during atrial fibrillation: a plausible mechanism for cognitive impairment / M. Anselmino, S. Scarsoglio, A. Saglietto // Sci. Rep. – 2016. – Vol. 6. – Р. 28‑35.
- Asbach S. Mortality in patients with atrial fibrillation has significantly decreased during the last three decades: 35 years of follow-up in 1627 pacemaker patients / S. Asbach, M. Olschewski, T.S. Faber // Europace. – 2008. – Vol. 10. – Р. 391‑394.
- Bangen K.J. Aggregate effects of vascular risk factors on cerebrovascular changes in autopsy-confirmed Alzheimer’s disease / K.J. Bangen, D.A. Nation, L. Delano-Wood // Alzheimers Dement. – 2014. – Vol. 11. – Р. 394‑403.
- Brandes A. Risk Factor Management in Atrial Fibrillation / А. Brandes, M.D. Smit, B.O. Nguyen // Arrhythm Electrophysiol Rev. – 2018. – Vol. 7. – Р. 118‑127.
- Bunch T.J. Atrial Fibrillation and Dementia: Exploring the Association, Defining Risks and Improving Outcomes / T.J. Bunch, O. Galenko, K.G. Graves, V. Jacobs, H.Т. May // Arrhythmia & Electrophysiology Review. – 2019. – Vol. 8. – P. 37‑60.
- Bunch T.J. Atrial fibrillation is independently associated with senile, vascular, and Alzheimer’s dementia / T.J. Bunch, J.P. Weiss, B.G. Crandall // Heart Rhythm. – 2010. – Vol. 7. – Р. 433‑437.
- Bunch T.J. Atrial Fibrillation Patients Treated With Long-Term Warfarin Anticoagulation Have Higher Rates of All Dementia Types Compared With Patients Receiving Long-Term Warfarin for Other Indications / T.J. Bunch, Н.Т. May, T.L. Bair // J Am Heart Assoc. – 2016. – Vol. 5. – Р. 32‑39.
- Bunch T.J. Patients treated with catheter ablation for atrial fibrillation have long-term rates of death, stroke, and dementia similar to patients without atrial fibrillation / T.J. Bunch, B.G. Crandall, J.P. Weiss // J Cardiovasc Electrophysiol. – 2011. – Vol. 22. – Р. 839‑845.
- Chen L.Y. Atrial fibrillation and cognitive decline-the role of subclinical cerebral infarcts: the atherosclerosis risk in communities study / L.Y. Chen, F.L. Lopez, R.F. Gottesman // Stroke. – 2014. – Vol. 45. – Р. 2568‑2574.
- Chugh S.S. Worldwide epidemiology of atrial fibrillation: a Global Burden of Disease 2010 Study / S.S. Chugh, R. Havmoeller, K. Narayanan // Circulation. – 2014. – Vol. 129. – Р. 837‑847.
- Coma M. Effect of Permanent Atrial Fibrillation on Cognitive Function in Patients With Chronic Heart Failure / М. Coma, M.J. Gonzalez-Moneo, С. Enjuanes // Am J Cardiol. – 2016. – Vol. 117. – 233‑239.
- Dagres N. European Heart Rhythm Association (EHRA)/Heart Rhythm Society (HRS)/Asia Pacific Heart Rhythm Society (APHRS) / Latin American Heart Rhythm Society (LAHRS) expert consensus on arrhythmias and cognitive function: what is the best practice? / N. Dagres, T.F. Chao, G. Fenelon // Heart Rhythm. – 2018. – Vol. 15. – P. 37‑60.
- de Bruijn R.F. Association Between Atrial Fibrillation and Dementia in the General Population / R.F. de Bruijn, J. Heeringa, F.J. Wolters // JAMA Neurol. – 2015. – Vol. 72. – Р. 1288‑1294.
- Efimova I. Ablation and pacing: improving brain perfusion and cognitive function in patients with atrial fibrillation and uncontrolled ventricular rates / I. Efimova, N. Efimova, V. Chernov // Pacing Clin. Electrophysiol. – 2012. – Vol. 35. – Р. 320‑326.
- Friberg L. Less dementia with oral anticoagulation in atrial fibrillation / L. Friberg, M. Rosenqvist // Eur Heart J. – 2018. – Vol. 39. – Р. 453‑460.
- Gaita F. Prevalence of silent cerebral ischemia in paroxysmal and persistent atrial fibrillation and correlation with cognitive function / F. Gaita, L. Corsinovi, M. Anselmino // J. Am. Coll. Cardiol. – 2013. – Vol. 62. – Р. 1990‑1997.
- Go A.S. Anticoagulation therapy for stroke prevention in atrial fibrillation: how well do randomized trials translate into clinical practice? / A.S. Go, Е.М. Hylek, Y. Chang // JAMA. – 2003. – Vol. 290. – Р. 2685‑2692.
- Go A.S. Prevalence of diagnosed atrial fibrillation in adults: national implications for rhythm management and stroke prevention: the AnTicoagulation and Risk Factors in Atrial Fibrillation (ATRIA) Study / A.S. Go, E.M. Hylek, K.A. Phillips // JAMA – 2001. – Vol. 285. – Р. 2370‑2375.
- Goette A. Angiotensin II receptor blockade reduces tachycardia-induced atrial adhesion molecule expression / А. Goette, А. Bukowska, U. Lendeckel // Circulation. – 2008. – Vol. 117. – Р. 732‑742.
- Goette A. EHRA/HRS/APHRS/SOLAECE expert consensus on atrial cardiomyopathies: definition, characterization, and clinical implication / А. Goette, J.M. Kalman, L. Aguinaga // Europace. – 2016. – Vol. 18. – Р. 1455‑1490.
- Goette A. Increased expression of P-selectin in patients with chronic atrial fibrillation / А. Goette, А. Ittenson, Р. Hoffmanns // Pacing Clin Electrophysiol. – 2000. – Vol. 23. – 1872‑1875.
- Golive A. The Impact of Gender on Atrial Fibrillation Incidence and Progression to Dementia / А. Golive, Н.Т. May, TL. Bair // Am.J. Cardiol. – 2018. – Vol. 122. – Р. 1489‑1495.
- Graff-Radford J. Atrial fibrillation, cognitive impairment, and neuroimaging / J. Graff-Radford, M. Madhavan, P. Vemuri // Alzheimers Dement. – 2016. – Vol. 12. – Р. 391‑398.
- Graves K.G. Atrial fibrillation incrementally increases dementia risk across all CHADS2 and CHA2DS2VASc strata in patients receiving long-term warfarin / K.G. Graves, H.T. May, V. Jacobs // Am. Heart J. – 2017. – Vol. 188. – Р. 93‑98.
- Graves K.G. CHA2DS2-VASc scores and Intermountain Mortality Risk Scores for the joint risk stratification of dementia among patients with atrial fibrillation / K.G. Graves, H.T. May, V. Jacobs // Heart Rhythm. 2019. – Vol. 16. – Р. 3‑9.
- Graves K.G. Improving CHA2DS2-VASc stratification of non-fatal stroke and mortality risk using the Intermountain Mortality Risk Score among patients with atrial fibrillation / K.G. Graves, H.T. May, K.U. Knowlton // Open Heart. – 2018. – Vol. 5. – Р. 19‑27.
- Jacobs V. Long-Term Population-Based Cerebral Ischemic Event and Cognitive Outcomes of Direct Oral Anticoagulants Compared With Warfarin Among Long-term Anticoagulated Patients for Atrial Fibrillation / V. Jacobs, H.T. May, T.L. Bair // Am J Cardiol. – 2016. – Vol. 118. – Р. 210‑214.
- Jacobs V. Time outside of therapeutic range in atrial fibrillation patients is associated with long-term risk of dementia / V. Jacobs, S.C. Woller, S. Stevens // Heart Rhythm. – 2014. – Vol. 11. – Р. 2206‑2213.
- Kalantarian S. Association between atrial fibrillation and silent cerebral infarctions: a systematic review and meta-analysis / S. Kalantarian, H. Ay, R.L. Gollub // Ann Intern Med. – 2014. – Vol. 161. – Р. 650‑658.
- Kalantarian S. Cognitive impairment associated with atrial fibrillation: a meta-analysis / S. Kalantarian, Т.А. Stern, М. Mansour, J.N. Ruskin // Ann Intern Med. – 2013. – Vol. 158. – Р. 338‑346.
- Kwok C.S. Atrial fibrillation and incidence of dementia: a systematic review and meta-analysis / C.S. Kwok, Y.K. Loke, R. Hale // Neurology. – 2011. – Vol. 76. – Р. 914‑922.
- Licher S. Lifetime risk of common neurological diseases in the elderly population / S. Licher, S.K.L. Darweesh, F.J. Wolters // J Neurol Neurosurg Psychiatry. – 2019. – Vol. 90. – Р. 148‑156.
- Lip G.Y. Refining clinical risk stratification for predicting stroke and thromboembolism in atrial fibrillation using a novel risk factor-based approach: the euro heart survey on atrial fibrillation / G.Y. Lip, R. Nieuwlaat, R. Pisters // Chest. – 2010. – Vol. 137. – Р. 263‑272.
- Poggesi A. Atrial Fibrillation and Cognition: Epidemiological Data and Possible Mechanisms / А. Poggesi, D. Inzitari, L. Pantoni // Stroke. – 2015. – Vol. 46. – Р. 3316‑3321.
- Poggesi A. Circulating biologic markers of endothelial dysfunction in cerebral small vessel disease: A review / А. Poggesi, М. Pasi, F. Pescini // J. Cereb. Blood Flow Metab. – 2016. – Vol. 36. – Р. 72‑94.
- Rocken C. Atrial amyloidosis: an arrhythmogenic substrate for persistent atrial fibrillation / С. Rocken, В. Peters, G. Juenemann // Circulation. – 2002. – Vol. 106. – Р. 2091‑2097.
- Rollo J. Incidence of dementia in relation to genetic variants at PITX2, ZFHX3, and ApoE epsilon4 in atrial fibrillation patients / J. Rollo, S. Knight, H.T. May // Pacing Clin Electrophysiol. – 2015. – Vol. 38. – Р. 171‑177.
- Ruff C.T. Comparison of the efficacy and safety of new oral anticoagulants with warfarin in patients with atrial fibrillation: a meta-analysis of randomised trials / C.T. Ruff, R.P. Giugliano, Е. Braunwald // Lancet. – 2014. – Vol. 383. – Р. 955‑962.
- Santangeli P. Atrial fibrillation and the risk of incident dementia: a meta-analysis / Р. Santangeli, L. Di Biase, R. Bai // Heart Rhythm. – 2012. – Vol. 9. – 1761‑1768.
- Schnabel R.В. 50 year trends in atrial fibrillation prevalence, incidence, risk factors, and mortality in the Framingham Heart Study: a cohort study / R.B. Schnabel, Х. Yin, Р. Gona // Lancet. – 2015. – Vol. 386. – Р. 154‑162.
- Steinberg B.A. International trends in clinical characteristics and oral anticoagulation treatment for patients with atrial fibrillation: Results from the GARFIELD-AF, ORBIT-AF I, and ORBIT-AF II registries / B.A. Steinberg, Н. Gao, Р. Shrader // Am Heart J. – 2017. – Vol. 194. – Р. 132‑140.
- Thacker E.L. Atrial fibrillation and cognitive decline: a longitudinal cohort study / E.L. Thacker, В. McKnight, В.М. Psaty // Neurology. – 2013. – Vol. 81. – Р. 119‑125.
- Van Staa T.P. A comparison of risk stratification schemes for stroke in 79,884 atrial fibrillation patients in general practice / T.P. Van Staa, Е. Setakis, G.L. Di Tanna // J Thromb Haemost. – 2011. – Vol. 9. – Р. 39‑48.
- Vermeer S.E. Silent brain infarcts and the risk of dementia and cognitive decline / S.E. Vermeer, N.D. Prins, T. den Heijer // N. Engl. J. Med. – 2003. – Vol. 348. – Р. 1215‑1222.
- Wardlaw J.M. Mechanisms of sporadic cerebral small vessel disease: insights from neuroimaging / J.M. Wardlaw, С. Smith, М. Dichgans // Lancet Neurol. – 2013. – Vol. 12. – Р. 483‑497.
СТАТТІ ЗА ТЕМОЮ Неврологія
Проблема когнітивних розладів є однією з найважливіших у сучасній клінічній медицині. Це зумовлено не тільки збільшенням частки людей старшого віку серед населення, а й посиленням ролі стресу та інших патогенетичних чинників. У березні відбувся семінар «Академія сімейного лікаря. Біль в грудній клітині. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста», у якому прийняли участь провідні вітчизняні науковці і фахівці різних галузей. У рамках заходу професор кафедри військової терапії Української військово-медичної академії Міністерства оборони України, кандидат медичних наук Мар’яна Миколаївна Селюк представила доповідь «Війна та когнітивні порушення. Причина чи наслідок? Як вирішити проблему?». Подаємо огляд цієї доповіді у форматі «запитання – відповідь»....
Хоча нестероїдні протизапальні препарати (НПЗП) мають численні серйозні побічні ефекти, вони належать до найчастіше застосовуваних препаратів у всьому світі (McGettigan P., Henry D., 2013). Через часте застосування побічні дії НПЗП становлять значну загрозу для громадського здоров’я. Так, уже декілька декад тому було описано підвищення артеріального тиску та ризик загострень серцевої недостатності на тлі прийому цих препаратів (Staessen J. et al., 1983; Cannon P.J., 1986)....
У лютому відбувся медичний форум Ukraine Neuro Global 2024, організований ГО «Українська асоціація медичної освіти» (м. Київ). Під час заходу обговорювалися найактуальніші проблеми сучасної неврології. У рамках форуму відбувся сателітний симпозіум «Актуальні питання фармакотерапії в неврології». Слово мала в.о. завідувача кафедри неврології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Марина Анатоліївна Тріщинська з доповіддю «Краніоцервікалгії: особливості діагностики та лікування»....
Запаморочення є поширеним та іноді стійким симптомом після струсу мозку чи легкої черепно-мозкової травми (лЧМТ). Терміном «запаморочення» часто описують декілька симптомів, як-от головокружіння (вертиго; ілюзія руху), порушення рівноваги (нестійкість, нестабільність) і, власне, запаморочення (пресинкопальний стан). Запаморочення після струсу мозку є клінічним викликом, оскільки існує багато причин цього розладу, а його ведення залежить від етіології [1-3]. Однією з таких причин є пошкодження периферичної вестибулярної системи (внутрішнього вуха). У разі травм, отриманих під час війни, лЧМТ часто пов’язана з вибуховою дією, яка може пошкоджувати внутрішнє вухо. Лікарям важливо розуміти вестибулярні наслідки вибухової лЧМТ, оскільки ЧМТ є дуже характерною для сучасних війн [4]....