Ступенева терапія артеріальної гіпертензії в розрізі доказової медицини
 Артеріальна гіпертензія (АГ), що є провідним фактором ризику серцево-судинних захворювань (ССЗ), з’являється внаслідок поєднання генетичних, екологічних і соціальних детермінант [1]. До факторів навколишнього середовища належать надмірна маса тіла / ожиріння, нераціональне харчування, надмірна кількість натрію, недостатній уміст калію в раціоні, недостатня фізична активність і споживання алкоголю [1, 2].
Артеріальна гіпертензія (АГ), що є провідним фактором ризику серцево-судинних захворювань (ССЗ), з’являється внаслідок поєднання генетичних, екологічних і соціальних детермінант [1]. До факторів навколишнього середовища належать надмірна маса тіла / ожиріння, нераціональне харчування, надмірна кількість натрію, недостатній уміст калію в раціоні, недостатня фізична активність і споживання алкоголю [1, 2].
Варто зауважити, що не лише антигіпертензивна терапія, а й оптимізація прихильності пацієнтів до призначеного лікування, мінімізація терапевтичної інерції пов’язані з вищими показниками контролю артеріального тиску (АТ) [3]. Спільне партнерство між пацієнтом, лікарем і системою охорони здоров’я включає багаторівневий підхід до контролю АГ [3]. Оптимізація профілактики, діагностики та лікування АГ потребує зміни парадигми на ступеневу допомогу та використання ефективних стратегій контролю АТ.
Високий АТ є провідним фактором ризику ССЗ, а АГ посідає перше місце у світі за зменшенням тривалості життя та зростанням інвалідності [2, 4]. Субоптимальний контроль АТ – найчастіший фактор ризику ССЗ і цереброваскулярних захворювань, включаючи геморагічний (58%) та ішемічний (50%) мозкові інсульти, ішемічну хворобу серця (55%) й інші форми кардіоваскулярних захворювань (58%), у т. ч. серцеву недостатність і захворювання периферичних артерій [2, 4]. Окрім того, АГ є основною причиною хронічної хвороби нирок, розвитку термінальної стадії ниркової недостатності, а також деменції внаслідок церебральної хвороби дрібних судин [5-7].
Починаючи зі 115/75 мм рт. ст. кожен приріст на 20 мм рт. ст. систолічного АТ (САТ) або 10 мм рт. ст. діастолічного АТ (ДАТ) пов’язаний із подвоєнням ризику фатальної серцево-судинної події [4].
Поширеність АГ у всьому світі є високою та продовжує зростати [4, 8]. За порогового рівня САТ/ДАТ >140/90 мм рт. ст. поширеність гіпертензії в усьому світі становить 31%, що становить приблизно 1,4 млрд дорослого населення [4, 8].
Незважаючи на те що генетична схильність до АГ – немодифікований фактор ризику, розвитку АГ можна значно запобігти завдяки сильному впливу ключових факторів довкілля / способу життя [2, 3]. Найважливішими з цих факторів, які часто з’являються в дитинстві та в ранньому дорослому віці, є збільшення маси тіла, що спричиняє ожиріння, нераціональне харчування, надмірне споживання натрію, недостатнє споживання калію, недостатня фізична активність і вживання алкоголю [9]. Найбільшого ефекту можна досягти, поєднуючи декілька з вищезазначених модифікацій способу життя, оскільки індивідуальні механізми зниження АТ мають адитивну дію [2]. Епідеміологічні дослідження продемонстрували, що лише невелика частка дорослих змінює свій спосіб життя після встановлення діагнозу АГ [10, 11].
З огляду на накопичену доказову базу впливу корекції модифікувальних факторів ризику на розвиток та прогресування АГ у всіх чинних настановах нефармакологічна корекція є першим і базовим кроком лікування АГ [1].
Фармакологічна антигіпертензивна терапія в настанові Міжнародного товариства з гіпертензії (International Society of Hypertension) рекомендована для дорослих із САТ >140 мм рт. ст. та/або ДАТ >90 мм рт. ст. [3]. Окрім того, дорослим із САТ від 130 до 139 мм рт. ст. або ДАТ від 80 до 89 мм рт. ст. рекомендується фармакологічне антигіпертензивне лікування в разі високого ризику кардіоваскулярних ускладнень, який визначається ССЗ в анамнезі, діабетом, захворюваннями нирок, 10-річним ризиком ССЗ >10%, віком ≥65 років [3].
Низька прихильність до антигіпертензивних препаратів є поширеним явищем і основним фактором неконтрольованого АТ [46]. Наприклад, у проведеному дослідженні серед 6627 літніх людей у США, котрі розпочали прийом антигіпертензивних препаратів у 2012 р., 21,3% припинили лікування протягом першого року [47]. Крім того, 31,7% пацієнтів, які не припиняли прийом антигіпертензивних препаратів, мали низьку прихильність до лікування, що визначалося наявністю ліків, доступних для прийому впродовж <80% днів у році після початку лікування [47]. Перешкоди на шляху до досягнення високої прихильності до лікування є багатофакторними та включають складні схеми прийому препаратів (наприклад, схеми з декількома таблетками), фактори зручності (наприклад, частоту дозування), поведінкові фактори та проблеми з лікуванням безсимптомних захворювань (наприклад, побічні ефекти лікування) [47]. Додаткові фактори, пов’язані з низькою прихильністю до антигіпертензивного лікування й неконтрольованим АТ, включають молодий вік, симптоми депресії, відсутність модифікації способу життя, а також обмежений доступ до медичної допомоги [48-50].
Серед основних антигіпертензивних засобів у разі АГ рекомендованими на сьогодні є інгібітори ангіотензинперетворювального ферменту (іАПФ), блокатори рецепторів ангіотензину (БРА), блокатори кальцієвих каналів (БКК) і тіазидні (чи тіазидоподібні) діуретики у зв’язку з додатковим захистом серцево-судинної системи, ефективністю та/або доступністю [3].
Попри доступність ефективніших антигіпертензивних засобів, будь-яка антигіпертензивна монотерапія забезпечує адекватний контроль АТ у дуже обмеженої частки пацієнтів [51, 52]. Більшість пацієнтів з АГ (особливо з групи високого ризику) потребують два чи більше препаратів із різних фармакологічних класів для досягнення цільового рівня АТ [53, 54]. Рання комбінація гіпотензивних засобів є більш відповідною стратегією лікування (порівняно з початковою монотерапією високими дозами) внаслідок адитивної дії та меншої кількості побічних ефектів [55, 56]. Однак одним із недоліків комбінованої терапії під час лікування АГ є те, що дотримання режиму лікування знижується при збільшенні кількості призначених препаратів [57].
Фіксовані комбінації антигіпертензивних препаратів, які поєднують у собі два чи більше активних лікарських засобів в одній лікарській формі, набули широкого поширення під час лікування АГ [1]. Фіксовані комбінації забезпечують збільшення прихильності (комплаєнтності/адгіренсу) до лікування (порівняно з відповідними компонентами, що призначаються окремо) [58]. Амлодипін (дигідропіридиновий БКК тривалої дії) та валсартан (непептидний БРА) належать до антигіпертензивних засобів першої лінії [1]. З огляду на те що ці молекули спрямовані на домінантні патофізіологічні каскади АГ, що має контррегулювальні механізми, фіксована комбінація амлодипін/валсартан підсилює гіпотензивні ефекти кожного (окремо взятого) лікувального компонента й істотно збільшує комплаєнтність до лікування [59].
Отже, оптимальною початковою терапією є призначення фіксованої комбінації антигіпертензивних препаратів усім пацієнтам, окрім тих, у кого рівень АТ перебуває в діапазоні високого нормального, а також хворих похилого віку зі старечою астенією («крихкий» пацієнт) [3].
Відповідно до настанови Міжнародного товариства з гіпертензії (2020) метою лікування АГ є досягнення цільових рівнів АТ у хворих залежно від супутньої патології, а також, що є найголовнішим, їх утримання протягом 3 міс [3]:
- в усіх пацієнтів початковою метою терапії є зниження АТ <140/90 мм рт. ст.;
- якщо лікування добре переноситься, більшості пацієнтів рекомендовано подальше зниження АТ до 130/80 мм рт. ст. або нижче (залежно від супутньої патології);
- для пацієнтів віком <65 років – 130/80 мм рт. ст. (але не нижче 120/70 мм рт. ст.);
- для людей віком >65 років слід дотримуватися меж 130-140/80-90 мм рт. ст. за хорошої переносимості лікування.
Відповідно до настанови Міжнародного товариства з гіпертензії (2020) виокремлюють такі рекомендації стосовно медикаментозного лікування АГ [3].
Базове антигіпертензивне лікування:
- застосування декількох препаратів (перевага віддається фіксованим комбінаціям);
- іАПФ/БРА + БКК;
- іАПФ/БРА + БКК + тіазидоподібний діуретик;
- іАПФ/БРА + БКК + тіазидоподібний діуретик + спіронолактон.
До оптимальних рекомендацій належить покрокове застосування препаратів із рекомендованими та низькими дозами (половина рекомендованої дози):
крок 1 – подвійна комбінована – в низькій дозі (A+C); монотерапія доцільна у хворих низького ризику чи в осіб дуже похилого віку (>80 років) й астенізованих;
крок 2– подвійна комбінована – в повній дозі (A+C);
крок 3 – потрійна комбінована (A+C+D);
крок 4 (за резистентної АГ) – потрійна комбінована + спіронолактон або інші (A+C+D+спіронолактон 12,5-50 мг). Спіронолактон слід з обережністю застосовувати за ШКФ <45 мл/хв. До альтернативних препаратів належать амілорид, доксазозин, еплеренон, клонідин або β-АБ;
крок 5 – за резистентної АГ слід розглянути питання щодо транспортування хворого до спеціалізованої установи для подальшого обстеження та визначення тактики лікування [3].
Примітки: A – іАПФ або БРА; C – блокатор кальцієвих каналів; D – тіазидоподібний діуретик.
На сьогоднішньому етапі кардіологічної практики пріоритетний інтерес викликають дослідження ефективності фіксованих комбінацій антигіпертензивних препаратів, оскільки саме вони здатні забезпечити тривалий контроль АГ, зберігаючи водночас максимальну прихильність пацієнтів до призначеної терапії.
На особливу увагу заслуговує міжнародне багатоцентрове відкрите рандомізоване проспективне дослідження VICTORY [60], в якому аналізували ефективність і безпеку монотерапії валсартаном (препарат Вальсакор®) і його фіксованої комбінації з гідрохлортіазидом – ГХТ (препарат Вальсакор® Н) в умовах реальної клінічної практики (365 пацієнтів з АГ 1-2 ступенів). Стартова доза валсартану становила 80 мг. Через 4 тиж лікування в ситуації, коли АТ був вище 140/90 мм рт. ст. (або вище 130/80 мм рт. ст. у пацієнтів високого ризику), дозу збільшували до 160 мг. Якщо ще через 4 тиж АТ знову не досягав цільових значень, дозу валсартану (чи фіксованої комбінації валсартан/ГХТ) підвищували до 320 мг або 160/12,5 мг відповідно. Якщо після подальших 4 тиж АТ не досягав цільових значень, дозу фіксованої комбінації збільшували до 320/12,5 мг. Параметри центральної гемодинаміки та швидкість розповсюдження пульсової хвилі оцінювалися на початку лікування та через 16 тиж антигіпертензивної терапії за допомогою аплікаційної тонометрії на апараті SphygmoCor [60].
Динаміку швидкості розповсюдження поширення пульсової хвилі та центрального АТ оцінювали в підгрупі, що складалася із 74 пацієнтів. За результатами дослідження середнє зниження САТ і ДАТ становило 26,6±10,4 та 14,8±7,6 мм рт. ст. У 90,6% хворих був досягнутий цільовий рівень АТ: у 98% пацієнтів – на тлі монотерапії валсартаном й у 84% – при лікуванні фіксованою комбінацією валсартан/ГХТ [60].
У цьому дослідженні, крім високої антигіпертензивної ефективності, терапія валсартаном продемонструвала здатність знижувати жорсткість судинного русла, а отже, й сприятливо впливати на прогноз, а також знижувати ризик розвитку серцево-судинних ускладнень у майбутньому [60].
Повертаючись до покрокової терапії АГ, представленої в оновлених настановах Міжнародного товариства з гіпертензії (2020), слід окремо відзначити, що за неефективності подвійної фіксованої комбінації (слід переконатися, що вона використовується в оптимальних дозуваннях обох компонентів) експерти вказують на необхідність переведення пацієнта на другу сходинку антигіпертензивної терапії – трикомпонентну схему [3]. Вперше заявлено, що за відсутності особливих клінічних ситуацій найраціональнішим варіантом такої схеми є поєднання блокатора РАС із БКК і діуретиком (теж у вигляді фіксованої комбінації) [3]. Трикомпонентна терапія має також передбачати титрацію доз усіх компонентів до максимальних перед тим, як переходити на третю сходинку антигіпертензивної терапії (чотирикомпонентну) [3].
Зокрема, у великому багатоцентровому міжнародному рандомізованому дослідженні EXCITE вивчалися антигіпертензивна ефективність і безпека фіксованої комбінації амлодипін/валсартан (у дозах 5/80, 5/160, 10/160, 5/320 або 10/320 мг) і фіксованої комбінації амлодипін/валсартан/ГХТ (у дозах 5/160/12,5; 10/160/12,5; 5/160/25; 10/160/25; 10/320/25 мг) у реальній клінічній практиці [61]. Період спостереження в цьому дослідженні становив 26±8 тиж, протягом якого пацієнти здійснювали щонайменше два візити (вихідний – під час залучення до дослідження, а другий – після завершення періоду спостереження). Усього до випробування було залучено 9794 пацієнти (середній вік становив 53,2±11,35 року; 60,6% – чоловіки; середня тривалість АГ – 5,9±6,5 року); з них до групи фіксованої комбінації амлодипін/валсартан увійшли 8603 особи, до групи фіксованої комбінації амлодипін/валсартан/ГХТ – 1191 пацієнт [61].
Серед усіх пацієнтів, які брали участь у дослідженні, 15,5% – особи похилого та старечого віку (≥65 років), 32,5% мали ожиріння, 31,3% страждали на цукровий діабет (ЦД), у 9,8% була ізольована систолічна АГ. На тлі терапії (як подвійної, так і потрійної фіксованої комбінації) відзначено статистично значуще зниження офісного САТ/ДАТ у всіх зазначених підгрупах:
- у пацієнтів літнього віку – на -32,2/-14,3 та -38,5/-16,5 мм рт. ст. відповідно;
- в осіб з ожирінням – на -32,2/-17,9 та -38,5/-18,4 мм рт. ст. відповідно;
- у хворих на ЦД – на -30,3/-16,1 та -34,4/-16,6 мм рт. ст. відповідно;
- в пацієнтів з ізольованою систолічною АГ – на -25,5/-4,1 та -30,2/-5,9 мм рт. ст. відповідно. Також була відзначена хороша переносимість обох фіксованих комбінацій [61].
Інше відкрите проспективне багатоцентрове 3-місячне дослідження з вивчення ефективності та безпеки фіксованої комбінації амлодипін/валсартан/ГХТ серед 7132 пацієнтів було проведено в Німеччині [62]. Вихідний офісний САТ/ДАТ становив відповідно 158,8±17,7/91,5±10,7 мм рт. ст. Факторами ризику, що найчастіше траплялися, були обтяжений за ССЗ сімейний анамнез (у 60,7% пацієнтів), дисліпідемії (46,9%) і ЦД (33,9%). Наприкінці періоду спостереження офісний САТ/ДАТ знизився до 135,0±11,8/80,2±7,3 мм рт. ст. Середнє зменшення АТ становило -23,7±17,5/-11,3±10,6 мм рт. ст.; 43,5% хворих досягли цільового АТ (нижче 140/90 мм рт. ст. для пацієнтів без ЦД і нижче 130/80 мм рт. ст. для хворих на ЦД). У 71,3% пацієнтів відзначалася відповідь на отриману комбіновану антигіпертензивну терапію. Побічні реакції було зафіксовано у 2,3% пацієнтів, серед них найчастіше траплялися периферичні набряки (в 0,6% випадків) і запаморочення (0,2%) [62].
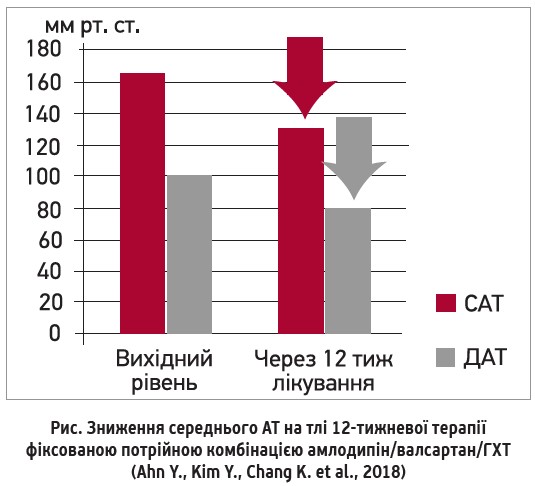 У відкритому багатоцентровому 12-тижневому когортному дослідженні вивчали ефективність і безпеку фіксованої потрійної комбінації амлодипін/валсартан/ГХТ (5/160/12,5 або 10/160/25 мг) у пацієнтів з АГ, неконтрольованою будь-якою подвійною терапією [63]. Дані були зібрані в 1080 пацієнтів, які проходили лікування відповідно до рутинної медичної практики в 47 центрах Єгипту [63]. Середній АТ знизився зі 165,5±12,83/100,8±7,03 мм рт. ст. до 129,7±8,35/80,6±5,25 (p<0,0001). 76,85% пацієнтів досягли цільових рівнів АТ <140/90 мм рт. ст. (рис.).
У відкритому багатоцентровому 12-тижневому когортному дослідженні вивчали ефективність і безпеку фіксованої потрійної комбінації амлодипін/валсартан/ГХТ (5/160/12,5 або 10/160/25 мг) у пацієнтів з АГ, неконтрольованою будь-якою подвійною терапією [63]. Дані були зібрані в 1080 пацієнтів, які проходили лікування відповідно до рутинної медичної практики в 47 центрах Єгипту [63]. Середній АТ знизився зі 165,5±12,83/100,8±7,03 мм рт. ст. до 129,7±8,35/80,6±5,25 (p<0,0001). 76,85% пацієнтів досягли цільових рівнів АТ <140/90 мм рт. ст. (рис.).
Результати цього дослідження продемонстрували, що фіксована комбінація амлодипіну/валсартану/ГХТ ефективно знижує АТ і має високий профіль безпеки в пацієнтів з АГ, неконтрольованою жодною попередньою подвійною терапією [63].
У 8-тижневому контрольованому багатоцентровому подвійному сліпому рандомізованому дослідженні, проведеному в 17 центрах Республіки Корея, вивчалися ефективність і безпечність фіксованих доз амлодипіну/валсартану 5/160 мг і валсартану/ГХТ 160/12,5 мг у пацієнтів з АГ із недостатньою реакцією на монотерапію валсартаном дозою 160 мг протягом 4 тиж [64]. Через 8 тиж після рандомізації цільових рівнів АТ досягли 84,3% у групі амлодипін/валсартан і 71,3% у групі валсартану/ГХТ, ДАТ значно знизився в обох групах: -9,44±0,69 мм рт. ст. у групі амлодипін/валсартан і -7,47±0,71 мм рт. ст. у групі валсартан/ГХТ. Різниця між групами становила -1,96±1,00 мм рт. ст.; це свідчить про те, що амлодипін/валсартан 5/160 мг у фіксованому дозуванні не поступався валсартану/ГХТ 160/12,5 мг у первинній кінцевій точці ефективності [64].
У багатоцентровому відкритому проспективному клінічному дослідженні VICTORY II вивчали особливості застосування комбінацій амлодипіну/валсартану (Валодіп) й амлодипіну/валсартану/ГХТ (Ко-Валодіп) у вигляді фіксованих комбінацій у пацієнтів з АГ 2 або 3 ступеня [65]. Основна мета дослідження полягала в оцінці ефективності та безпеки зазначених фіксованих комбінацій щодо досягнення цільових рівнів АТ, зокрема офісного, домашнього та 24-годинного моніторування АТ.
До випробування було залучено 100 пацієнтів віком від 18 років з АГ 2 (n=60) або 3 ступеня (n=40), котрі раніше не отримували антигіпертензивної терапії; офісний САТ становив ≥160 мм рт. ст., ДАТ дорівнював ≥100 мм рт. ст. Також було залучено хворих із неконтрольованим офісним АТ за результатами попереднього лікування. Ожиріння спостерігалося в 32% пацієнтів, 13% учасників були курцями. Атеросклероз мали 3% хворих у периферичних артеріях і 11% – в аорті чи брахіоцефальних артеріях, 11% пацієнтів страждали на хронічну серцеву недостатність, 7% – на стенокардію. Також у 41% випадків було виявлено дисліпідемію, в 7 та 3% – гіперглікемію натще та порушення толерантності до глюкози відповідно. ЦД 2 типу спостерігався в 11% хворих [65].
На момент залучення до випробування 83% пацієнтів раніше отримували антигіпертензивні препарати, причому БРА й іАПФ – найчастіше у вигляді монотерапії (16,8 та 8,4% відповідно). Загалом 58 пацієнтів (70%) приймали подвійну антигіпертензивну терапію, серед яких лише 25,8% – фіксовану комбінацію. Тривалість спостереження становила 16 тиж, протягом яких кожен пацієнт здійснив 5 візитів до лікаря. Для 24-годинного моніторування АТ при першому відвідуванні всім хворим було видано автоматичні монітори АТ і щоденники для самоконтролю, котрі вони мали заповнювали самостійно (відповідно до рекомендацій) [65].
Пацієнти з АГ 2 ступеня розпочали лікування фіксованою подвійною комбінацією 5 мг амлодипіну / 80 мг валсартану, котру можна було титрувати до фіксованої потрійної – 10 мг амлодипіну / 160 мг валсартану / 12,5 мг ГХТ – для досягнення цільового показника офісного АТ. Своєю чергою, хворі на АГ 3 ступеня отримували стартову терапію фіксованою подвійною комбінацією 5 мг амлодипіну / 160 мг валсартану, котру також можна було титрувати до потрійної – 10 мг амлодипіну / 160 мг валсартану / 25 мг ГХТ – із метою досягнення цільового офісного АТ. Рішення щодо корекції гіпотензивної терапії приймав лікар під час контрольних візитів на підставі аналізу результатів офісного вимірювання, даних щоденника АТ, фізикального огляду, загального стану та скарг пацієнта.
Загальну клінічну ефективність досліджуваних препаратів оцінювали після закінчення терміну спостереження відповідно до критеріїв, які базувалися на рівні офісного АТ, а також наявності та ступеня тяжкості побічних ефектів. Було встановлено, що загальну клінічну ефективність (градації: надзвичайно висока, дуже висока, висока, задовільна) було досягнуто в 98,8% пацієнтів [65].
Відповідно до рекомендацій щодо лікування АГ, цільового офісного АТ було досягнуто в 90% хворих після 16 тиж терапії. У всіх пацієнтів середнє зниження АТ становило -32,2 мм рт. ст., в осіб з АГ 2 ступеня САТ знизився на 30,7 мм рт. ст., ДАТ – на 15,5 мм рт. ст. Цільового рівня офісного АТ було досягнуто в 93,8% випадків. У пацієнтів з АГ 3 ступеня цільовий показник офісного АТ визначався у 84,4%, тоді як середнє зниження САТ становило 34,6 мм рт. ст., ДАТ – 16,7 мм рт. ст. Досягнуті цільові рівні офісного АТ були схожими у хворих на АГ 2 та 3 ступенів (124,9/78,8 та 126,3/78,2 мм рт. ст. відповідно).
Відповідно до результатів дослідження VICTORY II, початок лікування чи перехід на фіксовану комбінацію амлодипіну й валсартану сприяв досягненню цільового офісного АТ у 90% пацієнтів після 16 тиж лікування. Що стосується профілю безпеки, то отримані результати продемонстрували хорошу переносимість лікування на основі фіксованих комбінацій амлодипіну/валсартану й амлодипіну/валсартану/ГХТ, що узгоджується зі встановленим профілем безпеки зазначених препаратів [65].
Отже, дані клінічного дослідження VICTORY II продемонстрували, що фіксовані комбінації амлодипіну/валсартану й амлодипіну/валсартану/ГХТ ефективно знижують АТ до цільових рівнів у пацієнтів з уперше діагностованою АГ 2 або 3 ступеня та хворих на неконтрольовану АГ, які вже отримували антигіпертензивну терапію та мають сприятливий профіль переносимості [65].
Слід зауважити, що фіксовані комбінації антигіпертензивних препаратів (із різноманітними компонентами та варіантами дозувань) дають змогу максимально ефективно проводити ступеневу терапію АГ у всіх категоріях пацієнтів, забезпечуючи надійний контроль АГ і збільшуючи прихильність пацієнтів до лікування.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 5 (498), 2021 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




