Кардіоваскулярна безпека при застосуванні глімепіриду: непряме порівняння результатів досліджень CAROLINA і CARMELINA
Традиційно, препарати сульфонілсечовини (ПСС) як пероральні цукрознижувальні засоби (ЦЗЗ) посідали друге місце після метформіну в алгоритмах лікування цукрового діабету (ЦД) 2 типу. ПСС дійсно ефективно знижують рівень глюкози в крові. Однак ризики розвитку гіпоглікемії та збільшення маси тіла обмежували їх широке використання. Крім того, з моменту публікації дослідження UGDP (University Group Diabetes Program) предметом занепокоєння стала й серцево-судинна безпека (ССБ) ПСС [1]. А після оприлюднення результатів кількох метааналізів і даних, отриманих в умовах реальної клінічної практики, виявилося, що висновки різні та суперечать один одному [2, 3].
Ключові слова: цукровий діабет 2 типу, сульфонілсечовина, глімепірид, CAROLINA, CARMELINA, метформін, серцево-судинна безпека
Варто усвідомити, що всі небажані ефекти ПСС, зокрема ризик розвитку гіпоглікемії, збільшення ваги або ССБ, можуть бути різними в різних ПСС.
Для оцінки ССБ розиглітазону Управління із санітарного нагляду за якістю харчових продуктів і медикаментів США (FDA) встановило обов’язковість проведення досліджень з оцінки серцево-судинних наслідків (ДОССН) для всіх нових антигіперглікемічних засобів. Результати ДОССН для інгібіторів натрійзалежного котранспортера глюкози 2 типу (іНЗКТГ‑2) та аналогів глюкагоноподібного пептиду‑1 (ГПП‑1) призвели до змін у лікувальній парадигмі. Рекомендації Американської діабетологічної асоціації і Європейської асоціації з вивчення діабету (ADA-EASD) обмежили застосування ПСС для лікування ЦД 2 типу [5]. Фактично, вони запропонували віддавати перевагу ПСС лише тоді, коли головним питанням є вартість терапії [5]. Основною причиною такого ставлення до препаратів цієї групи з боку авторитетних настановчих органів є невизначеність впливу ПСС, зокрема глімепіриду, на серцево-судинну систему.
Відповідно до вимог FDA на етикетках ПСС, схвалених до застосування в США, зазначається, що їх використання пов’язане зі збільшенням смертності від серцево-судинних захворювань. Для реєстрації більш ранніх антигіперглікемічних засобів, у тому числі ПСС, не потребувалося проведення ДОССН, а оскільки ці препарати недорогі і не є об’єктами патенту, малоймовірно, що в майбутньому проводитимуть будь-які плацебо-контрольовані ДОССН, аби спростувати проблеми ССБ.
Утім, під час метааналізу, проведеного Simpson та співавт., було виявлено, що застосування ПСС глімепіриду супроводжувалося зниженням кардіоваскулярного ризику, якщо порівняти з іншими ПСС [11]. Результати вказаного метааналізу змусили лікарів переглянути своє ставлення до добре відомого ЦЗЗ.
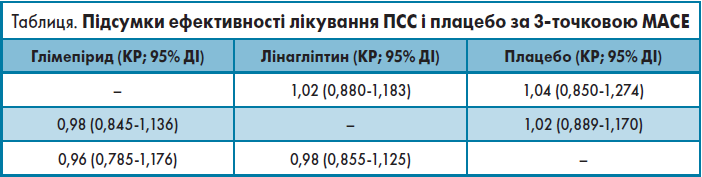
Нещодавно були опубліковані результати двох великих надійних ДОССН з оцінки ССБ лінагліптину. У досліджені CARMELINA було підтверджено, що лінагліптин не поступається плацебо щодо комбінованої кінцевої точки смерті від серцево-судинних подій (ССП), нефатального інфаркту міокарда або нефатального інсульту (3-точкова серйозна небажана ССП [MACE]) в пацієнтів із ЦД 2 типу і високим серцево-судинним і нирковим ризиком [6]. Медіана спостереження становила 2,2 року (коефіцієнт ризику [КР] становив 1,02; 95% ДІ 0,89-1,169), що узгоджується з іншими інгібіторами дипептидилпептидази‑4 (ДПП‑4). Дослідження CAROLINA продемонструвало: стосовно МАСЕ лінагліптин не поступається активному препарату порівняння глімепіриду (КР 0,98; 95,47% ДІ 0,84-1,14) в осіб похилого віку з високим серцево-судинним ризиком після медіани спостереження 6,3 року [7]. Раніше ніколи не проводили дослідження за участю такої великої кількості пацієнтів, які приймали глімепірид.
На основі опублікованих даних цих двох ДОССН було проведене непряме порівняння методів лікування (НПМЛ) за допомогою глімепіриду і плацебо за часом до виникнення першої ССП.
Підсумковим показником було співвідношення КР для часу до першого виникнення 3-точкової MACE, смерті від усіх причин, смерті від серцево-судинних захворювань та не-серцево-судинної смерті. НПМЛ проводили за допомогою пакету netmeta (версія 1.1-0) у R‑3.6.1. Цей пакет використовує для аналізу графо-теоретичний метод, рівнозначний частотному підходу до мережевого метааналізу [8-10]. Для об’єднання ефектів лікування було застосовано метод зворотної дисперсії, який охоплював логарифми КР та їхніх стандартних відхилень (СВ); у моделі використовували як фіксовані, так і рандомізовані ефекти. Оскільки в логарифмічному масштабі КР та їхні ДІ наближені до нормального розподілу, було використано наступне співвідношення для обчислення СВ ДІ КР (ln(ДІ) = ln(КР) ± Z1 – α/2 × СВ ln(КР) [11].
Результати цього НПМЛ показують, що використання глімепіриду супроводжується зіставними з плацебо часом до виникнення першої 3-точкової MACE (КР 1,04; 95% ДІ 0,850-1,274), смертністю від усіх причин (КР 1,08; 95% ДІ 0,880-1,317), серцево-судинною смертністю (КР 0,96; 95% ДІ 0,732-1,259) і не-серцево-судинною смертністю (КР 1,24; 95% ДІ 0,893-1,733), що відображено в таблиці.
Оскільки були об’єднані результати лише двох досліджень, значущої неоднорідності і невідповідності статистичних даних не спостерігалося (Q=0; tau2=0), отже, результати моделей як із фіксованим, так і з випадковим ефектами були ідентичними. Крім того, значення КР і їхніх ДІ обмежувалися лише двома знаками після коми, відповідно, оцінювані їх СВ визначали наближено. Нарешті, оскільки відсутні прямі порівняльні дослідження глімепіриду і плацебо, у використаній моделі не було можливості перевірити результати на узгодженість. Водночас величина вибірки й однорідність досліджуваної популяції, імовірно, перевершують вищезазначені обмеження.
Отримані висновки підтверджують результати метааналізу Simpson та співавт., а доведена ССБ глімепіриду дає можливість розширити показання для його призначення і допомогти пацієнтам із ЦД 2 типу скористатися перевагами цього ефективного і доступного препарату [12].
Ефективність і безпека глімепериду були неодноразово підтверджені даними контрольованих клінічних досліджень, систематичних оглядів, метааналізів і реальним клінічним досвідом його застосування [13-15].
Так, у рандомізованому відкритому паралельному 16-тижневому дослідженні (n=97) оцінювали ефективність і безпечність комбінації метформіну і глімепіриду в пацієнтів із ЦД 2 типу, які отримують базальний інсулін.
Учасників було рандомізовано в дві групи. Перша група отримувала інсулін гларгін плюс комбіновану фіксовану дозу глімепіриду 1 мг і метформіну 500 мг двічі на день (група G/M). Друга – інсулін гларгін плюс глімепірид 4 мг 1 раз на день (група G). Первинною кінцевою точкою була зміна рівня глікованого гемоглобіну (HbA1c). Вторинними кінцевими точками – зміни рівня глюкози в плазмі натще (ГПН), постпрандіальний рівень глюкози (ППГ) через 2 год після їжі, рівні інсуліну і С-пептиду.
У результаті в обох групах зазначали достовірне зниження рівня HbA1c, ГПН і ППГ, проте в 1-й групі воно було вираженішим. Частота виникнення небажаних реакцій була порівнянною в обох групах. Таким чином, було показано, що обидві форми терапії є доволі безпечними, але перша ефективніше знижувала рівень глюкози в крові [13].
На користь хорошого профілю безпеки глімепіриду в складі комбінованої терапії ЦД 2 типу свідчать результати систематичного огляду літератури з метааналізом клінічних випробувань, проведеного J.M. Amate та співавт. [14].
Метою аналізу стало порівняння ефективності й безпеки глімепіриду з будь-яким інгібітором ДПП‑4, обидва використовували в комбінації з метформіном як другу лінію терапії ЦД 2 типу.
Для оцінки ефективності застосовували такі критерії: % варіації HbA1c; варіація ГПН; % пацієнтів, які досягли терапевтичних цілей HbA1c <7%; частота відмови від лікування через відсутність ефективності і необхідність призначення невідкладної терапії. Для оцінки безпеки використовували такі параметри: варіація ваги в кінці лікування; кількість побічних явищ будь-якого типу; кількість серйозних побічних явищ; кількість пацієнтів, які перенесли будь-який тип гіпоглікемії; кількість пацієнтів, які перенесли тяжку гіпоглікемію; частота припинення лікування через побічні явища; рівень смертності з будь-яких причин.
Чотири дослідження відповідали критеріям включення. Група, яка отримувала глімепірид, показала кращі результати за всіма критеріями ефективності. Щодо параметрів безпеки, то основні відмінності полягали в більшій кількості випадків гіпоглікемії в групі глімепіриду. Серйозні побічні явища або припинення внаслідок цього лікування в групі глімепіриду виникали в більш як 2% випадків проти таких у групі інгібіторів ДПП‑4. Решта побічних явищ, зокрема рівень смертності, не супроводжувалися жодними відмінностями між групами. Різниця в зміні ваги між групами (2,1 кг) не була клінічно значущою.
Таким чином, комбінація глімепірид/метформін виявилася ефективнішою за інгібітор ДПП‑4/метформін. Доведена користь перевищує ризики щодо гіпоглікемії, адже під час лікування тяжка гіпоглікемія не виникала в понад 98% пацієнтів.
Отже, комбінація глімепірид/метформін і за своєю економічною вигодою, і завдяки ефективності та безпечності застосування може розглядатися як терапія вибору в більшості хворих на ЦД 2 типу, із потенційною перевагою в популяції пацієнтів із гіперглікемією, рефрактерною до лікування [14].
2020 року R.K. Sahay та співавт. опублікували результати оцінки ефективності застосування глімепіриду в умовах реальної клінічної практики. Це означає, що аналіз охопив усі дані, зібрані поза рандомізованими клінічними дослідженнями, і відобразив рутинний досвід застосування препарату в терапії госпіталізованих і амбулаторних пацієнтів, а отже – максимально наближений до реальності. Метою дослідження була оцінка ефективності і безпеки глімепіриду і метформіну в лікуванні хворих на ЦД 2 типу, обтяжений супутніми захворюваннями та ускладненнями.
Ретроспективне нерандомізоване непорівняльне багатоцентрове дослідження реальної клінічної практики проводилося за участю пацієнтів із ЦД 2 типу віком від 18 років, які приймали комбінації фіксованих доз глімепіриду і метформіну. Інформацію про вік, тривалість ЦД, ускладнення, супутні захворювання (гіпертонію і дисліпідемію), дозування й супутні ліки було взято з медичних карт.
Критеріям включення відповідало 4858 хворих на ЦД 2 типу (середній вік становив 52,67 року). У досліджуваній популяції переважали чоловіки (60,85%). Лабораторні дослідження показали середній рівень HbA1c 7,5, холестерину ліпопротеїнів низької щільності 104,81±38,19 мг/дл і креатиніну сироватки 0,88±0,26 мг/дл. Приблизно 2055 (42,30%) учасників були гіпертоніками, для лікування артеріальної гіпертензії вони використовували лише телмісартан і комбінацію на основі телмісартану. 1073 (22,08%) учасники дослідження страждали на дисліпідемію, із них 664 (62%) лікувалися розувастатином і його комбінаціями. Макросудинні ускладнення спостерігалися в 339 (6,97%) хворих, найпоширенішою – у 273 (5,61%) – була ішемічна хвороба серця. В 1010 (20,79%) хворих спостерігалися мікроваскулярні ускладнення, серед яких найпоширенішими були нейропатія (686 (14,12%) пацієнтів), ретинопатія (2,34%) і нефропатія (1,81%).
З 11 схем лікування найчастіше (1297 (26,69%) учасників) призначали комбінацію глімепіриду 2 мг і метформіну 500 мг; далі слідував глімепірид 1 мг і метформін 500 мг (1193 (24,57%) пацієнти). Указані комбінації використовували двічі на добу 2665 (54,85%) пацієнтів.
Аналіз призначень за віком показав, що комбінації глімепіриду і метформіну були найкращим вибором для лікування хворих на ЦД 2 типу із супутніми захворюваннями (артеріальна гіпертензія, дисліпідемія та ускладнення діабету) в усіх вікових групах. Згадана комбінація ефективна в терапії діабету як на ранніх етапах захворювання, так і в разі тривалого стажу ЦД.
лімепірид високої якості, який уже встиг завоювати прихильність і в лікарів, і в пацієнтів, представлений на фармацевтичному ринку України під торговою назвою Амарил® від ТОВ «Санофі-Авентіс Україна».
Препарат Амарил® випускається у формі таблеток для перорального прийому. Доступні форми випуску (1 таблетка містить глімепіриду 2 мг, 3 мг або 4 мг) дають можливість пацієнту приймати 1 таблетку Амарил® 1 раз на добу, що підвищує комплаєнс. Крім того, кожну таблетку препарату Амарил® можна поділити по лінії розлому на рівні дози, що забезпечує зручність і поступовість підбору ефективної дози і зменшує ризик виникнення гіпоглікемії.
Амарил® рекомендується приймати незадовго до чи під час ситного сніданку або – якщо сніданку немає – незадовго перед або під час першого основного прийому їжі. Помилки в застосуванні препарату, наприклад пропуск прийому чергової дози, ніколи не можна виправляти шляхом наступного прийому вищої дози. Таблетку треба проковтнути не розжовуючи, запиваючи рідиною.
Початкова доза становить 1 мг (1/2 таблетки по 2 мг) глімепіриду на добу. Якщо така доза забезпечує контроль захворювання, її необхідно застосовувати для підтримувальної терапії.
У разі неоптимального глікемічного контролю дозу потрібно збільшувати до 2, 3 чи 4 мг глімепіриду на добу поетапно (з інтервалами в 1-2 тиж). Доза понад 4 мг на добу дає кращі результати лише в окремих випадках. Максимальна рекомендована доза препарату Амарил® – 6 мг на добу.
У разі використання препарату Амарил® у складі комплексної терапії з іншими пероральними ЦЗЗ або інсуліном дозу препарату потрібно скорегувати. Необхідність перегляду дозування також може виникнути в разі зміни у хворого маси тіла чи способу життя або дії інших чинників, які підвищують ризик розвитку гіпо- чи гіперглікемії.
Результати останніх контрольованих клінічних досліджень і метааналізів, а також дані щодо застосування глімепіриду в умовах реальної клінічної практики свідчать про високу ефективність і задовільний профіль ССБ препарату Амарил® і розширюють показання до застосування цього доступного і водночас ефективного цукрознижувального засобу в складі комплексної терапії пацієнтів із ЦД 2 типу.
Список літератури – у редакції.
Підготувала Ганна Кирпач
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 1 (53) 2021 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....