Актуальні питання імунопрофілактики пацієнтів зі спінальною м’язовою атрофією
 Спінальна м’язова атрофія (СМА) – це прогресуюче тяжке захворювання, зумовлене мутацією гена виживання мотонейронів (SMN), при якому відбувається ураження клітин передніх рогів спинного мозку й рухових ядер черепно-мозкових нервів, а також порушення функції багатьох органів і систем. СМА має автосомно-рецесивний тип успадкування та розвивається внаслідок зниження рівня білка SMN через мутації: делеції або точкові мутації в гені виживання мотонейронів SMN1. Важливою особливістю СМА є великий спектр тяжкості клінічних проявів – від малосимптомних форм у дорослих пацієнтів до захворювань новонароджених із неминучим, донедавна летальним, прогнозом.
Спінальна м’язова атрофія (СМА) – це прогресуюче тяжке захворювання, зумовлене мутацією гена виживання мотонейронів (SMN), при якому відбувається ураження клітин передніх рогів спинного мозку й рухових ядер черепно-мозкових нервів, а також порушення функції багатьох органів і систем. СМА має автосомно-рецесивний тип успадкування та розвивається внаслідок зниження рівня білка SMN через мутації: делеції або точкові мутації в гені виживання мотонейронів SMN1. Важливою особливістю СМА є великий спектр тяжкості клінічних проявів – від малосимптомних форм у дорослих пацієнтів до захворювань новонароджених із неминучим, донедавна летальним, прогнозом.
Для патогенетичного лікування пацієнтів зі СМА на сьогодні в Україні зареєстровано два лікарські засоби. Препарат Спінраза (діюча речовина – нусінерсен) розроблений спеціально для підвищення продукції функціонально повноцінного білка SMN, що чинить спрямовану дію на матричну РНК гена SMN2. Таким чином нусінерсен сприяє збільшенню вмісту повноцінного білка SMN [4]. Другий препарат – Еврісді (діюча речовина – рисдиплам) – це модифікатор сплайсингу РНК гена SMN2 [1].
Традиційно в Україні, як і в багатьох країнах світу, СМА вважають неврологічною хворобою, але насправді такі пацієнти здебільшого потребують мультидисциплінарної допомоги, де роль педіатра є дуже значущою [3]. У роботі педіатра важливим є питання імунопрофілактики, оскільки вакцинація – один із найефективніших та безпечних методів боротьби з вакцинкерованими інфекційними захворюваннями.
Робити чи не робити своєму малюкові щеплення? Це запитання постає перед кожною молодою мамою, а у разі наявності в нього генетичної патології є особливо гострим. Чи не призведе щеплення до погіршення рухових функцій дитини? Чи не спричинять вакцини швидше прогресування хвороби? Ці та інші запитання зазвичай озвучують педіатру під час складання календаря щеплень батьки дітей хворих на СМА. Розглянемо ті, які найчастіше ставлять батьки при плануванні щеплення дитини зі СМА у КМДКЛ № 1.
? Що являє собою календар щеплень, і які вакцини в ньому є обов’язковими?
Календар щеплень містить інформацію про захворювання, проти яких людина повинна отримати щеплення відповідно до віку. У кожній країні існує свій календар щеплень, який розробляється відповідно до епідеміологічної ситуації та економічних можливостей. На сьогодні Національним календарем профілактичних щеплень передбачене обов’язкове вакцинування проти 10 захворювань: 5 бактеріальних (туберкульозу, дифтерії, кашлюка, правця, гемофільної інфекції) та 5 вірусних (поліомієліту, кору, гепатиту В, краснухи, епідемічного паротиту).
Чинний Національний календар профілактичних щеплень, затверджений МОЗ України 2018 р., має певні відмінності при порівнянні з аналогічними документами Великої Британії, Німеччини, Чехії, Польщі, РФ та США (рис. 1, 2). В усіх перелічених країнах обов’язково роблять щеплення від DTP-IPV-HiВ (як-то дифтерія, правець, коклюш, поліомієліт, гемофільна інфекція) протягом перших шести місяців життя та КПК (кору, паротиту, краснухи) – після того, як дитині виповниться рік та, відповідно, коли настає час ревакцинації. Те саме стосується гепатиту В, від якого вводять препарат протягом року після народження дитини. Найбільш розширеним є календар профілактичних щеплень США, який передбачає проведення вакцинації проти 17 інфекційних захворювань (зокрема ротавірусної, пневмококової, менінгококової інфекцій, гепатиту А, грипу, вітряної віспи та вірусу папіломи людини).
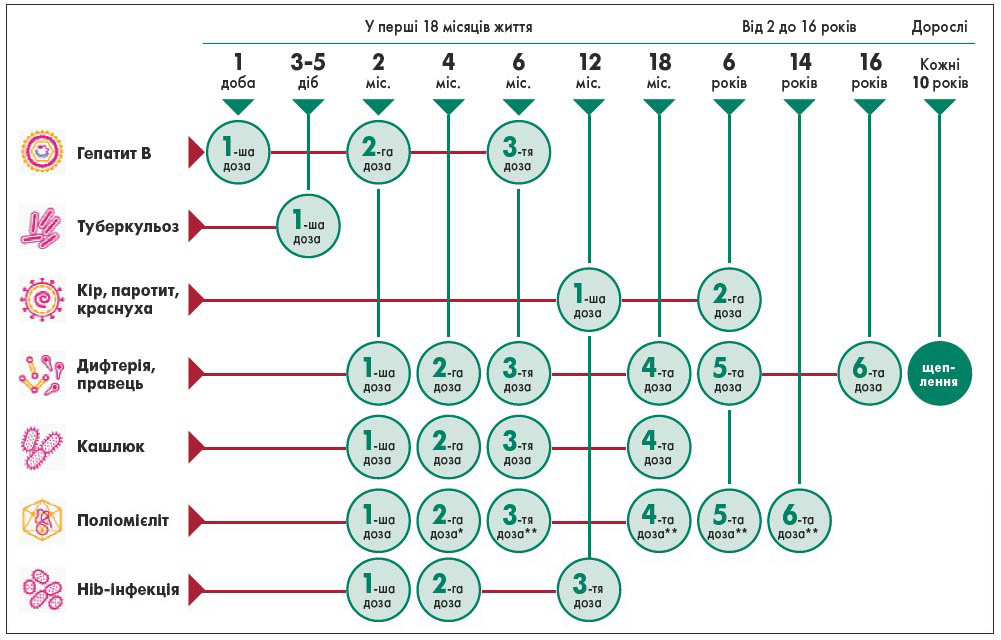 Рис. 1. Національний календар профілактичних щеплень
Рис. 1. Національний календар профілактичних щеплень
Примітки: * Інактивована поліомієлітна вакцина, ** оральна поліомієлітна вакцина. Імунізація проти низки захворювань має проводитися комбінованими вакцинами, що зменшує кількість уколів та візитів до поліклінік.
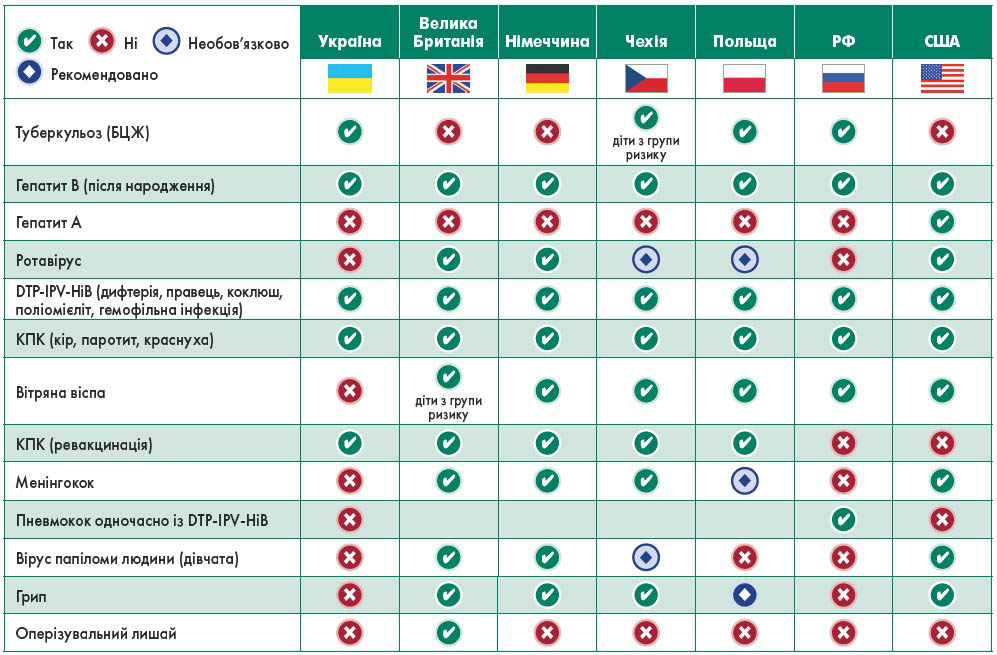 Рис. 2. Обов’язкові щеплення у деяких країнах світу
Рис. 2. Обов’язкові щеплення у деяких країнах світу
Адаптовано за даними відкритих джерел інформації станом на 21.12.2020
? Чи варто робити дитині зі СМА всі передбачені календарем щеплення, та чи можливо зробити це безкоштовно?
Згідно з нормативними документами, що регламентують порядок проведення щеплень в Україні, діти зі СМА підлягають щепленням за загальним Календарем профілактичних щеплень [2]. Такий підхід відповідає міжнародним рекомендаціям щодо якісного медичного супроводу пацієнтів зі СМА. За державні кошти МОЗ України закуповує вакцини згідно з Календарем і таким чином гарантує українцям можливість отримати безоплатні щеплення проти цих хвороб.
Для того щоб безкоштовно вакцинуватися за Національним календарем щеплень, дитина чи дорослий повинні підписати декларацію з сімейним лікарем, терапевтом або педіатром. Окрім щеплень, передбачених Календарем, пацієнтам зі СМА додатково рекомендовано вакцинування проти пневмококу та щорічні щеплення проти грипу. Однак на сьогодні, на жаль, ці щеплення можуть бути проведені виключно власним коштом.
? Чи може так статися, що щеплення спричинить розвиток захворювання у дитини?
Вакцинація передбачає формування специфічного імунітету до інфекційного збудника/токсину у відповідь на проведення щеплення. Механізм формування імунного захисту у відповідь на введення вакцини подібний до такого при потраплянні в організм інфекційного збудника. Проте, на відміну від останнього, компоненти вакцин позбавлені вірулентності, а отже, не зумовлюють розвитку інфекційного захворювання та його ускладнень.
? Які вакцини використовують, та чи всі вони підходять для щеплення дитини зі СМА?
Відповідно до визначення Центрів з контролю та профілактики захворювань (CDC), вакцини – це препарати, які стимулюють імунну систему людини до формування імунітету проти специфічних інфекційних захворювань. Для проведення щеплень використовують моновалентні (призначені для формування захисту від однієї інфекції, наприклад гепатиту В) та комбіновані (призначені для формування захисту від ≥2 інфекцій, наприклад КПК) вакцини. Для планової вакцинації пацієнтів зі СМА можуть бути застосовані будь-які вакцини, зареєстровані на території України. Всі доступні у нашій країні вакцини є прекваліфікованими ВООЗ та відповідають усім вимогам якості та безпеки.
На сьогодні виділяють такі види вакцин:
- Живі вакцини: містять живі атенуйовані (ослаблені, позбавлені вірулентності) штами бактерій, вірусів чи рикетсій, наприклад вакцина для профілактики туберкульозу (БЦЖ), вакцина проти кору, епідемічного паротиту та краснухи (КПК), оральна поліомієлітна вакцина (ОПВ), вакцина проти вітряної віспи.
- Інактивовані (неживі) вакцини: містять інактивовані шляхом фізичного (температура, ультрафіолетове випромінювання тощо) або хімічного (формальдегід, спирт) впливів на мікроорганізми або їх окремі антигени. Зокрема, вакцини, які містять цільні мікроорганізми, називають корпускулярними, а ті, що містять розщеплені мікроорганізми, – спліт-вакцинами.
- Анатоксини: містять інактивовані екзотоксини інфекційних збудників, які у процесі виготовлення позбавляються своїх токсичних властивостей, але зберігають імуногенність. Застосування анатоксинів сприяє створенню антитоксичного імунітету – тобто захисту проти токсину, але не інфекційного збудника. Оскільки анатоксини мають відносно низьку імуногенність, для їх виготовлення використовують ад’юванти – речовини, які підвищують імуногенність анатоксинів (наприклад, солі алюмінію). Прикладом анатоксинів є дифтерійний, правцевий та кашлюковий анатоксини.
- Хімічні вакцини: містять антигени мікроорганізмів, отримані від них хімічним шляхом. Прикладом є вакцина для профілактики Hib-інфекції (Haemophilus influenzae типу b), полісахаридна вакцина для профілактики менінгококової інфекції.
- Рекомбінантні вакцини: містять антигени мікроорганізмів, отримані методами генної інженерії. Виготовлення рекомбінантних вакцин передбачає внесення гена інфекційного агента у геном іншого організму (наприклад хлібопекарські дріжджі) з наступним синтезом необхідного антигена. Прикладом рекомбінантної вакцини є вакцина проти гепатиту В, ротавірусної, папіломавірусної інфекцій.
? Навіщо щепити дитину від пневмококу? Де вона може ним заразитися?
Пневмокок у здорових людей довгий час може існувати на слизових оболонках носоглотки, не викликаючи жодних симптомів. Але під час вірусної інфекції, при переохолодженні, стресі або на тлі хронічних захворювань пневмокок активізується, поширюючись по верхніх дихальних шляхах, та спричиняє бронхіт, отит, гайморит або пневмонію. Наслідком пневмококової інфекції можуть стати менінгіт, остеомієліт, плеврит, міокардит, артрит. Найчастіше пневмокок стає причиною пневмонії в осіб, які хворіють на грип та ГРВІ. Найнебезпечнішою є пневмококова інфекція для малюків до п’яти років і літніх людей. У всьому світі пневмококова інфекція – одна з основних причин смерті серед дітей до п’яти років. Згідно з оцінками ВООЗ, у світі щороку реєструють 1,6 млн летальних випадків унаслідок пневмококових захворювань, близько 50% із них – серед дітей до п’яти років.
? Які саме вакцини використовують для щеплення дітей в Україні?
В Україні офіційно зареєстровані дві вакцини: Превенар 13 (виробник Wyeth Pharmaceuticals для Pfzer H.C.P.Corporation, США) та Синфлорикс (виробник GlaxoSmithKline, Бельгія). Обидві вакцини є кон’югованими, тобто до полісахаридів, отриманих зі збудників інфекцій, які демонструють нижчу імуногенність та коротший термін захисту в дітей до двох років, додано білковий носій. Завдяки даній комбінації посилюються властивості полісахаридів. Така вакцина не спричиняє сильної імунологічної реакції та є ефективною при застосуванні у дітей із перших місяців життя.
Головною відмінністю між вакцинами Превенар 13 та Синфлорикс є кількість серотипів пневмококу, компоненти яких бути включені до складу цих вакцин: для препарату Превенар 13 – від 13 серотипів (1; 3; 4; 5; 6А; 6В; 7F; 9V; 14; 18C; 19A; 19F; 23F), для препарату Синфлорикс – від 10 серотипів (1; 4; 5; 6B; 7F; 9V; 14; 18C; 19F). Ефективність обох вакцин у превенції від захворювань, зумовлених пневмококом, є порівнянною. Крім того, у межах досліджень було встановлено, що за рахунок особливостей свого складу вакцина Синфлорикс також забезпечує захист щодо середніх отитів, зумовлених безкапсульною (нетипованою) гемофільною паличкою, що є одним із трьох основних бактеріальних збудників середнього отиту.
На додаток, відмінністю є максимальний вік, до якого дозволено проводити вакцинацію дітям: для препаратів Синфлорикс – до п’яти років життя, Превенар 13 – дітям старше 5 років та дорослим.
? Чи варто щепити дитину проти грипу щорічно? Які вакцини доступні в Україні?
Щеплення являє собою найкращий інструмент профілактики грипу. Згідно з даними ВООЗ, вакцинуватися варто кожного року, адже вірус постійно змінюється, й минулорічна ін’єкція може не спрацювати. Крім того, імунітет від вакцинації з часом стає слабшим. Краще за все робити щеплення, поки сезон грипу не стартував. Тобто починати можна вже у жовтні.
Цьогоріч були доступні чотири вакцини від грипу:
- Ваксігрип Тетра (4-валентна);
- Інфлювак (3-валентна);
- GC Flu (4-валентна);
- GC Flu (3-валентна).
Валентність вакцини – це кількість хвороб або штамів патології, від якої захищатиме препарат. Усі ці вакцини відповідно до технології виробництва є спліт-вакцинами, що містять внутрішні та поверхневі антигени вірусу. Вони низькореактогенні, можуть використовуватися з 6-місячного віку та забезпечують якісний захист проти сезонних штамів грипу.
Література
- Інструкція для медичного застосування лікарського засобу Еврісді (EvrysdiTM) / Згідно з Наказом Міністерства охорони здоров’я України від 23.10.2020 № 2418; реєстраційне посвідчення № UA/18405/01/01.
- Наказ МОЗ України від 18.05.2018 № 947 «Про внесення змін до Календаря профілактичних щеплень в Україні».
- Шатілло А.В., Матюшенко В.М. Інститут неврології, психіатрії та наркології НАМН України; Харківський благодійний фонд «Діти зі спінальною м’язовою атрофією». Спінальна м’язова атрофія: реалії та перспективи в Україні. – Український медичний часопис. – I/II 2020. – 1 (1). – С. 135.
- Biogen. Q32019 Financial Results and Business Update. Available at: https://investors.biogen.com/static-files/40565136-b61f‑4473‑9e58‑9be769bbac6c. Accessed: October 2019.
- Lilien Ch. Transitioning from pediatric to adult care. The Satellite Symposium Spinal muscular atrophy: how treatment expectations are evolving across the disease spectrum. Proc. The 6th Congress of the European Academy of Neurology – Virtual, 2020.
- Finkel R.S., Bishop K.M., Nelson R.M. Spinal muscular atrophy type I // J Child Neurol. – 2017. – 32 (2). – Р. 155‑160.
CP-236024
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 2 (57) 2021 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Проблема когнітивних розладів є однією з найважливіших у сучасній клінічній медицині. Це зумовлено не тільки збільшенням частки людей старшого віку серед населення, а й посиленням ролі стресу та інших патогенетичних чинників. У березні відбувся семінар «Академія сімейного лікаря. Біль в грудній клітині. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста», у якому прийняли участь провідні вітчизняні науковці і фахівці різних галузей. У рамках заходу професор кафедри військової терапії Української військово-медичної академії Міністерства оборони України, кандидат медичних наук Мар’яна Миколаївна Селюк представила доповідь «Війна та когнітивні порушення. Причина чи наслідок? Як вирішити проблему?». Подаємо огляд цієї доповіді у форматі «запитання – відповідь»....
Хоча нестероїдні протизапальні препарати (НПЗП) мають численні серйозні побічні ефекти, вони належать до найчастіше застосовуваних препаратів у всьому світі (McGettigan P., Henry D., 2013). Через часте застосування побічні дії НПЗП становлять значну загрозу для громадського здоров’я. Так, уже декілька декад тому було описано підвищення артеріального тиску та ризик загострень серцевої недостатності на тлі прийому цих препаратів (Staessen J. et al., 1983; Cannon P.J., 1986)....
У лютому відбувся медичний форум Ukraine Neuro Global 2024, організований ГО «Українська асоціація медичної освіти» (м. Київ). Під час заходу обговорювалися найактуальніші проблеми сучасної неврології. У рамках форуму відбувся сателітний симпозіум «Актуальні питання фармакотерапії в неврології». Слово мала в.о. завідувача кафедри неврології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Марина Анатоліївна Тріщинська з доповіддю «Краніоцервікалгії: особливості діагностики та лікування»....
Запаморочення є поширеним та іноді стійким симптомом після струсу мозку чи легкої черепно-мозкової травми (лЧМТ). Терміном «запаморочення» часто описують декілька симптомів, як-от головокружіння (вертиго; ілюзія руху), порушення рівноваги (нестійкість, нестабільність) і, власне, запаморочення (пресинкопальний стан). Запаморочення після струсу мозку є клінічним викликом, оскільки існує багато причин цього розладу, а його ведення залежить від етіології [1-3]. Однією з таких причин є пошкодження периферичної вестибулярної системи (внутрішнього вуха). У разі травм, отриманих під час війни, лЧМТ часто пов’язана з вибуховою дією, яка може пошкоджувати внутрішнє вухо. Лікарям важливо розуміти вестибулярні наслідки вибухової лЧМТ, оскільки ЧМТ є дуже характерною для сучасних війн [4]....




