Диференційна діагностика середніх отитів
 Що пандемія коронавірусної хвороби (COVID‑19) змінила в частоті та перебігу отитів? Весною 2020 р. у зв’язку з карантинними заходами зменшилася кількість усіх респіраторних інфекцій, які є найчастішою причиною середніх отитів, отож їх стало менше. Проте в міру згасання епідемії з весни 2021 р. почала зростати й частота отитів. Нині ми спостерігаємо кількість середніх отитів, яка була в доковідний час. Коронавірус не є їх причиною, тому етіологія й перебіг отитів не змінилися. Отже, в діагностиці та лікуванні ми можемо орієнтуватися на перевірені схеми та засоби, що пропонують останні рекомендації.
Що пандемія коронавірусної хвороби (COVID‑19) змінила в частоті та перебігу отитів? Весною 2020 р. у зв’язку з карантинними заходами зменшилася кількість усіх респіраторних інфекцій, які є найчастішою причиною середніх отитів, отож їх стало менше. Проте в міру згасання епідемії з весни 2021 р. почала зростати й частота отитів. Нині ми спостерігаємо кількість середніх отитів, яка була в доковідний час. Коронавірус не є їх причиною, тому етіологія й перебіг отитів не змінилися. Отже, в діагностиці та лікуванні ми можемо орієнтуватися на перевірені схеми та засоби, що пропонують останні рекомендації.
Які бувають середні отити?
Вушні симптоми – одне з найчастіших питань, з яким пацієнти звертаються до лікарів первинної ланки й отоларингологів. Скарги бувають найрізноманітнішими: від легкого дискомфорту у вухах до нестерпного болю в поєднанні з сильною гноєтечею, втратою слуху тощо. Причин для цих симптомів є багато. Найчастіше це середні отити, які є дуже різними за перебігом, видом і тривалістю (табл. 1) [1]. Гострий середній отит (ГСО) також розрізняють за тяжкістю (табл. 2). Саме тому дуже важливими є отоскопічна оцінка та ретельний збір анамнезу пацієнта для встановлення правильного діагнозу й обрання найкращої тактики лікування.
Яка симптоматика?
Найчастіша скарга при середньому отиті – це біль у вухах (оталгія). Сильний біль у вухах найчастіше характерний для ГСО та рецидивного середнього отиту. За спонтанної перфорації барабанної перетинки і, як наслідок, отореї оталгія майже завжди зникає й суб’єктивний стан пацієнта поліпшується. Для хронічного гнійного середнього отиту оталгія не характерна. При секреторному отиті оталгія вкрай рідкісна, частіше може бути дискомфорт у вусі, відчуття переливання рідини.
Зниження слуху характерне для кожного виду середнього отиту. При секреторному отиті це є основною причиною звернення до лікаря. Діти насамперед скаржаться на недочування, батьки помічають перепитування, гучне вмикання музики. Зниження слуху трапляється й при інших середніх отитах, але в перші дні цей симптом не домінує.
Гноєтеча з вуха характерна для ГСО з перфорацією, хронічного гнійного середнього отиту й отиту з отореєю з вентиляційного шунта. Дуже важливий нюанс для диференціації – це запах гною. Якщо гній із вуха має неприємний запах, це свідчить про хронічний гнійний середній отит. У разі ГСО гній ніколи не тхне. Запах гною з вуха може бути і при зовнішньому отиті.
Гарячка може супроводжувати всі види середнього отиту, крім хронічного секреторного. Такі неспецифічні скарги, як втрата апетиту, неспокій, плач, нудота, можуть бути в багатьох пацієнтів із середніми отитами. Проте для секреторного отиту ці скарги не властиві, натомість можуть спостерігатися запаморочення та нестійка хода.
Що видно при отоскопії?
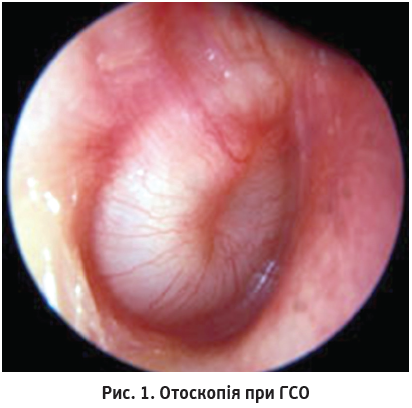
Отоскопія – це основа отологічного діагнозу. Отоскопічна картина середніх отитів буває різною [2]. Характерними критеріями при ГСО є гіперемія барабанної перетинки з її випинанням і відсутністю нормальних орієнтаційних пунктів (рис. 1). На початкових стадіях барабанна перетинка дещо інфільтрована, гіперемована, можна побачити основні орієнтаційні пункти. При прогресуванні ГСО до тяжкого барабанна перетинка випинає, значно гіперемована, тьмяна, потовщена, її поверхня шорстка, світловий рефлекс відсутній, руків’я молоточка не візуалізується.
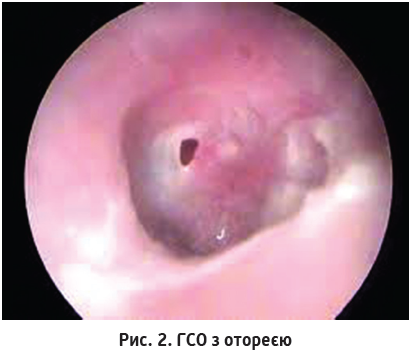
У разі настання спонтанної перфорації барабанної перетинки при ГСО в зовнішньому слуховому ході буде велика кількість гнійних виділень без запаху, а на барабанній перетинці – додатково перфорація (рис. 2).
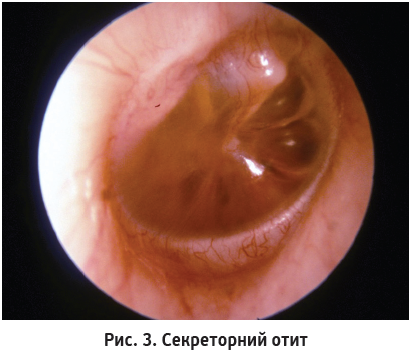
Вигляд барабанної перетинки при секреторному середньому отиті відрізняється (рис. 3). Вона тьмяна, втягнута, жовтувата, сіра чи сіро-рожева, проте має збережені орієнтаційні пункти. Іноді при отоскопії видно бульбашки повітря чи рівень рідини за барабанною перетинкою. Світловий рефлекс може бути вкорочений [3].
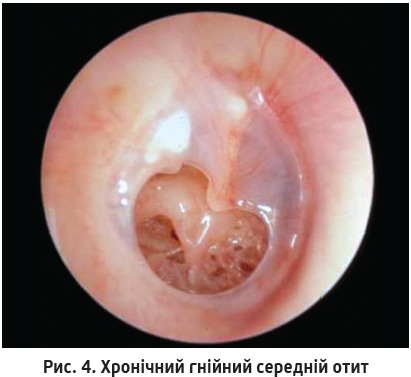
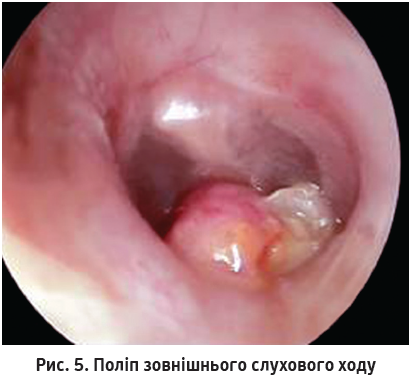
У пацієнтів із хронічним гнійним середнім отитом (рис. 4) барабанна перетинка має перфорацію, подеколи велику. Іноді крізь ці дефекти перетинки видно холестеатомні маси. Барабанну перетинку може прикривати поліп у зовнішньому слуховому ході (рис. 5), за яким зазвичай є холестеатома.
Що використовують для додаткової діагностики?
Серед поширених інструментальних методів діагностики середніх отитів є тимпанометрія, КТ або МРТ скроневих кісток, пневматична отоскопія.
При пневматичній отоскопії за ГСО та секреторного отиту рухомість барабанної перетинки істотно знижена. Зміни відзначатимуть і при тимпанометрії. Якщо за барабанною перетинкою є секрет, то тимпанограма буде типу В, рідше С, що свідчить про обмеження руху барабанної перетинки.
За підозри на холестеатому при хронічному гнійному середньому отиті чи в разі наявності поліпа обов’язково потрібно виконати КТ скроневих кісток для з’ясування стану кісткових структур середнього вуха, ймовірної їх деструкції, а також пневматизації.
Як лікувати?
Лікування залежить від виду отиту. При секреторному отиті насамперед потрібно знайти причину обструкції слухової труби. У дітей це найчастіше гіпертрофія аденоїдів, алергічний риніт та/або риносинусит. Якщо в дорослих виникає однобічний секреторний отит, то діагностичний пошук передусім варто спрямувати на новоутворення носоглотки чи глибоких просторів шиї. При тривалому секреторному отиті методом лікування є тимпаностомія – встановлення вентиляційного шунта в барабанну перетинку. Тимпаностомія також є методом лікування при рецидивних ГСО. За наявності хронічного гнійного середнього отиту основним лікуванням є отохірургічне.
Найчастішим серед усіх середніх отитів є ГСО. Після встановлення діагнозу лікар обирає тактику лікування (уважне спостереження чи протимікробна терапія). Також розглядають доцільність міринготомії. При ГСО завжди призначають вушні краплі з різними активними компонентами.
Тактика уважного спостереження
Її суть полягає в призначенні симптоматичного лікування (передусім адекватного місцевого чи системного знеболення) та ретельному пильнуванні за станом пацієнта протягом 1-2 діб (табл. 3) [4].
За тактики спостереження потрібно забезпечити можливість контрольного візиту та початку антибіотикотерапії, якщо стан дитини погіршується чи не буде поліпшення протягом 48-72 год від початку ГСО, а основним діагнозом надалі залишається ГСО. Також є низка ситуацій, коли потрібні саме антибіотики, а не тактика уважного спостереження (табл. 4).
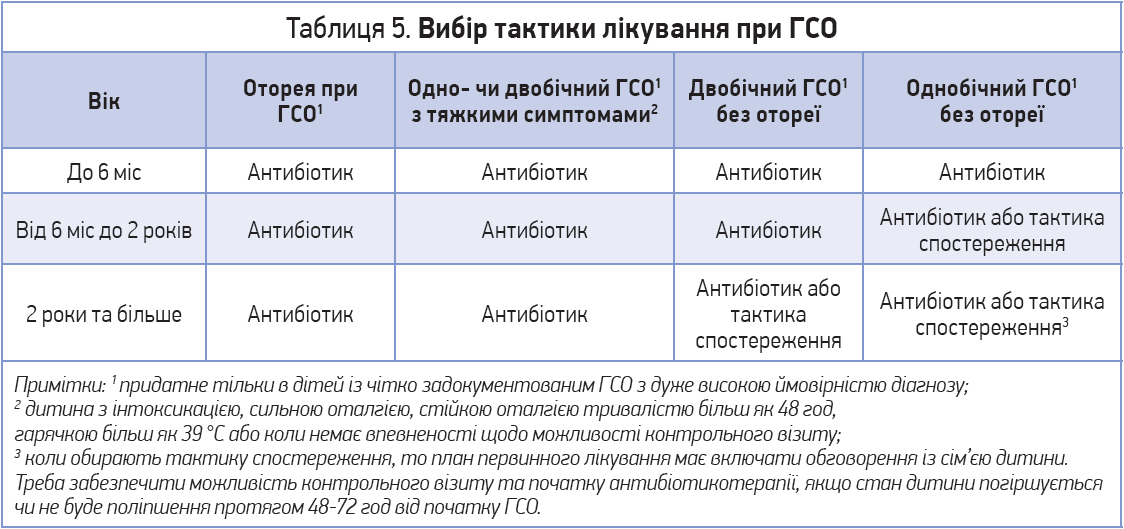
Вибір тактики лікування ГСО здійснюють з огляду на вік дитини, тяжкість ГСО, однобічність або двобічність запалення та наявність/відсутність отореї (табл. 5) [5].
Симптоматичне лікування
Біль у вусі – основна причина звернення по медичну допомогу при отиті. Якщо б отит не болів, пацієнти не зверталися би до медиків. Тому в лікуванні основна увага має зосереджуватися на знеболенні – передусім місцевому, подеколи й системному. Якщо є оталгія при ГСО, то завжди призначають місцеві аналгетики (вушні краплі з лідокаїном). Коли вухо перестає боліти вже на початку терапії, пацієнт відчуває полегшення й задоволення лікуванням.
Найкращим представником вушних крапель для місцевого знечулення є Отипакс. Це оригінальний французький препарат, який поєднує в собі лідокаїн і феназон. Лідокаїн швидко, надійно та тривало зменшує біль у разі середнього отиту вже за 10-13 хв, а феназон потенціює його дію [6]. Отипакс характеризується швидкою дією та тривалим ефектом. Цей препарат зареєстрований для використання в більш як 60 країнах, є надійним і безпечним. У перші 3-5 днів домінує дія анестетика лідокаїну (зняття болю як основного симптому), а вже потім – нестероїдного протизапального засобу феназону (поступова ліквідація запалення).
Антибіотикотерапія
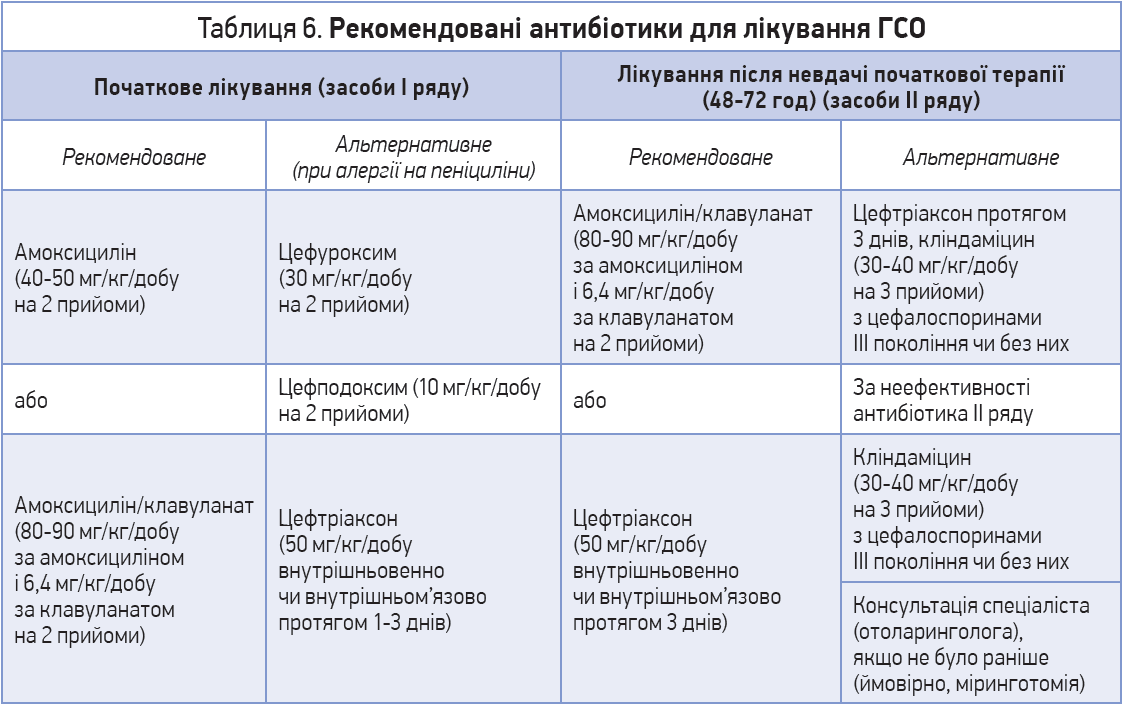
Антибіотик обирають емпірично, за винятком випадків, коли відомі результати бактеріологічного дослідження вмісту середнього вуха з визначенням чутливості. Рекомендації щодо вибору протимікробного препарату наведено в таблиці 6.
Отже, встановлення правильного діагнозу отиту й вибір адекватної тактики лікування залежать від ретельної деталізації скарг й анамнезу пацієнтів, а також чіткої оцінки отоскопічної картини.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 15 (508), 2021 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...