Щоденний виклик для лікаря: імітатори інсульту та інсульт-«хамелеон»
За матеріалами Summer Stroke Summit (Stroke update‑2021), 10 липня
Інсульт – це стан, який потребує ранньої діагностики та невідкладної допомоги. Докладати зусиль для встановлення точного діагнозу слід у мінімальний проміжок часу, однак часто симптоматика інсульту «маскується» під інші захворювання, що може заплутати лікаря на шляху ефективної допомоги пацієнтам. Саме тому пропонуємо до уваги читачів огляд доповіді на цю тему, яку 10 липня на Summer Stroke Summit (Stroke update‑2021) представив завідувач кафедри неврології Вінницького національного медичного університету ім. М. І. Пирогова, доктор медичних наук, професор Сергій Петрович Московко.
 Типова клінічна картина інсульту – раптовий початок фокального неврологічного дефіциту максимальної інтенсивності в дебюті захворювання (з поступовим формуванням стійкого дефекту іннервації). Однак час від часу інші патології проявляються такими ж симптомами, що мають назву «імітатори інсульту». Це можуть бути різноманітні клінічні стани, які за своїми проявами нагадують розвиток неврологічного дефіциту при гострих порушеннях мозкового кровообігу (ГПМК).
Типова клінічна картина інсульту – раптовий початок фокального неврологічного дефіциту максимальної інтенсивності в дебюті захворювання (з поступовим формуванням стійкого дефекту іннервації). Однак час від часу інші патології проявляються такими ж симптомами, що мають назву «імітатори інсульту». Це можуть бути різноманітні клінічні стани, які за своїми проявами нагадують розвиток неврологічного дефіциту при гострих порушеннях мозкового кровообігу (ГПМК).
Інша ситуація, коли інсульт має незвичайні прояви на початку, наприклад повільніший розвиток, наявність симптомів, які не пояснюються одним вогнищем ураження тощо. Такі варіанти розвитку подій мають назву «інсульт-«хамелеон», що часто потребує пошуку в пацієнта зовсім іншої хвороби.
Наслідками нерозпізнаних імітаторів є нераціональне використання всіх можливостей спеціалізованої допомоги при інсульті, включно з витратами, які зазвичай достатньо великі, а також недоцільне застосування тромболітичної терапії, хоча, за даними літератури, тромболізис при хворобах-імітаторах зазвичай доволі безпечний. Наприклад, при імітуючих захворюваннях ризик геморагічного ускладнення після тромболізису сягає ≈1%, тоді як за класичного варіанту інсульту – 7,6%.
У випадку «хамелеонів» наслідки можуть бути серйознішими, оскільки пацієнт не отримує необхідної терапії в надгострому періоді хвороби та показаної вторинної профілактики, що підвищує ризик розширення зони некрозу в мозку й розвитку ускладнень.
У середньому частота імітаторів сягає ≈25% від усіх випадків інсульту, тобто в кожного четвертого пацієнта типовий для хвороби початок свідчить про наявність зовсім іншого патологічного стану. Варто зауважити, що частота помилкового діагнозу змінюється залежно від рівня надання допомоги, що більшою мірою пояснюється технічними можливостями. Так, наприклад, у відділеннях швидкої допомоги майже 40% пацієнтів, яким діагностовано ГПМК, насправді мають зовсім іншу патологію, тоді як у відділеннях судинної неврології та інсультних центрах цей показник наближається до 20%.
Серед хвороб-імітаторів найчастіше спостерігаються епілептичні напади (20%), рідше – синкопальні стани серед людей різного віку (15%), а також септичні стани (12%), які не були розпізнані попередньо та можуть проявлятися фокальними неврологічними симптомами. Не менше значення в структурі імітуючих захворювань мають функціональні розлади (9%), головні болі (8%) та пухлини мозку (7%). Інші патологічні стани спостерігаються менше ніж у 7% випадків, до яких належать метаболічні захворювання (6%), невропатії (4%), периферичні вестибулярні розлади (4%), деменція (3%), екстра- й субдуральні гематоми (2%), вживання ліків та/або алкоголю (2%), транзиторна глобальна амнезія (2%).
Сергій Петрович детальніше зупинився на імітуючих патологічних станах, що найчастіше можуть зустрітися в практиці лікаря.
Судомні напади
Найчастіше симптоматику ГПМК імітує парез Тодда, що може бути наслідком нетривалого фокального епілептичного нападу чи є проявом попереднього інсульту (зазвичай невеликих розмірів у ділянці кори головного мозку). На СКТ найчастіше патологічних змін виявити не вдається; виняток становить лише візуалізація старого вогнища некрозу, яке було причиною розвитку епілептичного синдрому. Наявність такої структури може додатково заплутати лікаря, в результаті чого встановлюється діагноз інсульту. Однак у таких випадках за можливості варто провести МРТ-дослідження з використанням режимів DWI та коефіцієнта дифузії, що допоможе встановити правильний діагноз.
В епілептологічній практиці більшість епізодів паралічу Тодда є нетривалими та складають у середньому 173 с, але в деяких випадках напад може тривати до декількох годин, що також варто брати до уваги. Хоча наявність судом є відносним протипоказанням до тромболізису, в разі сумнівів його невідповідне призначення має менший ризик, ніж втрата часу в пацієнтів із супутніми патологіями, що ускладнюють перебіг інсульту.
Гіпоглікемія
Такий стан також може маніфестувати неврологічним дефіцитом. Найчастішими чинниками гіпоглікемії є прийом інсуліну, препаратів сульфонілсечовини чи алкоголю, хвороба Аддісона й інсулінома.
Хоча дослідження глюкози крові є дуже корисним показником під час появи симптомів, завдяки метаболізму їжі та фармакокінетиці препаратів подальший проведений аналіз може мати нормальні значення, що не свідчить про наявність у хворого інсульту.
Для встановлення правильного діагнозу рекомендується проводити моніторинг рівня глюкози протягом певного часу для його оцінки в динаміці. Також на наявність в пацієнта гіпоглікемії (не інсульту) можуть вказати анамнез хворого і минучий гіперінтенсивний сигнал у режимі DWI при МРТ-дослідженні, однак останній метод використовується рідко через обмеження в часі та високу вартість.
Мігрень
Головний біль – характерний симптом, який з’являється в 27% пацієнтів з ішемічним інсультом. Однак цей прояв є основною складовою однієї з найпоширеніших патологій у світі – мігрені, симптоматика якої може бути схожа на ГПМК. У деяких хворих аура, характерна для мігрені, може бути ізольована та не супроводжуватися больовим синдромом, однак можуть спостерігатися відчуття оніміння, розлади зору, афатичні порушення та навіть моторний дефіцит, що ускладнює діагностику патології. Одним з таких варіантів мігрені є т. зв. геміплегічна мігрень – спадкове рідкісне захворювання, яке проявляється нападами мігрені з аурою у вигляді слабкості кінцівок. Така нозологія успадковується за автосомно-домінантним типом, може спостерігатися в декількох членів сім’ї та характеризується початком епізодів до 20-річного віку, тому вдало зібраний анамнез допоможе лікарю встановити правильний діагноз і призначити ефективне лікування.
На окрему увагу заслуговує рідко впізнаваний синдром головного болю, асоційований з неврологічним дефіцитом (до кількох годин) і лімфоцитозом у лікворі. Зазвичай при надходженні пацієнта з підозрою на інсульт спинномозкову пункцію не роблять. Якщо такий епізод у хворого за останні 3 міс спостерігався не вперше, лікарю варто запідозрити цей синдром і провести дослідження для диференційної діагностики.
Функціональні розлади
Серед усіх випадків підозри на інсульт 8% часто спровоковані стресовою ситуацією і є ознакою тривожного чи конверсійного розладу. Часто неврологічний дефіцит розвивається в пацієнтів із панічними атаками. Однак клініка панічної атаки на початку може бути характерною для 64% пацієнтів з інсультом. Найчастішими проявами є чутливі розлади, м’язова слабкість та мовні порушення. Встановлення діагнозу ґрунтується на виключенні органічної патології, а не на позитивних діагностичних критеріях. Слід пам’ятати, що 39% пацієнтів не демонструють покращення симптоматики до 7 років протягом спостереження, що має чималу діагностичну цінність при зборі анамнезу.
Для розпізнавання функціональних порушень існує певний набір діагностичних тестів, але найчастіше використовують тест Гувера; він полягає у тому, що паретична нога (за спроби опирання на неї) є слабшою за здорову, однак при одночасній опорі на обидві кінцівки рефлекторно збільшується сила ураженої ноги. Зазвичай у разі органічного ураження однаково страждають як рефлекторні, так і довільні рухи, тоді як при функціональних порушеннях слабкість проявляється лише в останніх.
Ще одним важливим тестом є проба Барре, ідея якого полягає у тому, що при закритих очах паретична кінцівка опускатиметься (на відміну від здорової), але за органічного ураження опускання супроводжується пронацією, що не характерно для функціональних розладів.
Основні синдроми-«хамелеони»
Мозок – надзвичайно різноманітна структура організму, яка здійснює контроль над іншими системами органів. Кожен відділ мозку має свій вплив на певні фізіологічні можливості людини (починаючи від дихання і закінчуючи вільним плином думок). Саме тому наявність атипової симптоматики в пацієнта не має сприяти виключенню лікарем наявності в нього інсульту.
Основними синдромами-«хамелеонами» інсульту є:
- моноплегія, котра часто нагадує периферичні ураження нервової системи, що зазвичай розвиваються при кірковому інсульті та часто можуть не візуалізуватися стандартними діагностичними методами;
- порушення психічного стану, як-от делірій, дефіцит уваги, що найчастіше розвиваються за ураження підкіркових структур, наприклад при білатеральному ураженні таламусу внаслідок порушеного кровопостачання до артерій Першерона чи кірковому інфаркті в тім’яній ділянці;
- порушення моторики – геміхорея, балізм, ритмічні міоклонії, фокальні повторні судоми;
- інсульт у спинному мозку, котрий проявляється ураженням органів таза, внаслідок чого лікарями часто підозрюється інша патологія, не пов’язана з ураженням кровообігу.
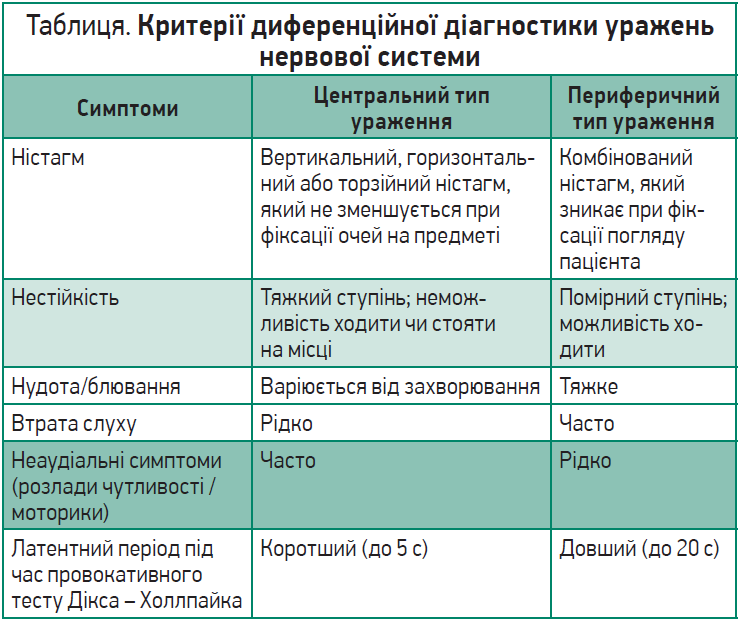
Особливу увагу доповідач приділив запамороченню. Ізольоване запаморочення центрального типу зустрічається рідко та зазвичай є наслідком периферичних уражень нервової системи. Для диференційної діагностики застосовуються критерії, продемонстровані в таблиці.
Наприкінці своєї доповіді спікер зазначив, що «хамелеони» та імітатори – це щоденний виклик для лікаря. Щоразу, коли спостерігаються помірні розлади моторики, чутливості тощо, проведення диференційної діагностики для зменшення частоти хибності діагнозу є есенціальним. Останнє допоможе підвищити власну кваліфікацію лікаря та ефективність надання допомоги його пацієнтам.
Підготував Євгеній Ботаневич
Медична газета «Здоров’я України 21 сторіччя» № 16 (509), 2021 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....