Прихильність лікарів до рекомендацій асоціюється з кращим прогнозом в амбулаторних пацієнтів із серцевою недостатністю зі зниженою фракцією викиду
Вступ
Незважаючи на значні успіхи у вивченні патофізіології серцевої недостатності (СН) та істотний прогрес у галузі фармакотерапії, це захворювання все ще залишається найпоширенішою причиною розвитку ускладнень і смертності, величезним тягарем для національних систем охорони здоров’я [1-4]. Призначення препаратів із доказовою базою, які рекомендовані міжнародними настановами, гарантує, що пацієнти отримають оптимальну терапію [5]. Попри те що лікарів постійно закликають упроваджувати ці настанови в практику, проведені спостереження свідчать про те, що вагома частка пацієнтів із СН досі не отримують доказово обґрунтованої терапії. За даними дослідження, в ході якого аналізували надання допомоги понад 15 тис. хворих на СН в амбулаторній практиці, лише 27% пацієнтів приймали всі препарати, які їм були показані, а обсяг застосування рекомендованих настановами ліків значно різнився між медичними закладами [6]. Останні дані з Національного аудиту СН Великої Британії (National Heart Failure Audit) щодо близько 57 тис. госпіталізацій із приводу СН в Англії та Уельсі протягом 2014-2015 років свідчать про те, що лише 42% пацієнтів із СН під час виписки з медичного закладу призначали інгібітори ангіотензинперетворювального ферменту (ІАПФ) / блокатори рецепторів ангіотензину (БРА), бета-блокатори (ББ) та антагоністи мінералокортикоїдних рецепторів (АМР) [7].
Існують деякі докази того, що дотримання рекомендацій здатне покращувати клінічні результати. Наприклад, у багатоцентровому обсерваційному дослідженні надання медичної допомоги та її вартості при СН, яке проводили в шести європейських країнах упродовж 2001-2002 років, було встановлено, що прихильність до настанов із лікування була сильним предиктором менш частих госпіталізацій через серцево-судинні причини [8]. Проте з’ясувалося, що навіть якщо лікарі й призначають доказово обґрунтовані засоби терапії СН, то дуже часто не досягаються їх цільові дози [9], а в деяких (не в усіх) дослідженнях навіть було доведено, що субоптимальне дозування здатне негативно позначатися на прогнозі [10, 11].
Тож було вирішено масштабно вивчити вплив прихильності до настанов із призначення та дозування терапії СН на клінічні результати. У міжнародному дослідженні QUALIFY (QUality of Adherence to guideline recommendations for LIFe-saving treatment in heart failure surveY) – вивчали прихильність до призначення п’яти класів препаратів, рекомендованих при СН зі зниженою фракцією викиду лівого шлуночка (СНзнФВ ЛШ) Європейським товариством кардіологів (ЄТК): ІАПФ, БРА, ББ, АМР та івабрадину [12]. Попередньо було повідомлено про вихідні характеристики й оцінки прихильності до настанов для популяції дослідження на момент включення [13]. У цьому аналізі подано доповідь про вплив прихильності лікарів до зазначених рекомендованих класів препаратів, у тому числі про дотримання рекомендацій щодо їх дозування, на клінічні результати після 6-місячного спостереження.
Методи
Дизайн та популяція дослідження
QUALIFY – міжнародне проспективне обсерваційне довготривале дослідження амбулаторних пацієнтів із СНзнФВ, які отримували лікування в 547 центрах 36 країн Африки, Азії, Австралії, Європи, Середнього Сходу, а також Північної, Центральної та Південної Америки.
Учасники дослідження – дорослі амбулаторні пацієнти (>18 років) із хронічною СН, діагностованою за клінічним рішенням лікарів-дослідників, із ФВ ЛШ ≤40% (за даними останньої ехокардіографії (ЕхоКГ), виконаної в межах ≤2 років), які були госпіталізовані з приводу погіршення СН протягом попередніх 1-15 міс. На початку дослідження збирали такі вихідні дані: демографічні характеристики, анамнез хвороби, серцево-судинні фактори ризику та спосіб життя, результати фізикального обстеження, наявні симптоми, доступні результати останніх досліджень, у тому числі електрокардіографії, ЕхоКГ і лабораторних аналізів, а також дані про поточне медикаментозне лікування. Докладна інформація про дизайн дослідження, вихідне оцінювання й менеджмент даних була опублікована попередньо [13]. У рамках дослідження оцінювали прихильність лікарів до призначення рекомендованих настановами препаратів при СНзнФВ [13].
Головними клінічними кінцевими точками, які реєстрували протягом 6 міс спостереження, були такі: смерть від будь-яких причин, серцево-судинна смерть, смерть від СН, госпіталізація з приводу СН, госпіталізація з приводу СН або смерть від СН, госпіталізація через серцево-судинні причини чи серцево-судинна смерть. Події реєстрували за повідомленнями від дослідників без централізованого підтвердження. Від 10 до 15% центрів у кожній країні проходили аудит – безпосередній контроль якості проведення дослідження на місцях (загалом 1397 пацієнтів на першому та наступних візитах). Дані з первинної медичної документації порівнювали з тими, які вносили до реєстру. Результати аудиту були задовільними в більшості випадків. Якщо виникали проблеми з контролем якості, організовували очне обговорення з дослідниками й перехресні перевірки між первинними документами та внесеними даними.
Загальна оцінка прихильності до настанов
Загальна оцінка прихильності до виконання настанов у дослідженні QUALIFY ґрунтувалася на дотриманні лікарями останніх рекомендацій ЄТК із ведення хворих на СН, які діяли на момент започаткування реєстру [12]. Оцінка стосувалася п’яти класів препаратів, асоційованих з істотним зниженням частоти ускладнень і смертності, за даними великих рандомізованих контрольованих досліджень (РКД), і рекомендованих ЄТК для зниження смертності та/або частоти госпіталізацій із приводу СН – ІАПФ, БРА (в разі непереносимості ІАПФ), ББ, АМР (у хворих із II-IV функціональним класом (ФК) за класифікацією NYHA (New York Heart Association – Нью-Йоркська асоціація серця) та івабрадину (в пацієнтів із синусовим ритмом, частотою серцевих скорочень (ЧСС) ≥70 або 75 уд/хв, II-IV ФК за NYHA) [12]. Зважаючи на попередньо отримані дані про недостатнє дозування рекомендованих препаратів під час аналізу вихідних даних реєстру QUALIFY [13], дотримання цільових доз було включено в оцінку прихильності до настанов для аналізу 6-місячних результатів лікування.
Оцінка дотримання рекомендацій являла собою співвідношення реально призначеного лікування та лікування, яке теоретично було необхідно призначити. Оцінку теоретичного лікування обчислювали для кожного пацієнта: враховували показання й протипоказання згідно з настановами, а також застосування препаратів у дозах ≥50% від рекомендованих. Кількість пацієнтів, яким препарати призначали в дозах ≥50% від цільової, визначали за дозами, рекомендованими в настановах ЄТК [12], а для івабрадину оптимальним вважали режим терапії, який застосовували в дослідженні SHIFT (Systolic Heart Failure Treatment with the If Inhibitor Ivabradine Trial) [14].
Оцінку обчислювали для кожного пацієнта як суму балів, які присвоювали так: 0 балів – за непризначення за наявності показань; 0,5 бала – за використання доз <50% від цільової (для АМР <100%, оскільки більшість пацієнтів отримували дози ≥50% від цільових для АМР); 1 бал – за використання доз ≥50% від цільової (100% цільової дози для АМР). Непризначення рекомендованих препаратів через специфічні протипоказання чи непереносимість оцінювали як дотримання рекомендацій. Оцінка варіювала від 0 (дуже погано) до 1 (досконало), тож визначали три рівні прихильності: суворе дотримання рекомендацій (висока прихильність, оцінка=1); нечітке/неповне дотримання рекомендацій (неповна прихильність, оцінка від >0,5 до <1) і недотримання рекомендацій (низька прихильність, оцінка ≤0,5).
Ще раз підкреслимо, що в цьому дослідженні термін «прихильність» стосується виключно готовності лікарів дотримуватися настанов із лікування СН, а не виконання пацієнтами лікарських призначень.
Дослідження проводили відповідно до Гельсінської декларації, зі схваленням відповідними етичними комітетами та/або регуляторними органами в усіх 36 країнах-учасницях. Усі пацієнти дали письмову інформовану згоду на участь відповідно до національних і регіональних вимог. Дослідження QUALIFY зареєстроване в реєстрі клінічних досліджень ISRCTN під номером ISRCTN87465420.
Статистичний аналіз
Аналізували пацієнтів із наявною інформацією про клінічні події за 6-місячний період спостереження й відомими початковими оцінками прихильності лікарів до настанов. Початкові характеристики для трьох груп прихильності: суворої (оцінка=1), неповної (оцінка від >0,5 до <1) і недотримання рекомендацій (оцінка ≤0,5) подані з використанням описової статистики в цифрах і відсотках для категоріальних змінних, а також як середнє значення ± стандартне відхилення чи медіана для безперервних змінних. Початкові оцінки порівнювали між групами за допомогою аналізу відхилень (ANOVA) для кількісних змінних і тесту хі-квадрат або точного критерію Фішера для якісних змінних.
Окремі та комбіновані клінічні кінцеві точки аналізували з урахуванням часу до першої події. Для аналізу даних використовували моделі пропорційної регресії ризиків Кокса з обчисленням відносних ризиків (ВР), відповідних 95% довірчих інтервалів (ДІ) та р-значень для кожної групи за дотриманням рекомендацій.
Одноваріантний аналіз виконували з використанням потенційних коваріат, таких як вік, стать, час до встановлення діагнозу СН, ішемічна хвороба серця, діабет, гіпертензія, астма / хронічне обструктивне захворювання легень (ХОЗЛ), хронічна хвороба нирок, ЧСС та ФВ ЛШ. Суттєві коваріати обирали з порогом 1% в одноваріантному аналізі. Мультиваріантний аналіз виконували покроковим методом шляхом вибору суттєвих коваріат із порогом 5%.
Для статистичних аналізів використовували програмне забезпечення SAS (SAS Institute, Inc., Cary, NC, США).
Результати
Загалом 7256 пацієнтів пройшли скринінг між вереснем 2013 та груднем 2014 року. Вихідні оцінки прихильності аналізували та доповідали для 7117 пацієнтів (вибірка даних у липні 2016 року). Дані спостереження були недоступні для 448 пацієнтів, тому результати доповідаються для решти 6669 пацієнтів.
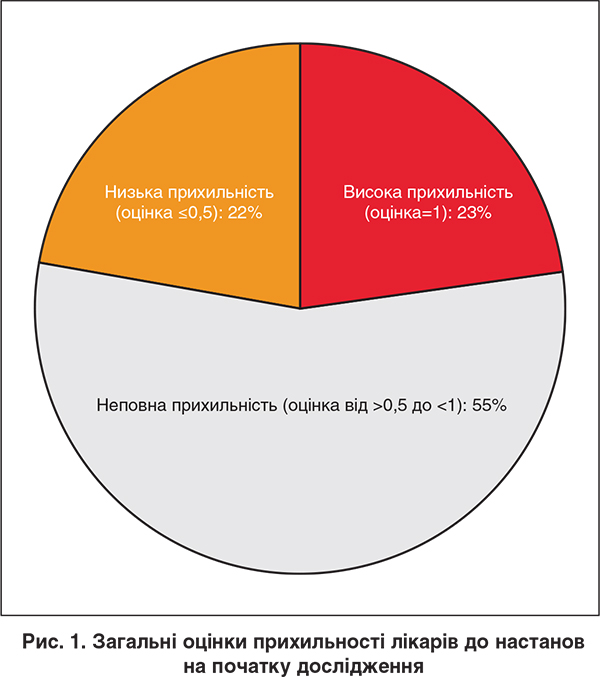
Загальні вихідні оцінки прихильності лікарів до призначення рекомендованих препаратів (ІАПФ/БРА, ББ, АМР та івабрадину) розподілилися таким чином: суворе дотримання рекомендацій при лікуванні 23% пацієнтів, нечітке/неповне дотримання рекомендацій при лікуванні 55% пацієнтів і недотримання рекомендацій при лікуванні 22% пацієнтів (рис. 1). Дані щодо віку, статі, етнічної належності пацієнтів, коморбідних станів і симптомів на початку дослідження наведено в таблиці 1. Середній вік був зіставним у трьох групах прихильності, хоча в групі недотримання рекомендацій було дещо більше хворих ≥74 років (відмінність статистично недостовірна; р=0,109). Приблизно три чверті пацієнтів були чоловіками, з дещо більшою часткою жінок у групі недотримання рекомендацій порівняно з групами суворого та неповного дотримання рекомендацій (р=0,008). Достовірно більше пацієнтів із групи високої прихильності належали до європейської раси, ніж до азійської (включно з популяцією Середнього Сходу) (р<0,001). Достовірно більше пацієнтів із групи суворого дотримання рекомендацій мали фібриляцію/тріпотіння передсердь (р<0,001), шунти коронарних артерій (р=0,002), цукровий діабет (р<0,001), дисліпідемію (р<0,001) або гіпертензію (р<0,001). Окрім того, достовірно більшими були частки пацієнтів з історією астми чи ХОЗЛ (р<0,001), хронічної хвороби нирок (р<0,001). На противагу достовірно більше пацієнтів із групи недотримання рекомендацій мали історію раку порівняно з групою високої прихильності (р=0,043). Серед пацієнтів із групи високої прихильності 49,3% мали ≥3 коморбідні захворювання порівняно з 37,9% у групі низької прихильності (р<0,001). Індекс маси тіла та систолічний і діастолічний артеріальний тиск були значно вищими у пацієнтів із групи високої прихильності порівняно з групами неповної та низької прихильності (р<0,001 для всіх параметрів).
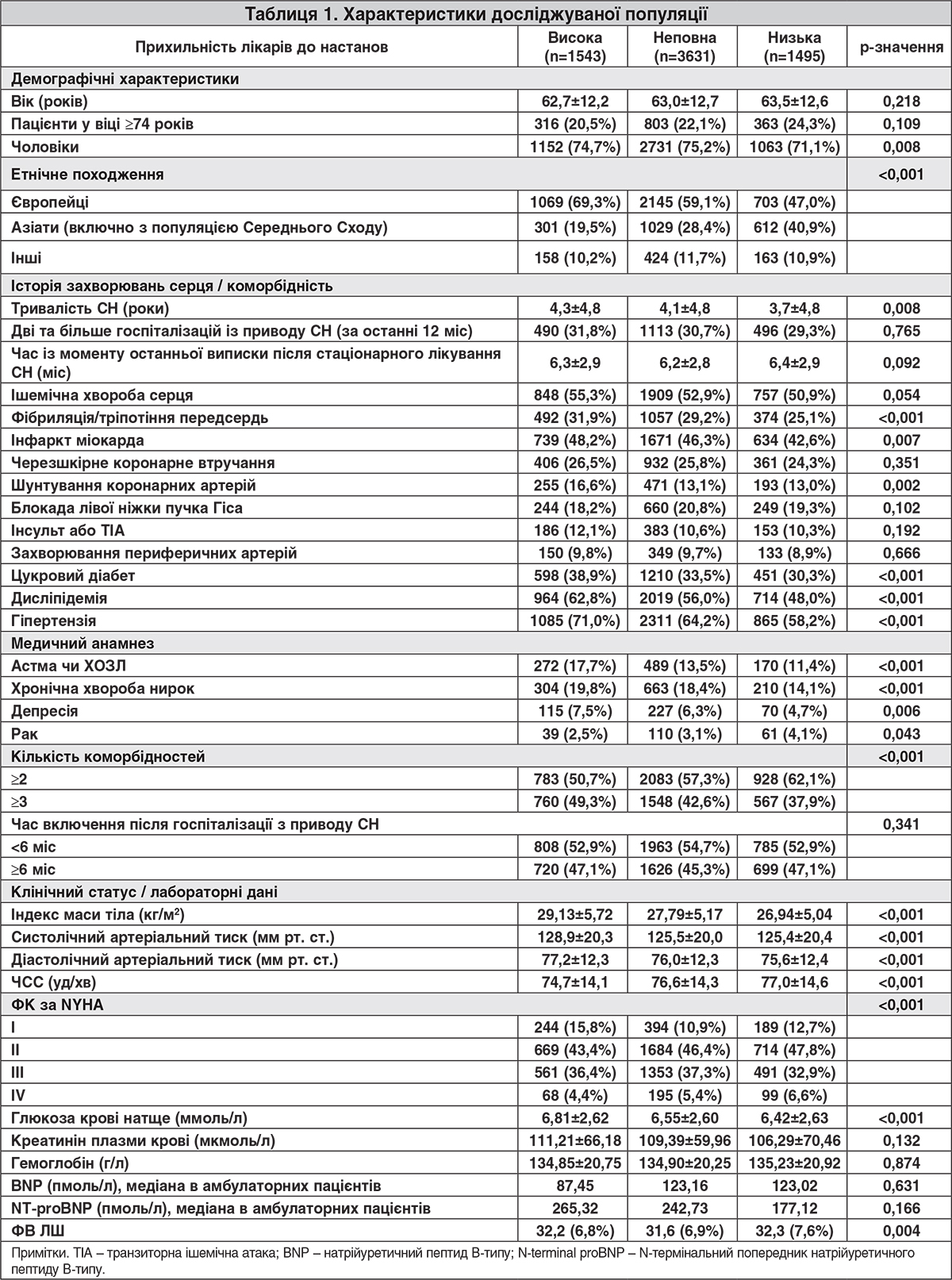
Більша частка пацієнтів із групи високої прихильності належали до I ФК за NYHA (р<0,001) порівняно з пацієнтами групи низької прихильності, тоді як дещо більше пацієнтів групи низької прихильності належали до IV ФК за NYHA порівняно з пацієнтами групи високої прихильності (р<0,001). Медіана ФВ ЛШ була зіставною в групах високої, неповної та низької прихильності лікарів до рекомендацій (32,2; 31,6 і 32,3% відповідно; р=0,004).
Прихильність відповідно до призначень на момент початку дослідження
У таблиці 2 наведено оцінки прихильності лікарів до призначення препаратів на момент початку дослідження. У групі з низькими оцінками прихильності значно меншій кількості пацієнтів призначили ІАПФ (р<0,001), ББ (р<0,001), АМР (р<0,001), івабрадин (р<0,001), діуретики (р<0,001), антикоагулянти (р<0,001) і статини (р<0,001). За винятком ББ, пацієнтам групи високої прихильності лікарі найчастіше призначали зазначені класи препаратів. ББ найчастіше призначали у групі неповної прихильності.
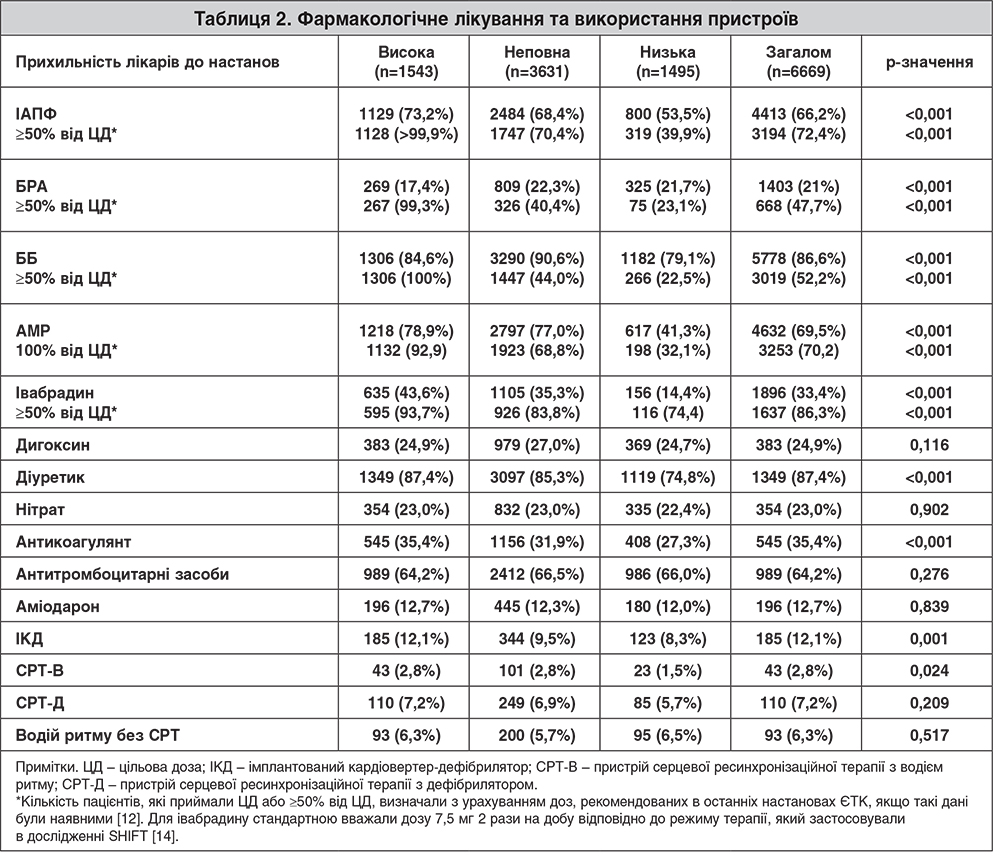
Також відзначено тенденцію до більш частого використання пристроїв у пацієнтів групи високої прихильності: достовірно більше пацієнтів цієї групи мали імплантовані кардіовертери-дефібрилятори (р=0,001).
Клінічні кінцеві точки через 6 міс

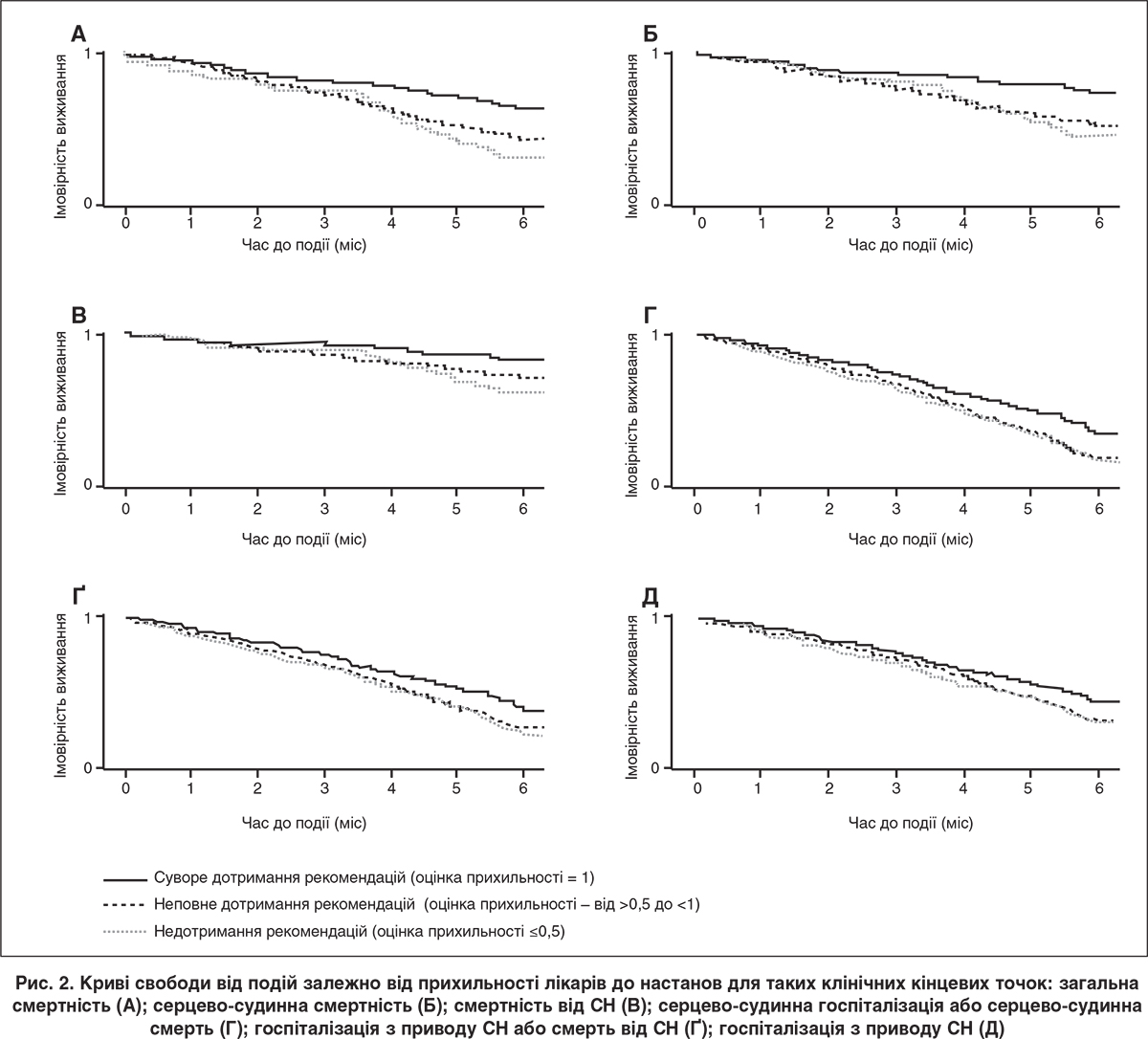
Високі оцінки прихильності на початку дослідження стабільно асоціювалися з кращими клінічними результатами на 6-му місяці спостереження, ніж у пацієнтів, які належали до груп неповної чи низької прихильності лікарів до рекомендацій (табл. 3 і рис. 2). Мультиваріантний аналіз показав, що низька оцінка прихильності асоціювалася з достовірно вищою смертністю від усіх причин порівняно з групою високої прихильності (ВР 2,21; 95% ДІ 1,42-3,44; p=0,001). Низька оцінка прихильності також асоціювалася з достовірно вищою серцево-судинною смертністю (ВР 2,27; 95% ДІ 1,36-3,77; р=0,003), смертністю від СН (ВР 2,26; 95% ДІ 1,21-4,2; р=0,032), частотою комбінованої кінцевої точки «госпіталізація з приводу СН або смерть від СН» (ВР 1,26; 95% ДI 1,08-1,71; р=0,024) та комбінованої кінцевої точки «госпіталізація через серцево-судинні причини або серцево-судинна смерть» (ВР 1,35; 95% ДI 1,08-1,69; р=0,013). Крім того, спостерігали виразну тенденцію більшої частоти госпіталізацій із приводу СН у пацієнтів групи низької прихильності (ВР 1,32; 95% ДI 1,04-1,68).
Обговорення
Цей аналіз показав, що: 1) прихильність лікарів до призначення п’яти класів препаратів, рекомендованих ЄТК для лікування СНзнФВ на момент початку дослідження [12], була задовільною; 2) включення критерію оптимального дозування препаратів в оцінку прихильності істотно знизило частку пацієнтів, при лікуванні яких прихильність лікарів була розцінена як висока – до 23%; 3) суворе дотримання настанов ЄТК стосовно призначення ІАПФ, БРА, ББ, АМР та івабрадину в дозах ≥50% від рекомендованих асоціювалася з кращими клінічними результатами протягом 6 міс спостереження.
Прихильність до настанов і клінічні результати: докази з обсерваційних досліджень
Як показав початковий аналіз, а також деякі обсерваційні дослідження, включно з даними Національного аудиту СН Великої Британії, прихильність до настанов із лікування СН стосовно використання відповідних класів препаратів істотно покращилася за останню декаду: із близько чверті призначень у 2008 році [6] до приблизно двох третин у 2016 році [7, 13]. Проте попередній аналіз продемонстрував, що просте обчислення відсотка пролікованих тими чи іншими засобами пацієнтів не повною мірою відображає якість наданої медичної допомоги при СН і що недостатнє дозування рекомендованих препаратів є неабиякою проблемою. Відповідно до результатів згаданого аналізу частка пацієнтів, які приймали цільову дозу або ≥50% від цільової дози, була незначною для більшості препаратів (28 і 63% для ІАПФ; 7 і 39% для БРА; 15 і 52% для ББ; 71 і 99% для АМР; 27 і 86% для івабрадину) [13]. Дані з Реєстру тривалого спостереження пацієнтів із СН ЄТК (ESC Heart Failure Long-Term Registry), про які доповідали 2013 року, продемонстрували схожі тенденції: менш ніж 1/3 пацієнтів приймали рекомендовані настановами цільові дози препаратів (29% – ІАПФ; 24% – БРА; 17% – ББ; 30% – АМР) [9].
Нещодавнє європейське дослідження (BIOSTAT-CHF), проведене в 11 країнах за участю 2500 пацієнтів, показало, що лише в незначної частки пацієнтів були досягнуті цільові дози ІАПФ та ББ, рекомендовані в настановах ЄТК [15].
У деяких обсерваційних дослідженнях вивчали зв’язок між прихильністю до призначення рекомендованих препаратів і клінічними результатами при лікуванні СН [8, 16], проте оптимальне дозування не завжди використовували як маркер високої прихильності [15].
Австрійський реєстр СН показав, що покращення прихильності до настанов і збільшення доз до рівня оптимальних асоціювалося зі зниженням смертності при тривалому спостереженні амбулаторних пацієнтів із СНзнФВ протягом року після реєстрації [17]. Схожим чином реєстр BIOSTAT-CHF виявив, що пацієнти, які отримували >50% від рекомендованих доз ІАПФ і ББ, мали кращі результати порівняно з тими, хто приймав менші дози [15].
Отже, обсерваційні дослідження довели, що дозування рекомендованих ліків має важливе значення.
Дозування та клінічні результати: докази, отримані в клінічних дослідженнях
У низці РКД вивчали взаємозв’язок між дозуванням і клінічними подіями. Хоча дослідження ATLAS (Assessment of Treatment with Lisinopril and Survival) і не виявило достовірної різниці загальної та серцево-судинної смертності між групами пацієнтів, які приймали різні дози лізиноприлу, проте показало, що в групі вищого дозування меншим був відносний ризик настання комбінованої кінцевої точки «загальна смертність плюс госпіталізація з будь-якої причини», а також госпіталізацій із приводу СН [10]. Однак вищі дози лізиноприлу частіше викликали побічні ефекти, такі як гіпотензія, запаморочення та погіршення функції нирок. У багатоцентровому дослідженні карведилолу при СН (MOCHA) вивчали ефекти трьох доз препарату в пацієнтів із СН [18]. Хоча дизайн дослідження не передбачав оцінку впливу карведилолу на виживання, проте найнижча 6-місячна смертність відзначалася в групі найвищої дози. Нарешті, дослідження з вивчення впливу БРА лозартану на кінцеві точки СН (HEAAL) показало, що висока доза цього препарату порівняно з низькою може зменшувати смертність і потребу в повторних госпіталізаціях пацієнтів із СН, що підтримує важливість титрування на збільшення дози БРА для отримання клінічної користі [11].
Наразі доступні результати апостеріорних аналізів інших великих досліджень СН, у яких оцінювали вплив дози на зменшення смертності. У рандомізованому інтервенційному дослідженні метопрололу CR/XL при застійній СН (MERIT-HF) зниження ризику було схожим у підгрупах високо- та низькодозової терапії. Це принаймні частково могло бути результатом однакової блокади бета-адренорецепторів, про яку можна було судити за відповіддю серцевого ритму [19]. Ці результати підтримують ідею про індивідуалізований режим титрування, яке слід проводити, орієнтуючись на переносимість і відповідь серцевого ритму. Схожі результати отримані у вторинному аналізі дослідження бісопрололу при СН (CIBIS II). Відзначалися достовірні й подібні відносні зменшення смертності у групах низької, середньої й високої добової дози бісопрололу порівняно з відповідними рандомізованими групами плацебо [20].
Незважаючи на обмеження, притаманні апостеріорним аналізам, ці результати разом із результатами вищезгаданих рандомізованих досліджень вказують на те, що досягнення високих доз рекомендованих препаратів позитивно позначається на клінічних результатах.
Рівень прихильності: багатофакторна ситуація
Різноманітні фактори, як медичного (з боку пацієнтів та лікарів), так і економічного характеру, відіграють неабияку роль у формуванні рівня прихильності. З боку пацієнтів на рівень прихильності можуть впливати погана переносимість рекомендованих ліків і низький комплаєнс. У нашому дослідженні погана прихильність лікарів до призначення терапії за настановами частіше спостерігалася під час лікування пацієнтів старшого віку, з найтяжчою СН (IV ФК за NYHA), а також хворих на рак. Тобто лікарі могли вважати таких пацієнтів надто вразливими й тому застосовували менш інтенсивну терапію. Реєстр BIOSTAT-CHF виявив, що серед пацієнтів, у яких не досягалися рекомендовані дози через тяжкість симптомів, побічні ефекти та несерцеві захворювання, був найвищим рівень смертності [15]. Проте в популяції QUALIFY було виявлено, що більше пацієнтів мали коморбідні стани в групі високої прихильності порівняно з групами неповної та низької прихильності лікарів до настанов. Цей результат виявився несподіваним та несумісним з уявленням про те, що мультиморбідність зумовлює поліпрагмазію і, як наслідок, негативно впливає на дотримання лікарями настанов. Однак дослідження показали, що взаємозв’язок між кількістю коморбідних захворювань і прихильністю непостійний через суперечність результатів. За деякими даними, більша коморбідність асоціюється з нижчим рівнем прихильності [21], тоді як інші дослідження продемонстрували відсутність впливу коморбідності на прихильність [22, 23]. Аналізуючи умови формування прихильності, можна зауважити, що це доволі складний феномен. Пацієнт із низькою прихильністю до лікування також не схильний до здорового способу життя і є носієм фенотипу, який зумовлює високий ризик передчасної смерті. За даними деяких РКД і метааналізу, пацієнти, що не прихильні до прийому плацебо, мали приблизно на 40% вищу ймовірність померти, ніж пацієнти, прихильні до плацебо [24, 2].
Крім того, не можна виключати, що деякі пацієнти ще перебували у фазі титрування препаратів, оскільки мінімальне часове вікно при включенні в наш реєстр становило 1 міс після госпіталізації з приводу СН. Дані довгострокового реєстру ESC-HF показують, що приблизно в 1/3 пацієнтів, які не досягнули цільових доз, титрування ще тривало, хоча стосовно ще 1/3 хворих причини непризначення цільових доз не повідомлялися [9]. Однак не було знайдено жодних суттєвих відмінностей між оцінками прихильності й дозами в пацієнтів, які були включені в наш реєстр менш ніж через 6 міс після попередньої госпіталізації з приводу СН, і в тих, які були включені через 6 міс або пізніше. Нарешті, хоча досягнуті дози надають важливу інформацію про якість допомоги, самостійне значення цієї інформації недостатнє, оскільки різниця в дозуванні може бути зумовлена тим, що деякі пацієнти краще переносять високі дози завдяки вищому кардіальному резерву. Індекс маси тіла також міг відігравати певну роль: наприклад, він був нижчим в азійській популяції нашого реєстру порівняно з іншими групами пацієнтів (дані не показані).
Обізнаність лікарів – іще один важливий фактор. З’ясувалося, що поширення настанов під час комунікативних кампаній покращує рівень призначень рекомендованих препаратів [26]. Встановлено, що під час лікування пацієнтів похилого віку з виразною СН лікарі схильні відмовлятися від призначення хворобомодифікувальних засобів, натомість фокусують увагу на полегшенні симптомів [27].
Прихильність до клінічних настанов також значною мірою залежить від доступності ліків і платоспроможності, які, у свою чергу, визначаються національним економічним статусом. Загальна організація систем охорони здоров’я й запровадження схем реімбурсації, а також стимулів або зобов’язань дотримуватися настанов, відіграють важливу роль [28, 29]. Без сумнівів, ці фактори впливають на будь-яку оцінку прихильності, особливо якщо йдеться про застосування вартісних процедур, таких як імплантація кардіовертера-дефібрилятора чи кардіоресинхронізаційна терапія, користь яких чітко продемонстровано в рандомізованих дослідженнях. Загалом використання цих втручань було незначним у дослідженні, особливо у країнах із низькими доходами.
Обмеження
Популяція дослідження була відносно молодою, тому не обов’язково відображала загальний профіль СН у літніх пацієнтів.
Як притаманно всім обсерваційним дослідженням, існувала можливість неврахованих впливів на результат, що призводило до переоцінки чи недооцінки ефектів лікування. Зокрема, відомо, що прихильність пацієнтів до виконання лікарських призначень сама по собі впливає на результат, як це продемонстрували дослідження, в яких оцінювали прихильність до прийому плацебо [30]. Хоча реєстр проводився на п’яти континентах, недостатньо представленими були деякі географічні регіони, зокрема Африка, Південна Америка та США, а також деякі великі європейські країни, такі як Велика Британія та Італія. Через те що національні координатори на добровільних засадах обирали центри для участі в реєстрі, не можна виключати упередженості під час цього вибору. Центри отримували рекомендації включати пацієнтів послідовно, але контролювати цю процедуру не було змоги.
Слід зазначити, що в цьому дослідженні могла бути недооціненою роль економічних факторів у країнах із низьким доходом на душу населення. Імовірно, це пояснює низький рівень використання апаратних методів, таких як імплантовані дефібрилятори та пристрої серцевої ресинхронізаційної терапії, користь яких була продемонстрована в ході клінічних досліджень.
Дослідники переважно були кардіологами, тому результати дослідження не обов’язково відображають прихильність до настанов і правильного дозування серед лікарів загальної практики та інтерністів.
Було використано оцінки прихильності лікарів до рекомендацій (висока, неповна й низька), які стосувалися призначення та дозування п’яти основних класів препаратів, рекомендованих при СНзнФВ на момент початку реєстру QUALIFY. Отже, вони ґрунтувалися на рекомендаціях ЄТК із лікування СН, які були опубліковані у 2012 році [12], тому до оцінки не потрапило призначення інгібітора рецепторів ангіотензину та неприлізину.
Хоча дозування і враховували в оцінці прихильності, проте цей аналіз реєстру QUALIFY не включав інформацію про причини недостатнього дозування, такі як непереносимість.
Дані про клінічні кінцеві точки повідомляли дослідники. Перед тим їх інструктували, як правильно реєструвати події, проте не можна виключати, що могли існувати деякі розбіжності під час складання звітів.
Висновок
Цей аналіз демонструє, що суворе дотримання сучасних рекомендацій із фармакотерапії, яка визначалася призначенням ІАПФ/БРА, ББ, АМР та івабрадину в дозах щонайменше 50% від рекомендованих, асоціюється з покращенням середньострокових клінічних результатів. Отримані результати актуалізують важливість якнайповнішого впровадження настанов у реальну клінічну практику й свідчать про те, що до індикаторів якості надання медичної допомоги при СН у лікарнях або системах охорони здоров’я слід включати загальну прихильність до призначення ВСІХ препаратів і застосування адекватних доз. Також вони підтверджують доцільність глобальних освітніх ініціатив і програм менеджменту захворювання на підтримку практичної імплементації терапії, рекомендованої настановами, в доказово обґрунтованих цільових дозах. Без сумніву, необхідно продовжувати дослідження для детального вивчення причин відмови лікарів чітко виконувати рекомендації та настанови стосовно дозування препаратів при СН, а також потенційної ролі факторів, пов’язаних із лікарями та пацієнтами, зокрема недостатньої обізнаності чи непереносимості.
Література
1. Tavazzi L., Senni M., Metra M., Gorini M., Cacciatore G., Chinaglia A., Di Lenarda A., Mortara A., Oliva F., Maggioni A.P.; IN-HF (Italian Network on Heart Failure) Outcome Investigators. Multicenter prospective observational study on acute and chronic heart failure: the one-year follow-up results of IN-HF outcome registry. Circ. Heart Fail. 2013: 6: 473-481.
2. Maggioni A.P., Dahlstrom U., Filippatos G., Chioncel O., Crespo Leiro M., Drozdz J., Fruhwald F., Gullestad L., Logeart D., Fabbri G., Urso R., Metra M., Parissis J., Persson H., Ponikowski P., Rauchhaus M., Voors A.A., Wendelboe Nielsen O., Zannad F., Tavazzi L.; Heart Failure Association of the European Society of Cardiology (HFA). EURObservational Research Programme: regional differences and 1-year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). Eur. J. Heart Fail. 2013; 15: 808-817.
3. Ambrosy A.P., Fonarow G.C., Butler J., Chioncel O., Greene S.J., Vaduganathan M., Nodari S., Lam C.S., Sato N., Shah A.N., Gheorghiade M. The global health and economic burden of hospitalizations for heart failure: lessons learned from hospitalized heart failure registries. J. Am. Coll. Cardiol. 2014; 63: 1123-1133.
4. Filippatos G., Khan S.S., Ambrosy A.P., Cleland J.G., Collins S.P., Lam C.S., Angermann C.E., Ertl G., Dahlstrom U., Hu D., Dickstein K., Perrone S.V., Ghadanfar M., Bermann G., Noe A., Schweizer A., Maier T., Gheorghiade M. International REgistry to assess medical Practice with lOngitudinal obseRvation for Treatment of Heart Failure (REPORT-HF): rationale for and design of a global registry. Eur. J. Heart Fail. 2015; 17: 527-533.
5. Ponikowski P., Voors A.A., Anker S.D., Bueno H., Cleland J.G., Coats A.J., Falk V., Gonzalez-Juanatey J.R., Harjola V.P., Jankowska E.A., Jessup M., Linde C., Nihoyannopoulos P., Parissis J.T., Pieske B., Riley J.P., Rosano G.M., Ruilope L.M., Ruschitzka F., Rutten F.H., van der Meer P. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur. J. Heart Fail. 2016; 18: 891-975.
6. Fonarow G.C., Yancy C.W., Albert N.M., Curtis A.B., Stough W.G., Gheorghiade M., Heywood J.T., McBride M.L., Mehra M.R., O’Connor C.M., Reynolds D., Walsh M.N. Heart failure care in the outpatient cardiology practice setting: findings from IMPROVE HF. Circ. Heart Fail. 2008; 1: 98-106.
7. British Society for Heart Failure. National Heart Failure Audit, April 2014-March 2015. https://www.ucl.ac.uk/nicor/audits/heartfailure/do... (17 February 2017).
8. Komajda M., Lapuerta P., Hermans N., Gonzalez-Juanatey J.R., van Veldhuisen D.J., Erdmann E., Tavazzi L., Poole-Wilson P., Le Pen C. Adherence to guidelines is a predictor of outcome in chronic heart failure: the MAHLER survey. Eur. Heart J. 2005; 26: 1653-1659.
9. Maggioni A.P., Anker S.D., Dahlstrom U., Filippatos G., Ponikowski P., Zannad F., Amir O., Chioncel O., Leiro M.C., Drozdz J., Erglis A., Fazlibegovic E., Fonseca C., Fruhwald F., Gatzov P., Goncalvesova E., Hassanein M., Hradec J., Kavoliuniene A., Lainscak M., Logeart D., Merkely B., Metra M., Persson H., Seferovic P., Temizhan A., Tousoulis D., Tavazzi L.; Heart Failure Association of the ESC. Are hospitalized or ambulatory patients with heart failure treated in accordance with European Society of Cardiology guidelines? Evidence from 12,440 patients of the ESC Heart Failure Long-Term Registry. Eur. J. Heart Fail. 2013; 15: 1173-1184.
10. Packer M., Poole-Wilson P.A., Armstrong P.W., Cleland J.G., Horowitz J.D., Massie B.M., Ryden L., Thygesen K., Uretsky B.F. Comparative effects of low and high doses of the angiotensin-converting enzyme inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. ATLAS Study Group. Circulation, 1999; 100: 2312-2318.
11. Konstam M.A., Neaton J.D., Dickstein K., Drexler H., Komajda M., Martinez F.A., Riegger G.A., Malbecq W., Smith R.D., Guptha S., Poole-Wilson P.A.; HEAAL Investigators. Effects of high-dose versus low-dose losartan on clinical outcomes in patients with heart failure (HEAAL study): a randomised, double-blind trial. Lancet, 2009; 374: 1840-1848.
12. McMurray J.J., Adamopoulos S., Anker S.D., Auricchio A., Bohm M., Dickstein K., Falk V., Filippatos G., Fonseca C., Gomez-Sanchez M.A., Jaarsma T., Kober L., Lip G.Y., Maggioni A.P., Parkhomenko A., Pieske B.M., Popescu B.A., Ronnevik P.K., Rutten F.H., Schwitter J., Seferovic P., Stepinska J., Trindade P.T., Voors A.A., Zannad F., Zeiher A.; ESC Committee for Practice Guidelines. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur. J. Heart Fail. 2012; 14: 803-869.
13. Komajda M., Anker S.D., Cowie M.R., Filippatos G.S., Mengelle B., Ponikowski P., Tavazzi L.; QUALIFY Investigators. Physicians’ adherence to guideline recommended medications in heart failure with reduced ejection fraction: data from the QUALIFY global survey. Eur. J. Heart Fail. 2016; 18: 514-522.
14. Swedberg K., Komajda M., Bohm M., Borer J.S., Ford I., Dubost-Brama A., Lerebours G., Tavazzi L.; SHIFT Investigators. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study. Lancet, 2010; 376: 875-885.
15. Ouwerkerk W., Voors A.A., Anker S.D., Cleland J.G., Dickstein K., Filippatos G., van der Harst P., Hillege H.L., Lang C.C., Ter Maaten J.M., Ng L.L., Ponikowski P., Samani N.J., van Veldhuisen D.J., Zannad F., Metra M., Zwinderman A.H. Determinants and clinical outcome of uptitration of ACE-inhibitors and beta-blockers in patients with heart failure: a prospective European study. Eur. Heart J. 2017 Mar 11. https://doi.org/10.1093/eurheartj/ehx026.
16. Yoo B.S., Oh J., Hong B.K., Shin D.H., Bae J.H., Yang D.H., Shim W.J., Kim H.S., Kim S.H., Choi J.O., Chun W.J., Go C.W., Kang H.J., Baek S.H., Cho J.H., Hong S.K., Shin J.H., Oh S.K., Pyun W.B., Kwan J., Hong Y.J., Jeong J.O., Kang S.M., Choi D.J. SUGAR Study. SUrvey of Guideline Adherence for Treatment of Systolic Heart Failure in Real World (SUGAR): a multi-center, retrospective, observational study. PLoS One, 2014; 9: e86596.
17. Poelzl G., Altenberger J., Pacher R., Ebner C.H., Wieser M., Winter A., Fruhwald F., Dornaus C., Ehmsen U., Reiter S., Steinacher R., Huelsmann M., Eder V., Boehmer A., Pilgersdorfer L., Ablasser K., Keroe D., Groebner H., Auer J., Jakl G., Hallas A., Ess M., Ulmer H. Austrian Working Group on Heart Failure. Dose matters! Optimisation of guideline adherence is associated with lower mortality in stable patients with chronic heart failure. Int. J. Cardiol. 2014; 175: 83-89.
18. Bristow M.R., Gilbert E.M., Abraham W.T., Adams K.F., Fowler M.B., Hershberger R.E., Kubo S.H., Narahara K.A., Ingersoll H., Krueger S., Young S., Shusterman N. Carvedilol produces dose-related improvements in left ventricular function and survival in subjects with chronic heart failure. MOCHA Investigators. Circulation, 1996; 94: 2807-2816.
19. Wikstrand J., Hjalmarson A., Waagstein F., Fagerberg B., Goldstein S., Kjekshus J., Wedel H. MERIT-HF Study Group. Dose of metoprolol CR/XL and clinical outcomes in patients with heart failure: analysis of the experience in metoprolol CR/XL randomized intervention trial in chronic heart failure (MERIT-HF). J. Am. Coll. Cardiol. 2002; 40: 491-498.
20. Simon T., Mary-Krause M., Funck-Brentano C., Lechat P., Jaillon P. Bisoprolol dose-response relationship in patients with congestive heart failure: a subgroup analysis in the cardiac insufficiency bisoprolol study (CIBIS II). Eur. Heart J. 2003; 24: 552-559.
21. Granger B.B., Ekman I., Granger C.B., Ostergren J., Olofsson B., Michelson E., McMurray J.J., Yusuf S., Pfeffer M.A., Swedberg K. Adherence to medication according to sex and age in the CHARM programme. Eur. J. Heart Fail. 2009; 11: 1092-1098.
22. Epstein M., Reaven N.L., Funk S.E., McGaughey K.J., Oestreicher N., Knispel J. Evaluation of the treatment gap between clinical guidelines and the utilization of renin-angiotensin-aldosterone system inhibitors. Am. J. Manag. Care 2015; 21 (11 Suppl): S212-S220.
23. Mathes T., Jaschinski T., Pieper D. Adherence influencing factors - a systematic review of systematic reviews. Arch. Public Health 2014; 72: 37.
24. Yue Z., Cal C., Ai-Fang Y., Feng-Min T., Li C., Bin W. The effect of placebo adherence on reducing cardiovascular mortality: a meta-analysis. Clin. Res. Cardiol. 2014; 103: 229-235.
25. Granger B.B., Swedberg K., Ekman I., Granger C.B., Olofsson B., McMurray J.J., Yusuf S., Michelson E.L., Pfeffer M.A. CHARM Investigators. Adherence to candesartan and placebo and outcomes in chronic heart failure in the CHARM programme: double-blind, randomised, controlled clinical trial. Lancet, 2005; 366: 2005-2011.
26. De Groote P., Isnard R., Clerson P., Jondeau G., Galinier M., Assyag P., Demil N., Ducardonnet A., Thebaut J.F., Komajda M. Improvement in the management of chronic heart failure since the publication of the updated guidelines of the European Society of Cardiology. The Impact-Reco-Programme. Eur. J. Heart Fail. 2009; 11: 85-91.
27. Komajda M., Hanon O., Hochadel M., Lopez-Sendon J.L., Follath F., Ponikowski P., Harjola V.P., Drexler H., Dickstein K., Tavazzi L., Nieminen M. Contemporary management of octogenarians hospitalized for heart failure in Europe: Euro Heart Failure Survey II. Eur. Heart J. 2009; 30: 478-486.
28. Peterson P.N., Chan P.S., Spertus J.A., Tang F., Jones P.G., Ezekowitz J.A., Allen L.A., Masoudi F.A., Maddox T.M. Practice-level variation in use of recommended medications among outpatients with heart failure: insights from the NCDR PINNACLE program. Circ. Heart Fail. 2013; 6: 1132-1138.
29. Maggioni A.P., Van Gool K., Biondi N., Urso R., Klazinga N., Ferrari R., Maniadakis N., Tavazzi L. Appropriateness of prescriptions of recommended treatments in Organisation for Economic Co-operation and Development Health Systems: findings based on the Long-Term Registry of the European Society of Cardiology on Heart Failure. Value Health, 2015; 18: 1098-1104.
30. Tavazzi L., Borer J.S., Tavazzi G. Use and disuse of observational research: the case of remote monitoring in heart failure. Cardiology, 2016; 137: 14-19.
Підготував Дмитро Молчанов
Журнал "СЕРЦЕВА НЕДОСТАТНІСТЬ та коморбідні стани" № 2, вересень, 2017 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




