Цільовий підхід до діагностики й фармакотерапії неалкогольного стеатогепатиту: діалог між медичною наукою та практикою
За матеріалами першого саміту EASL, присвяченого неалкогольній жировій хворобі печінки
Тему ролі стероїдних агоністів FXR у лікуванні захворювань печінки й метаболічних розладів продовжив фармаколог з Італії Лучано Адоріні. Він відзначив, що з метою пошуку активного терапевтичного агента, який виконував би функцію ідеального агоніста FXR, досліджуються різні підходи до оптимізації безпеки та ефективності цих засобів. Як відомо, агоністи FXR можна класифікувати як стероїдні або нестероїдні сполуки. ОХК (6α-етилхенодезоксихолева кислота) – прототипний стероїдний агоніст FXR, що є напівсинтетичною похідною первинної ЖК людини – хенодезоксихолевої кислоти (ХДХК). Як агоніст FXR ОХК приблизно в 100 разів більш потужна, ніж ХДХК (EC50 близько 100 нмоль). Ефекти ОХК оцінювали в різних моделях гострого та хронічного ушкодження печінки; було продемонстровано, що вона здатна стимулювати потік жовчі та зменшувати холестаз, пригнічувати запалення в печінці й зумовлювати зворотний розвиток фіброзу, цирозу та портальної гіпертензії. ОХК також виявилася ефективною при застосуванні з метою поліпшення перебігу різних хронічних запальних і метаболічних патологічних процесів в інших органах, що експресують FXR (включно з кишечником, нирками та легенями). У кишечнику ОХК відновлює кишковий бар’єр, пригнічує бактеріальну транслокацію та модулює мікробіоту.
Дослідження I фази показали, що перорально введена ОХК швидко всмоктується, надходить у систему ентерогепатичної циркуляції і не спричиняє небажаних реакцій при застосуванні в дозах до 100 мг на добу. На підставі цих результатів згодом були виконані подвійні сліпі плацебо-контрольовані дослідження II та III фази за участю пацієнтів з первинним біліарним холангітом, успішні результати яких забезпечили схвалення призначення ОХК за цим показанням. Додаткові клінічні дослідження також продемонстрували здатність OХК підвищувати чутливість до інсуліну у хворих на ЦД з НАЖХП та зумовлювати зворотний розвиток процесу запалення в печінці та фіброзу в пацієнтів з НАСГ, повністю підтвердивши раніше отримані доклінічні дані. Таким чином, стероїдний агоніст FXR (ОХК) продемонстрував очевидну клінічну ефективність поряд із широким терапевтичним вікном дозування та керованим профілем побічних ефектів. Це стимулювало розробку низки інших похідних ЖК – специфічних не тільки щодо FXR, а й щодо TGR5.
Великий інтерес в аудиторії викликала наукова сесія, присвячена ролі кишкової мікробіоти при НАЖХП. Професор Каліфорнійського університету (м. Сан-Дієго, США) Бернд Шнабль нагадав, що НАЖХП має дуже високу поширеність у всьому світі. І хоча харчування відіграє центральну роль у розвитку та прогресуванні цього захворювання, його патогенез є багатофакторним і включає генетичні й екологічні чинники. Крім того, у прогресуванні НАЖХП свою надзвичайно важливу і складну роль відіграє кишкова мікробіота. На сьогодні визнано, що хронічне захворювання печінки тісно пов’язане зі змінами з боку мікробіому кишечника та кишкового бар’єра. Зміни кишкової мікробіоти можуть бути як кількісними (надлишковий ріст бактерій), так і композиційними (дисбіотичними). Синдром надлишкового бактеріального росту в тонкій кишці є загальною ознакою в пацієнтів з цирозом печінки, але він також має місце на ранніх стадіях захворювання в пацієнтів з НАЖХП. Якісні зміни мікробіому кишечнику людини досліджуються за допомогою методу глибокого генетичного секвенування. У декількох дослідженнях було описано мікробну таксономію в пацієнтів з ранньою і термінальною стадією захворювання печінки.
Яким же чином дисбіоз кишечнику сприяє прогресуванню НАЖХП до НАСГ? Встановлено, що дисфункція бар’єра слизової оболонки тонкої кишки та мікробні метаболіти відіграють важливу роль у прогресуванні захворювання. У доклінічних дослідженнях вивчався вплив антибіотиків, пробіотиків та пребіотиків на перебіг захворювання печінки. У цілому їх дані досить вражаючі, проте сьогодні вкрай необхідним є проведення довгострокових клінічних випробувань для визначення точних персоналізованих терапевтичних підходів до корекції мікробіоти кишечнику, що можуть бути використані для лікування НАЖХП.
Роботу сесії продовжила професор відділу молекулярної та клінічної медицини Університету м. Гетеборг (Швеція) Анніка Вальстрем. Вона зазначила, що мікробіота кишечнику впливає на розвиток і прогресування метаболічних захворювань, таких як ожиріння та ЦД 2 типу, зокрема, шляхом дії на метаболізм ЖК і модифікації передачі сигналів через FXR. НАЖХП фактично є печінковим проявом метаболічного синдрому й наслідком порушення обміну ліпідів та глюкози. Це захворювання включає різні патологічні стани – від простого стеатозу печінки до НАСГ, який характеризується стеатозом з балонною дистрофією гепатоцитів та різним ступенем фіброзу, здатного прогресувати до цирозу (а в термінальній стадії – і до гепатоцелюлярної карциноми). Доповідач ознайомила учасників саміту з результатами досліджень, проведених на мишах, де вивчалася взаємодія між мікробіотою кишечнику та ЖК і її вплив на сигналізацію через FXR. Незважаючи на те що дослідження ролі FXR при метаболічних захворюваннях іноді давало протилежні результати, було показано, що специфічна для кишечнику активація FXR за допомогою фексараміну захищала тварин від розвитку ожиріння та була асоційована з підсиленим термогенезом. Разом із тим поки що не до кінця зрозуміло, коли більш корисною буде активація FXR, а коли – його інгібування. Тому Анніка Вальстрем наголосила на необхідності подальших досліджень, особливо за участю людей.
Цікаві доповіді, присвячені можливостям застосування пробіотиків при НАЖХП та НАСГ, на саміті представила професор відділу гастроентерології та гепатології Медичного університету м. Грац (Австрія) Ванесса Стадлбаурер-Келлнер. Вона підкреслила, що саме мікробіта кишечнику відіграє важливу роль у патогенезі НАЖХП та НАСГ, і через це сьогодні дуже активно досліджуються підходи, пов’язані з цілеспрямованим впливом на її склад та функції, зокрема застосування пробіотиків. Згідно з визначенням Всесвітньої організації охорони здоров’я, пробіотиками вважаються живі мікроорганізми, які при застосуванні в адекватній кількості чинять сприятливий вплив на стан здоров’я організму-хазяїна. Більшість пробіотиків були виділені з кишечнику людини або традиційно використовуються в харчовій промисловості. У цілому пробіотики вважаються безпечними. Оцінку їх безпеки здійснює Європейське агентство з безпеки харчових продуктів. Потенційними ризиками при застосуванні пробіотиків є гастроінтестинальний дискомфорт, інфекції та метаболічні побічні ефекти. При НАЖХП та НАСГ потенційними мішенями для пробіотичного втручання є дисбіоз, метаболізм вільних жирних кислот, проникність стінки кишечнику й запалення в ньому, бактеріальна транслокація та енергетичний гомеостаз. Також перспективним підходом вважається вплив на вісь «кишечник – печінка», особливо корекція метаболічної ендотоксемії та підвищеної проникності кишечного бар’єра.
Як відомо, перші дослідження терапії пробіотиками при НАЖХП та НАСГ були проведені на тваринах ще у 2003 р. Ці роботи показали зниження рівня печінкових амінотрансфераз і зменшення вмісту жиру в гепатоцитах. Більшість досліджень за участю людей також продемонстрували корисний вплив різних пробіотичних препаратів на рівні печінкових ферментів, сурогатні параметри метаболізму глюкози й ліпідів, а також на оксидативний стрес. При цьому лише нещодавно були завершені невеликі пілотні дослідження, які засвідчили позитивний вплив пробіотиків на такі жорсткі кінцеві точки, як гістологічна картина печінки або результати неінвазивних методів оцінки ступеня фіброзу або вмісту жиру в гепатоцитах. Водночас на питання про те, чи є корисною комбінація пробіотиків з іншими стратегіями лікування, зараз відповісти неможливо. Завершуючи виступ, доповідач зауважила, що терапія пробіотиками при НАЖХП/НАСГ є дуже перспективною й безпечною стратегією, але необхідно продовжити дослідження основних механізмів дії пробіотиків при цих захворюваннях та пошук корисних комбінацій пробіотиків з іншими лікувальними опціями.
Професор Університету м. Лінчепінг (Швеція) Маттіас Екстедт звернув увагу аудиторії на гістопатологічні предиктори смертності, розвитку ускладнень з боку печінки та прогресування фіброзу в пацієнтів з НАЖХП. Дослідження, проведені протягом останнього десятиліття, переконливо довели, що НАЖХП є потенційно прогресуючим захворюванням, проте закономірності його природного перебігу все ще не до кінця зрозумілі.
Досить складно спрогнозувати прогресування фіброзу за допомогою базових біохімічних, клінічних або гістологічних параметрів. У попередніх дослідженнях наявність НАСГ або вираженого стеатозу печінки сама по собі не була асоційована з прогресуванням фіброзу; з іншого боку, ознаки цих форм НАЖХП частіше зустрічалися в біоптатах печінки, взятих у пацієнтів з прогресуючим захворюванням. Найбільш потужними клінічними предикторами прогресування НАЖХП на сьогодні вважаються вік пацієнта та наявність ЦД. Стадія фіброзу печінки є найважливішим гістологічним показником для прогнозування смертності й ускладнень з боку печінки. Отримані переконливі докази того, що запалення печінкової паренхіми, клітинна смерть, ліпотоксичність та інсулінорезистентність є факторами, які стимулюють фіброгенез при НАЖХП. Тому відсутність зв’язку між вихідною наявністю НАСГ та прогресуванням фіброзу, констатована в дослідженнях попередніх років, зараз викликає подив та піддається певним сумнівам, зазначив доповідач.
У доповіді, присвяченій неінвазивним методикам оцінки фіброзу печінки, керівник відділення допомоги пацієнтам із захворюваннями печінки Госпіталя м. Кліши (Франція) Лоран Кастера підкреслив, що, незважаючи на те що біопсія печінки є золотим стандартом для встановлення стадії фіброзу при хронічному захворюванні печінки, протягом останніх 10 років невпинно підвищується роль визначення неінвазивних показників фіброзу. Ці методи базуються на двох різних, але взаємодоповнюваних підходах: біологічному, заснованому на кількісному визначенні біомаркерів фіброзу в сироватці, і фізичному, що полягає у вимірюванні жорсткості печінки з використанням еластографічних технологій, зокрема транзієнтної еластографії – FibroScan (Echosens, Франція) – або магнітно-резонансної еластографії (МРЕ). Переваги визначення сироваткових біомаркерів включають їх високу чутливість (>95%) і хорошу відтворюваність результатів. Однак жоден з них не є специфічним для печінки, тому на результати цих методів можуть впливати супутні захворювання та рівень аланінамінотрансферази (АЛТ). Транзієнтна еластографія дуже зручна для лікаря та пацієнта: ця процедура може бути виконана безпосередньо біля ліжка хворого в стаціонарі або амбулаторно, при цьому вона з високою ймовірністю визначає наявність цирозу. Проте можливості її застосування обмежуються, якщо пацієнт має асцит чи ожиріння та за недостатнього досвіду лікаря. Крім того, при різкому підвищенні рівня АЛТ у сироватці крові пацієнта існує ризик отримання хибнопозитивних результатів. Утім, транзієнтна еластографія сьогодні є найбільш доступною та перевіреною неінвазивною методикою визначення стадії фіброзу печінки в усьому світі. MРE, імовірно, є найбільш точною неінвазивною методикою оцінки стадії фіброзу, але, зважаючи на високу вартість та обмежену доступність, це дослідження поки що застосовується переважно в ході клінічних випробувань. Враховуючи високу поширеність НАЖХП в усьому світі, неінвазивні методи оцінки стадії фіброзу печінки все частіше мають на меті виділення тієї групи пацієнтів, які в першу чергу потребують проведення біопсії печінки.
* * *
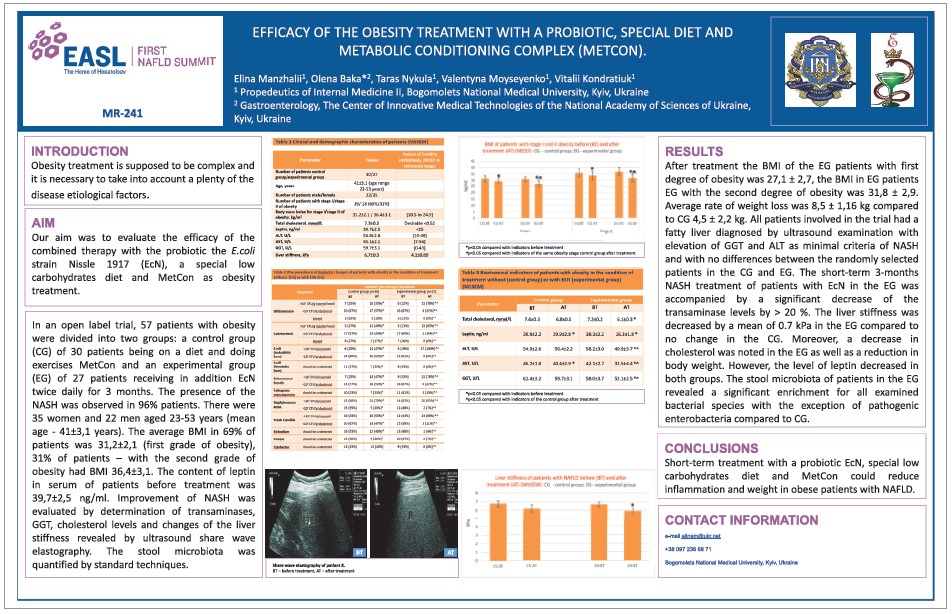
Активну участь у роботі саміту взяла українська делегація. Так, серед 82 постерних доповідей сім представили делегати з України. Е.Г. Манжалій та О.М. Бака, які є дійсними членами Європейської та Американської асоціацій з вивчення захворювань печінки, презентували постерну доповідь «Клінічна ефективність комбінованої терапії в лікуванні ожиріння» (рис. 1). Ця робота була виконана на кафедрі пропедевтики внутрішньої медицини № 2 Національного медичного університету ім. О.О. Богомольця. На саміті було підкреслено, що лікування ожиріння є складним процесом, тож необхідно враховувати багато чинників, що спричиняють це порушення.
Рис. 1. Постерна доповідь Е.Г. Манжалій, О.М. Бака, Т.Д. Никули, В.О. Мойсеєнко, В.Є. Кондратюка «Клінічна ефективність комбінованої терапії в лікуванні ожиріння», презентована на саміті
Мета зазначеного дослідження полягала в оцінці зниження маси тіла на тлі комбінованої терапії із застосуванням пробіотика штаму E. coli Nissle 1917 (EcN), спеціальної дієти з низьким вмістом вуглеводів та комплексу фізичних вправ для прискорення метаболізму («МетКон»). У дослідженні взяли участь 57 пацієнтів з ожирінням, які були розподілені на 2 групи. У контрольну (КГ) включили 30 осіб, які дотримувалися збалансованого харчування, але зі зменшенням процентного вмісту вуглеводів у раціоні лише на 3 міс і виконували комплекс метаболічних вправ під назвою «МетКон». В експериментальну групу (ЕГ) увійшли 27 пацієнтів, які додатково отримували EcN двічі на день упродовж 3 міс. НАСГ було виявлено у 96% учасників: у 35 жінок і 22 чоловіків віком 23-53 років (середній вік – 41±3,1 року). Середній індекс маси тіла (ІМТ) у 69% пацієнтів був 31,2±2,1 кг/м2 (І ступінь ожиріння), у 31% пацієнтів значення ІМТ дорівнювало 36,4±3,1 кг/м2 (ІІ ступінь ожиріння). Уміст лептину в сироватці крові пацієнтів до лікування становив 39,7±2,5 нг/мл. Динаміку ефективності терапії оцінювали шляхом визначення рівня трансаміназ, гамма-глутамілтрансамінази, холестерину в сироватці крові, а також виявлення змін жорсткості печінки за допомогою ультразвукової еластографії зсувної хвилі. Дослідження мікрофлори калу проводили за допомогою стандартних методик.
Як засвідчив аналіз отриманих результатів, після лікування в ЕГ ІМТ у хворих із І ступенем ожиріння був 27,1±2,7 кг/м2, із ІІ ступенем – 31,8±2,9 кг/м2. Середній показник зменшення маси тіла в ЕГ становив 8,5±1,16 кг, тоді як у КГ – у середньому 4,5±2,2 кг. Усі пацієнти, включені в дослідження, мали НАСГ без відмінностей між випадково вибраними хворими в КГ та ЕГ. Короткотривале (3 міс) лікування хворих на НАСГ в ЕГ супроводжувалося зниженням рівня трансаміназ до 20%. Жорсткість печінки була зменшена в ЕГ із середнім значенням 0,7 кПа порівняно з відсутністю таких змін у КГ. У пацієнтів з ЕГ також було констатовано зниження рівня холестерину. Рівень лептину достовірно зменшився в обох групах. Мікрофлора калу в пацієнтів в ЕГ та КГ змінилася для всіх досліджених бактерій у бік норми, за винятком наявності патологічних ентеробактерій у КГ.
Таким чином, результати дослідження продемонстрували, що короткотривале лікування пробіотиком EcN, спеціальна низьковуглеводна дієта та фізичні вправи «МетКон» у комплексі зменшують запалення та дозволяють знизити масу тіла в пацієнтів з ожирінням та НАСГ. Однак механізм впливу EcN на фіброгенез при НАСГ потребує подальших досліджень.
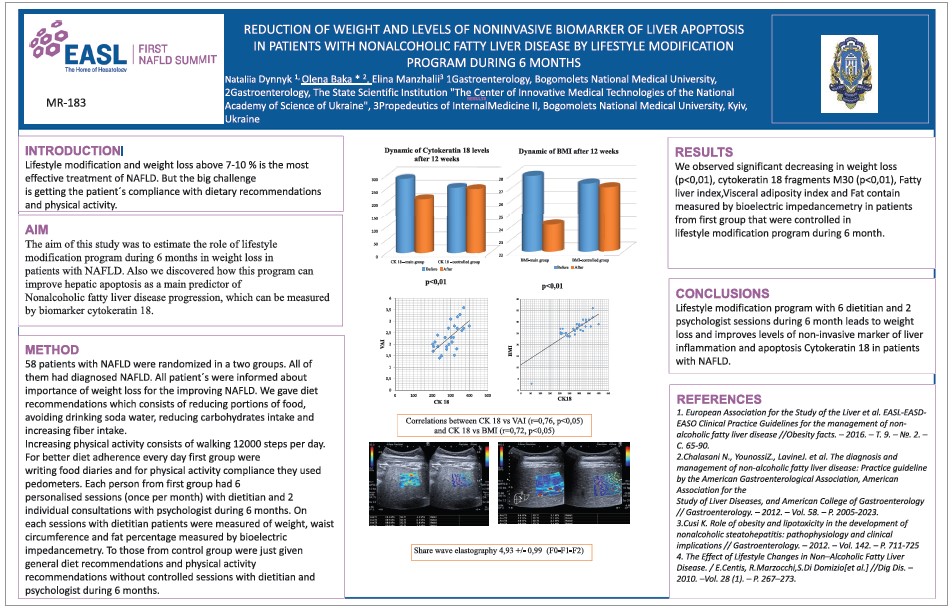
Також на саміті були представлені результати ще одного науково-клінічного дослідження колективу українських авторів (Н.В. Динник, О.М. Бака, Е.Г. Манжалій), яке було присвячено пошуку оптимального шляху досягнення комплаєнсу пацієнтів з НАЖХП у зниженні маси тіла під час застосування контрольованої комплексної програми модифікації способу життя протягом 6 міс (рис. 2).
Рис. 2. Результати науково-клінічного дослідження Н.В. Динник, О.М. Бака, Е.Г. Манжалій
Загалом у цьому дослідженні взяли участь 58 пацієнтів, яким, згідно з чинними вітчизняними та міжнародними протоколами, було встановлено діагноз НАЖХП. Усіх пацієнтів розподілили на 2 групи. Перша група стала учасником комплексної мотиваційно-контрольованої програми корекції способу життя, що полягала у 6-місячному спостереженні за пацієнтами у процесі схуднення. Усі пацієнти пройшли антропометричні обміри, а також лабораторне й інструментальне обстеження на початку дослідження. Пацієнтам першої групи були надані рекомендації щодо дотримання принципів низькокалорійного дієтичного харчування, розписане меню з вибором продуктів на кожен день, а також запропоноване ведення тижневого щоденника харчування. Інтенсифікація фізичної активності відбувалася завдяки застосуванню крокомірів з досягненням показника 12 000 кроків на добу. Кожен учасник першої групи мав 6 персоналізованих сеансів (раз на місяць) з дієтологом та 2 індивідуальні консультації з психологом протягом 6 міс. Під час кожного візиту до дієтолога пацієнту вимірювали масу тіла, окружність талії та відсоток жиру за допомогою біоелектричної імпедансометрії. Пацієнтам, розподіленим у контрольну групу, було надано рекомендації щодо загальної дієти та фізичної активності без контрольних сеансів з дієтологом і психологом протягом 6 міс.
У результаті дослідження спостерігалося статистично значиме зниження маси тіла, рівня фрагментів цитокератину 18 M30, індексу накопичення жиру в печінці (FLI), індексу вісцерального ожиріння та вмісту жиру, виміряного за допомогою біоелектричної імпедансометрії, в пацієнтів першої групи, які перебували під контролем дієтолога і психолога протягом 6 міс. Отримані результати дозволили зробити висновок про те, що контрольована програма модифікації способу життя, яка складається з 6 консультацій дієтолога та 2 сеансів у психолога протягом 6 міс, забезпечує більш виражене зниження маси тіла в пацієнтів з НАЖХП та патогенетично позитивно впливає на зниження рівня неінвазивного маркера запалення печінки й апоптозу – цитокератину 18.
Медична газета «Здоров’я України 21 сторіччя» № 8 (429), квітень 2018 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....