Повышение эффективности контроля АД в клинической практике: все ли возможности мы используем?
25-27 мая в г. Днепре состоялась научно-практическая конференция «Медико-социальные аспекты артериальной гипертензии в Украине». Насыщенная программа мероприятия включила большое количество выступлений известных украинских ученых, в ходе которых обсуждались современные международные и украинские рекомендации по диагностике и лечению артериальной гипертензии (АГ), подходы к ведению сложных пациентов и пациентов высокого сердечно-сосудистого (СС) риска, различные аспекты профилактики СС-осложнений при лечении АГ, критерии выбора антигипертензивных препаратов и многие другие вопросы.
«Пять групп антигипертензивных препаратов – какая эффективнее? Ответ получен» – доклад с таким интригующим названием вызвал большой интерес участников конференции. Заведующая кафедрой кардиологии и функциональной диагностики Харьковской национальной академии последипломного образования, доктор медицинских наук, профессор Вера Иосифовна Целуйко озвучила в ходе выступления данные последнего метаанализа, в котором сравнивали эффективность антигипертензивных препаратов (АГП) различных групп, и рассказала о современных возможностях эффективного контроля артериального давления (АД).
– В большинстве современных руководств по лечению АГ в качестве средств первой линии терапии рекомендованы представители пяти групп АГП: ингибиторов ангиотензинпревращающего фермента (ИАПФ), блокаторов рецепторов ангиотензина ІІ (БРА), диуретиков, антагонистов кальция (АК), бета-адреноблокаторов (ББ). В последние годы накал дискуссий о преимуществах той или иной группы препаратов первой линии терапии АГ несколько снизился в связи с получением убедительных данных о том, что прогноз пациентов в основном зависит от достижения и удержания целевых уровней АД, тогда как индивидуальные свойства АГП имеют гораздо меньшее значение. Безусловно, можно говорить о существовании некоторых отличий между группами АГП в плане эффективности профилактики отдельных СС-осложнений, и данные отличия могут служить критериями выбора препарата у отдельных категорий пациентов. Это подтвердили и результаты последнего, самого крупного метаанализа в области лечения АГ, который включил базы данных 55 рандомизированных исследований, проводившихся с 1996 по 2014 г. Общее количество пациентов в этих исследованиях составило почти 200 тыс. (C. Thomopoulos, G. Paratti, A. Zanchetti, 2015). На основании полученных результатов можно сделать выводы о том, что АК оказались несколько более эффективными по сравнению с другими АГП по влиянию на риск развития инсульта, ИАПФ могут иметь преимущества в профилактике ишемической болезни сердца (ИБС), блокаторы ренин-ангиотензиновой системы (РАС) – ИАПФ и БРА, а также диуретики – в профилактике сердечной недостаточности (СН). Тем не менее авторы метаанализа констатировали отсутствие разницы между группами АГП в отношении влияния на главные конечные точки исследований – риск общей и кардиоваскулярной смерти. Таким образом, препараты первой линии терапии АГ сопоставимы по влиянию на прогноз пациентов, и именно на этом делают акцент авторы европейских рекомендаций по диагностике и лечению АГ, в которых подчеркивается, что важен сам факт эффективного контроля АД, а не путь, с помощью которого он достигается.
Целевой уровень АД должен рассматриваться как основная цель антигипертензивной терапии, а его достижение наиболее реально при выполнении рекомендаций. Так, в соответствии с подходом, изложенным в консенсусном документе Американского общества гипертензии и Международного общества гипертензии, выбор препарата среди АГП первой линии осуществляется с учетом возраста пациентов: в возрастной когорте до 60 лет предпочтение отдается АК и диуретикам, у больных старше 60 лет – блокаторам РАС. Кроме того, учитывается наличие сопутствующей патологии – ИБС, СН, сахарного диабета (СД), заболевания почек, инсульта в анамнезе. Безусловно, всегда важно иметь выбор, и, кроме того, индивидуализированный подход в лечении пациентов с АГ обеспечит лучшие результаты и будет свидетельствовать о высоком профессионализме врача. Однако даже в рекомендациях, делающих акцент на выборе АГП первой линии, в качестве главной цели лечения АГ указывается достижение целевых значений АД, и врачи должны руководствоваться в первую очередь этим принципом.
Между тем, ситуация с контролем АД в нашей стране не только не улучшилась, но даже ухудшилась за последнее время. В 2011 г. частота достижения целевого уровня АД в популяции пациентов с АГ составляла около 14%, тогда как в ноябре 2015 г., по данным исследования СИСТЕМА, охватившего 11 областей Украины, этот показатель снизился до 6,4% (исследовалась частота достижения целевого уровня систолического АД – САД). Бесспорно, на эффективность контроля АД в украинской популяции в значительной степени повлияли политическая ситуация, высокий уровень стресса среди вынужденных переселенцев, участников военных действий на востоке страны и их родственников, а также резкое снижение уровня жизни населения. Однако даже показатель 14%, который был достигнут ранее, не может рассматриваться как оптимальный. Для сравнения – в США приблизительно такая же частота эффективного контроля АД была зафиксирована в 1992 г., а к 2013 г. этот показатель увеличился до 68,1%.
Эти данные должны заставить всех нас задуматься, тем более, что сегодня эксперты США обсуждают целесообразность снижения САД в общей популяции пациентов с АГ до значений <140 мм рт. ст.
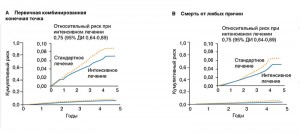
Поиск ответа на этот вопрос стал основной целью исследования SPRINT, в котором оценивали результаты снижения САД до уровня <120 мм рт. ст. у пациентов со значениями этого показателя <140 мм рт. ст. и высоким СС-риском. В исследовании участвовали 102 клинических центра США и Пуэрто-Рико и более 9 тыс. пациентов с АГ без СД. Период наблюдения составил более трех лет. Пациенты были рандомизированы в группу стандартного лечения (до достижения уровня САД 135-139 мм рт. ст.) и интенсивного лечения (до достижения уровня САД <120 мм рт. ст.). Результаты оценивали по частоте достижения первичной комбинированной конечной точки (инфаркт миокарда, острый коронарный синдром без инфаркта миокарда, инсульт, острая декомпенсированная СН, СС-смерть). Вторичными точками исследования служили отдельные составляющие первичной комбинированной точки и смерть от любых причин. Согласно результатам, полученным в ноябре 2015 г., интенсивное снижение АД приводило к значительному снижению частоты развития фатальных и нефатальных СС-событий, а также к смерти от любых причин, при этом разница между группами стала очевидной уже после первого года наблюдения. У пациентов в группе интенсивного лечения относительный риск развития первичной конечной точки оказался ниже на 25% по сравнению с группой стандартной терапии. Кроме того, в группе интенсивного лечения оказалась ниже и частота некоторых других важных исходов, в том числе СН, общей и кардиоваскулярной смерти (рис. 1).
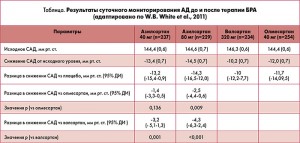
Итак, если мы обсуждаем преимущества дополнительного снижения САД, то следует рассмотреть, каким же образом можно обеспечить более интенсивное влияние на него. В исследовании SPRINT в качестве стандартной терапии чаще всего назначали тиазидные диуретики (хлорталидон), АК (амлодипин), ИАПФ и, при наличии ИБС, – ББ. Для более интенсивного снижения АД дополнительно применяли БРА азилсартан или комбинацию азилсартан + хлорталидон. Представитель нового поколения БРА азилсартан (Эдарби) был выбран на основании данных, свидетельствующих о наличии у него преимуществ в снижении АД даже по сравнению с другими БРА, обладающими высокой антигипертензивной эффективностью, – валсартаном и олмесартаном. Так, в многоцентровом, в параллельных группах, двойном слепом плацебо-контролируемом исследовании ІІІ фазы, которое длилось 6 недель, азилсартан в дозе 80 мг/сут оказался эффективнее, чем валсартан и олмесартан в максимальных дозах по результатам как амбулаторного мониторинга, так и офисных измерений АД. В дозе 40 мг/сут азилсартан не уступал олмесартану (40 мг/сут) и был эффективнее валсартана (320 мг/сут) в снижении среднесуточного САД. В обеих дозах азилсартан снижал офисное САД в большей степени, чем препараты сравнения (табл.). Но самое главное – частота ответа (то есть достижения целевого уровня АД) составляла на фоне приема азилсартана 80 мг почти 60% против 49% в группах валсартана и олмесартана (W.B. White et al., 2011).
Способность азилсартана обеспечивать эффективный контроль АД (до 60%) была показана во всех исследованиях, в которых оценивали его антигипертензивную эффективность. Не стало исключением и исследование, в котором сравнивали эффекты азилсартана и «эталонного» ИАПФ рамиприла. Назначение последнего приводило к достижению целевых цифр АД только в 39% случаев (G. Bonner et al., 2013).
Установлено также, что азилсартан обладает рядом дополнительных позитивных эффектов, и пристального внимания заслуживают данные, свидетельствующие о его возможном благоприятном влиянии на показатели углеводного обмена. В 2014 г. в ходе Всемирного конгресса кардиологов в г. Мельбурне (Австралия) были представлены результаты экспериментального исследования, в ходе которого отмечена способность азилсартана повышать чувствительность скелетных мышц к инсулину (G. Lastra et al., 2013). С учетом этих данных особый интерес представляют клинические результаты применения азилсартана у пациентов с СД 2 типа и предиабетом: как оказалось, именно у данных категорий больных препарат демонстрирует наибольшие преимущества в снижении АД (W. White, 2016).
Впечатляющими выглядят и результаты исследования А. Ukimura с участием пациентов, которые находились на гемодиализе и у которых не удавалось эффективно контролировать АД, несмотря на современную антигипертензивную терапию, включающую применение олмесартана. Перевод этих больных с олмесартана на азилсартан приводил к улучшению контроля АД (рис. 2). Кроме того, на фоне применения азилсартана у пациентов наблюдалось снижение массы миокарда левого желудочка. Важным моментом является получение в этом исследовании доказательств того, что азилсартан не влияет на уровень натрия в плазме крови и не усугубляет гиперкалиемию – крайне опасное состояние для пациентов на гемодиализе, которое может привести к развитию тяжелых аритмий и смерти.
 Рис. 2. АД у пациентов на гемодиализе при переключении с олмесартана (20-40 мг) на азилсартан (20-40 мг), результат 9 мес наблюдения (А. Ukimura et al., 2015)
Рис. 2. АД у пациентов на гемодиализе при переключении с олмесартана (20-40 мг) на азилсартан (20-40 мг), результат 9 мес наблюдения (А. Ukimura et al., 2015)Безусловно, азилсартан, помимо индивидуальных свойств, обладает всеми благоприятными классовыми эффектами, обусловившими все более широкое применение БРА в клинической практике. В настоящее время хорошо известны многочисленные органопротекторные свойства БРА и их преимущества в лечении пациентов с нарушением почечной функции (в том числе – с диабетической нефропатией), способность улучшать функцию эндотелия сосудов, снижать выраженность системного воспаления. Хорошая переносимость и благоприятный профиль безопасности БРА делают их препаратами выбора во многих ситуациях. В случае азилсартана к данному перечню можно добавить дополнительные возможности в снижении не только среднедневного, но и средненочного АД у нон-дипперов (Н. Rakugi et al., 2012) и возможность благоприятного влияния на показатели углеводного обмена.
Подводя итоги, можно сделать следующие выводы:
– все основные группы препаратов первой линии терапии АГ оказывают сопоставимое влияние на общую и кардиоваскулярную смертность, поэтому врачам следует в первую очередь сосредоточиться на достижении целевых цифр АД, используя для этого все имеющиеся возможности;
– при построении схемы лечения АГ необходимо делать выбор в пользу препаратов, которые с наибольшей вероятностью обеспечат достижение целевого уровня АД, и у некоторых больных современные БРА могут быть оптимальным выбором;
– среди БРА наиболее значимое влияние на АД оказывает азилсартан, применение которого позволяет достичь целевого уровня АД не менее чем у 60% пациентов;
– азилсартан демонстрирует наибольшие преимущества в снижении и нормализации суточного профиля АД у особых категорий пациентов: нон-дипперов, с диабетом и предиабетом;
– данные о высокой эффективности азилсартана у пациентов, находящихся на гемодиализе, свидетельствуют о его широких перспективах в лечении наиболее трудных больных.
Подготовила Наталья Очеретяная
UA/AZI/0816/0010
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....