Консилиум. На приеме пациент с сахарным диабетом 2 типа: от теории к практическим решениям
 Сахарный диабет (СД) 2 типа – это сложное многофакторное заболевание, при лечении которого необходимо учитывать не только факт наличия и степень выраженности гипергликемии, но и целый ряд других клинических факторов. Об этом практикующим врачам напомнил член-корреспондент НАМН Украины, заслуженный деятель науки и техники Украины, заведующий кафедрой диабетологии Национальной медицинской академии последипломного образования им. П.Л. Шупика, доктор медицинских наук, профессор Борис Никитич Маньковский. Основные принципы ведения пациентов с СД 2 типа он рассмотрел на примере типичного клинического случая.
Сахарный диабет (СД) 2 типа – это сложное многофакторное заболевание, при лечении которого необходимо учитывать не только факт наличия и степень выраженности гипергликемии, но и целый ряд других клинических факторов. Об этом практикующим врачам напомнил член-корреспондент НАМН Украины, заслуженный деятель науки и техники Украины, заведующий кафедрой диабетологии Национальной медицинской академии последипломного образования им. П.Л. Шупика, доктор медицинских наук, профессор Борис Никитич Маньковский. Основные принципы ведения пациентов с СД 2 типа он рассмотрел на примере типичного клинического случая.
Клинический случай
На консультацию обратился мужчина 37 лет с жалобой на высокий уровень сахара в крови. При этом, со слов пациента, высокий уровень сахара в крови не вызывает никакого дискомфорта и не является для него проблемой. Пациент отметил, что «диабет не мешает мне жить». На консультации настояла жена больного. При более детальном расспросе оказалось, что у пациента отмечается жажда, изредка наблюдаются кожный зуд и судороги в нижних конечностях.
Из анамнеза болезни и анамнеза жизни: СД был выявлен случайно 4 года назад. Пациент принимает метформин 850 мг один, иногда два раза в день. Диету не соблюдает, физические нагрузки отсутствуют. В связи с наличием артериальной гипертензии (АГ) принимает Нолипрел Форте. Со слов больного, болеет гастритом. Перенес нейропатию лицевого нерва справа (18.03.2015). Глюкозу измеряет редко. Больной работает охранником, в ночные смены на работе находится один.
Из семейного анамнеза: отец болеет СД 2 типа и АГ.
Объективно: состояние относительно удовлетворительное, пациент имеет ожирение 1 степени, индекс массы тела (ИМТ) – 35 кг/м2, артериальное давление (АД) 140/90 мм рт. ст.
Результаты лабораторных анализов:
HbA1с – 10,9%
Глюкоза натощак – 13,14 ммоль/л
Спептид – 5,42 нг/мг
АЛТ – 114 Ед/л, АСТ – 64 Ед/л, ГГТ – 57 Ед/л
Билирубин общий – 10,6 мкмоль/л, билирубин непрямой – 6,1 мкмоль/л, билирубин прямой – 4,5 мкмоль/л
Белок общий – 76,3 г/л, альбумин – 47,8 г/л, креатинин – 91 мкмоль/л
Холестерин (ХС) – 4,32 ммоль/л, триглицериды – 5,47 ммоль/л, ХС ЛПВП – 0,69 ммоль/л, ХС ЛПНП – 2, ХС ЛПОНП – 1,21 ммоль/л,
коэффициент атерогенности – 5,26, СКФ – 91 мл/мин/1,71 м2 (по формуле CKDEPI),
Альбумин в моче – 50 мг/л.
Разбор этого клинического случая профессор Б.Н. Маньковский начал с того, что напомнил врачам о возможности длительного бессимптомного течения СД 2 типа. Как подчеркивает данный пациент, ему заболевание не создает каких-либо проблем, а повышенный уровень глюкозы, по его мнению, является скорее проблемой лечащего врача, нежели самого больного. Поэтому такая особенность СД 2 типа требует от врачей, во‑первых, настороженности в отношении данного заболевания и, во‑вторых, тщательного обследования пациентов при обнаружении повышенного уровня глюкозы крови с целью своевременного выявления хронических диабетических осложнений.
Важно помнить, что обследование пациента с СД 2 типа или подозрением на него не должно ограничиваться только измерением уровня глюкозы крови натощак и гликозилированного гемоглобина (HbA1с). Профессор Б.Н. Маньковский подчеркнул, что среди лабораторных исследований необходимыми также являются липидный профиль (общий ХС, липопротеины низкой плотности (ЛПНП), липопротеины высокой плотности (ЛПВП), триглицериды), уровень креатинина в крови (с расчетом скорости клубочковой фильтрации (СКФ)), количество белка в суточной моче. Желательно также для оценки общего состояния здоровья пациента провести такие исследования, как общий анализ крови и мочи, биохимический анализ крови. В то же время необоснованными будут такие анализы, как определение уровня фруктозамина, С-пептида, гормонов щитовидной железы, поскольку эти показатели не влияют на тактику ведения пациентов с СД 2 типа.
В последние годы врачи стали больше внимания уделять состоянию сердечно-сосудистой системы у больных СД 2 типа, но почки, к сожалению, по-прежнему часто остаются вне поля зрения. В то же время установлено, что микроваскулярные изменения в почках появляются еще задолго до диагностики СД 2 типа – в среднем за 5-6 лет. Поэтому определение белка в моче и расчет СКФ необходимо проводить сразу после постановки диагноза СД 2 типа, а затем ежегодно (при отсутствии белка в моче) или каждые 3-6 месяцев (при наличии альбуминурии).
В качестве скрининга протеинурии можно использовать специальные тест-полоски, а для качественной оценки необходимо оценить концентрацию альбумина, креатинина в моче и их соотношение. При уровне альбумина в моче <30 мг/сут делают заключение о нормоальбуминурии, 30-299 мг/сут – микроальбуминурии (согласно современному определению – умеренная протеинурия), ≥300 мг/сут – макроальбуминурии (выраженная протеинурия).
Для расчета СКФ наиболее удобно использовать специальные калькуляторы. Показатель более 60 мл/мин/1,71 м2 указывает на нормальную функцию почек, менее 60 мл/мин/1,71 м2 – на ее нарушение (например, наличие диабетической болезни почек), менее 15 мл/мин/1,71 м2 – на почечную недостаточность.
В рассматриваемом клиническом случае у пациента были обнаружены такие отклонения в лабораторных анализах:
• значительное повышение уровня глюкозы крови натощак (13,14 ммоль/л ) и HbA1c (10,9%);
• повышение уровня трансаминаз - аланинаминтрансферазы (114 Ед/л) и аспартатаминотрансферазы (64 Ед/л), что, вероятно, указывает на неалкогольную жировую болезнь печени;
• некоторые отклонения в липидном профиле: повышение уровня триглицеридов (5,47 ммоль/л), ХС ЛПОНП (1,21 ммоль/л) и снижение ХС ЛПВП (0,69 ммоль/л) с индексом атерогенности 5,26, но при нормальных показателях уровня общего холестерина и ХС ЛПНП;
• микроальбуминурия (маркер генерализованной эндотелиальной дисфункции при нормальной СКФ.
Что касается консультаций смежных специалистов, то необходимость в них определяется наличием жалоб, результатами физикального обследования и лабораторных анализов. Провести скрининг на большинство осложнений СД 2 типа может самостоятельно эндокринолог или врач общей практики, но исключением является скрининг на диабетическую ретинопатию, для проведения которого необходимо направление всех пациентов с недавно выявленным СД 2 типа (и затем ежегодно) к офтальмологу.
Пациенту была рекомендована консультация офтальмолога и кардиолога, а также проведение ЭКГ, которая обнаружила некоторые изменения (синусовая тахикардия, изменения миокарда с признаками нарушения реполяризации в задней стенке и верхушечно-боковой областях).
Цели лечения
Следующим этапом после всестороннего обследования пациента является определение целей лечения, которые, согласно современным рекомендациям, должны быть индивидуализированы. Речь идет о целевых уровнях HbA1c, АД и показателей липидного профиля крови. Важно подчеркнуть, что контроль АД и липидов является не менее важным у пациентов с СД 2 типа, чем контроль гликемии, поскольку большинство больных умирает именно от кардиоваскулярных осложнений.
Что касается гликемической цели, то для большинства пациентов с СД 2 типа рекомендуется достигать уровня HbA1c≤7%. Более жесткий целевой показатель (≤6,5%) может быть целесообразен для пациентов с высокой ожидаемой продолжительностью жизни, без серьезных диабетических осложнений, сопутствующих заболеваний и риска гипогликемии. В свою очередь менее интенсивный контроль гликемии (<7,5%) оправдан для лиц с небольшой ожидаемой продолжительностью жизни, высоким риском гипогликемии, серьезной патологией сердечно-сосудистой и других систем.
Целевой уровень АД у лиц с СД 2 типа, согласно современным рекомендациям, составляет менее 140/90 мм рт. ст., а ХС ЛПНП – <1,8 ммоль/л для пациентов очень высокого кардиоваскулярного риска (или, если это невозможно, снижение не менее чем на 50% от исходного значения) и <2,5 ммоль/л для больных высокого риска.
Что касается данного пациента, то с учетом молодого возраста, отсутствия серьезных осложнений и сопутствующих заболеваний оптимальным будет целевой уровень HbA1c ≤6,5%.
Уровень АД вписывается в целевой диапазон (140/90 мм рт. ст.), поэтому можно сделать вывод, что получаемая пациентом антигипертензивная терапия адекватна.
Поскольку уровень общего ХС и ХС ЛПНП находятся в пределах нормы, а возраст пациента составляет 37 лет, то веских оснований для назначения статинов на данный момент нет.
Рекомендации по модификации образа жизни и медикаментозная терапия
Диетотерапия и физические нагрузки являются важным компонентом лечения СД 2 типа и не могут быть заменены медикаментозным лечением, но и, в свою очередь, не могут заменить фармакотерапию. При наличии избыточной массы тела или ожирения пациентам необходимо рекомендовать некоторое снижение калорийности рациона (контроль размера порций).
Всем пациентам с СД 2 типа следует отдавать предпочтение углеводосодержащим продуктам с высоким содержанием клетчатки и минимизировать употребление рафинированных углеводов; также важно свести к минимуму употребление трансжиров и контролировать потребление соли (до 2300 мг/сут). Прием каких-либо витаминов или других биологически активных добавок не имеет доказательной базы и поэтому не может быть рекомендован пациентам с СД.
Минимальная продолжительность физической активности должна составлять 30 мин в день (оптимально – ходьба, плавание). При этом, по мнению профессора Б.Н. Маньковского, необязательно проводить полноценное 30-минутное занятие, а можно «накапливать» активность в течение дня – прогулка пешком, подъем по лестнице и т.д.
Согласно современным рекомендациям, медикаментозную сахароснижающую терапию следует начинать сразу после установления диагноза СД 2 типа. Препаратом первой линии является метформин, если у пациента нет противопоказаний к его назначению и/или непереносимости (при их наличии в качестве стартовой терапии используют препараты второго ряда).
Если через 3 месяца монотерапии целевой уровень гликемии не был достигнут, необходима интенсификация терапии с добавлением второго сахароснижающего препарата.
Что касается выбора сахароснижающих средств второй линии, то врач должен руководствоваться несколькими критериями: сахароснижающая эффективность препарата, влияние на кардиоваскулярный риск и другие жесткие конечные точки, риск гипогликемии и ее неблагоприятных последствий, влияние на вес, наличие противопоказаний, финансовые возможности пациента.
С точки зрения риска гипогликемии следует учитывать то, кем работает пациент, проживает он один или с семьей, водит ли автомобиль и т.д.
Итак, основным критерием выбора противодиабетического средства является сахароснижающая активность, которая у разных групп препаратов существенно отличается. Так, установлено, что метформин, производные сульфонилмочевины (ПСМ) и агонисты глюкагоноподобного пептида 1 (аГПП‑1) могут снижать уровень HbA1c в среднем на 1-2%, ингибиторы дипептидилпептидазы 4 (иДПП‑4) и ингибиторы натрий-зависимого котранспортера глюкозы 2 (иНЗКТГ-2) – только на 0,5-1%.
Если фактический уровень HbA1c у пациента с СД 2 типа превышает целевой показатель более чем на 1%, достичь контроля с помощью иДПП‑4 и иНЗКТГ‑2, скорее всего, не удастся. Эти препараты стоит рассмотреть в качестве средств второй (если финансовые возможности пациента не сильно ограничены) или третьей линии у пациентов с незначительным повышением HbA1c. В случаях с исходно высокими показателями HbA1c препаратами выбора будут ПСМ, аГПП‑1 или инсулин.
При наличии ожирения, как у представленного пациента, возникает оправданное желание назначить аГПП‑1 для снижения веса, однако серьезными ограничениями для их применения являются высокая цена, инъекционный путь введения и значительная частота таких побочных эффектов, как тошнота и рвота. Поэтому назначение аГПП‑1 стоит рассматривать у высокомотивированных на снижение веса пациентов с СД 2 типа, коим данный больной не является.
Высокий исходный показатель HbA1c делает целесообразным назначение инсулинотерапии. Но при этом также важно учитывать степень мотивации пациента к лечению, поскольку повышенный риск гипогликемии и прибавки веса могут существенно снизить приверженность к терапии в последующем. К тому же, в арсенале врача есть достаточно мощные пероральные средства.
С учетом выраженного сахароснижающего эффекта, а также перорального приема и невысокой стоимости в сравнении с более новыми классами препаратов, в большинстве случаев оптимальным выбором для добавления к метформину или же стартовой терапии при наличии противопоказаний к назначению бигуанидов являются ПСМ.
В то же время следует отметить, что контроль глюкозы остается главным критерием выбора сахароснижающей терапии, но он должен осуществляться обязательно в контексте снижения риска кардиоваскулярных и других осложнений. И по этому критерию ПСМ существенно отличаются между собой.
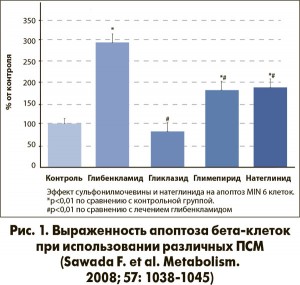
Уникальным представителем класса ПСМ является гликлазид (Диабетон MR), в структуре которого, помимо характерной для всех ПСМ сульфамидогруппы, есть также аминоазобициклооктановое кольцо, обеспечивающее этому препарату особые свойства. Благодаря его наличию Диабетон MR способен связывать свободные радикалы и тем самым уменьшать проявления оксидативного стресса, защищая бета-клетки поджелудочной железы. Так, в работе Sawada F. et al. (2008) было показано, что выраженность апоптоза бета-клеток при использовании гликлазида была достоверно ниже по сравнению с группой глибенкламида (рис. 1).
Важным отличием Диабетона MR от других ПСМ является и его связывание с SUR- рецепторами. Эти рецепторы есть не только у бета-клеток поджелудочной железы, но и в клетках скелетных мышц, гладко-мышечных клетках, кардиомиоцитах и др. Диабетон MR, в отличие от других ПСМ, строго селективен в отношении SUR-рецепторов бета-клеток и вообще не связывается с рецепторами в миокарде из-за отсутствия бензамидной группы.
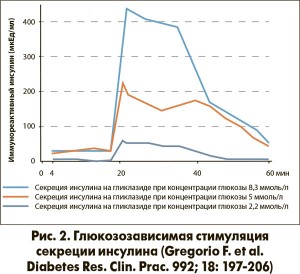
Также необходимо отметить обратимость связывания Диабетона MR с SUR-рецепторами бета-клеток и отсутствие у него активных метаболитов, что определяет его высокую безопасность в отношении риска гипогликемии. Особенностью Диабетона MR является глюкозозависимая стимуляция секреции инсулина и способность восстанавливать первый и второй ее пик (рис. 2), благодаря чему профиль инсулинемии приближается к физиологическому. За счет этого также снижается риск гипогликемии и прибавки веса.
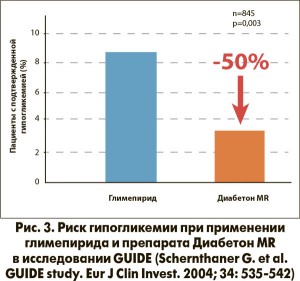
Примечательно, что риск гипогликемии на фоне терапии препаратом Диабетон MR существенно ниже не только по сравнению с глибенкламидом, но и с более новыми представителями класса ПСМ. Так, в двойном слепом рандомизированном исследовании GUIDE доля пациентов с подтвержденной гипогликемией в группе Диабетона MR оказалась примерно вдвое меньше, чем в группе глимепирида (Schernthaner G. et al., 2004) (рис. 3).
Чрезвычайно важной характеристикой сахароснижающих препаратов является их влияние на жесткие конечные точки, а именно на риск развития осложнений СД. В исследовании ADVANCE терапия, основанная на препарате Диабетон MR, на 10% (р=0,01) снижала риск микро- и макрососудистых осложнений. При этом наиболее впечатляющие результаты были получены в отношении профилактики развития и прогрессирования диабетической болезни почек. В частности, риск развития терминальной стадии почечной недостаточности в группе интенсивной терапии, основанной на препарате Диабетон MR, снизился на 65% к концу исследования. И что интересно, нефропротекторный эффект сохранялся даже спустя много лет после окончания исследования. Согласно результатам программы последующего наблюдения ADVANCE-ON, в группе пациентов, получавшей терапию на основе Диабетона MR, риск развития терминальной стадии почечной недостаточности был ниже на 46% по сравнению с группой традиционного лечения.
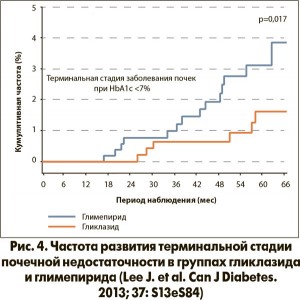
В недавно опубликованном исследовании Y.H. Lee et al. (2015) в условиях реальной клинической практики сравнивали два ПСМ нового поколения – гликлазид и глимепирид – по влиянию на почечные исходы. Было установлено достоверное снижение риска развития терминальной стадии почечной недостаточности в группе гликлазида в сравнении с глимепиридом (рис. 4). Вероятно, такие различия были следствием не столько контроля гликемии, сколько позитивных плейотропных эффектов гликлазида.
Еще одним преимуществом Диабетона MR, которое способствует высокому комплайенсу, является прием препарата всего один раз в сутки. При этом он обеспечивает стабильный контроль гликемии в течение 24 часов (Guillausseau P.J., Greb W., 2001).
И наконец стоит уточнить, что из пероральных сахароснижающих средств только метформин и гликлазид входят в перечень базовых препаратов для лечения диабета, составленный Всемирной Организацией Здравоохранения. Препараты из этого списка должны быть доступны всем людям с СД 2 типа по всему миру.
Какие же рекомендации следует дать описанному в начале статьи пациенту? В первую очередь, необходимо сделать акцент на модификации образа жизни с целью снижения массы тел. Что касается медикаментозной терапии, то очевидно, что монотерапия метформином уже неэффективна у данного больного, поэтому требуется интенсификация лечения. Поскольку у пациента отмечается выраженная декомпенсация углеводного обмена (HbA1c 10,9%), необходим препарат с выраженной сахароснижающей активностью, а наличие микроальбуминурии обусловливает необходимость назначения средства с клинически значимым нефропротекторным эффектом. Также при выборе препарата второй линии должен быть обязательно учтен такой фактор, как работа пациента, поскольку в его случае необходима минимизация риска гипогликемии, особенно в ночное время. Немаловажными являются и финансовые возможности больного. С учетом всех этих условий оптимальным решением будет Диабетон MR в суточной дозе 120 мг.
Как уже было сказано, оснований для назначения статинов данному пациенту пока нет. Их целесообразно будет назначить после достижения пациеном 40-летнего возраста (независимо от показателей липидограммы) или в случае повышения упомянутых показателей.
Итак, план ведения данного пациента будет включать такие рекомендации:
- субкалорийная диета с ограничением рафинированных углеводов;
- физические нагрузки 30 мин в день;
- метформин 1000 мг 2 раза в день;
- Диабетон MR 2 таб. утром;
- Нолипрел Форте 1 раз в день.
Таким образом, рассмотренный клинический случай еще раз показывает нам, что СД 2 типа является сложным, многогранным и вариабельным заболеванием, для лечения которого пока не предложено универсальных решений. Каждый пациент с СД 2 типа требует индивидуального подхода, как к выбору целей лечения, так и схем терапии. Тем не менее, есть несколько базисных принципов в ведении пациентов с СД 2 типа, которые следует соблюдать всегда.
– Настороженность как в отношении самого СД 2 типа у лиц из групп риска, так и в отношении осложнений у пациентов с уже имеющимся заболеванием. Ранняя диагностика – залог более успешного лечения.
– Многофакторный подход. СД 2 типа – комплексное заболевание, поэтому пристальное внимание должно быть уделено контролю не только гликемии, но и других факторов риска, прежде всего АГ и дислипидемии.
– Ориентация на доказательную медицину. Выбирать следует те методы диагностики и лечения, которые являются научно обоснованными и имеют достаточную доказательную базу, но обязательно с учетом особенностей конкретной клинической ситуации.
Подготовила Наталья Мищенко
«Діабет, ожиріння, метаболічний синдром», 2016
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....