Подолання йододефіциту – ключ до розвитку країни
«Йодний дефіцит – загроза соціально-економічному розвитку багатьох країн. Проблема йододефіциту – глобальна проблема, що потребує вирішення» (заступник голови Дитячого фонду ООН (ЮНІСЕФ) в Україні Руді Лухманн).
Ще у 20-ті роки ХХ століття D. Marine писав, що «ендемічний зоб може бути викреслений з переліку захворювань людини так швидко, як тільки суспільство вирішить докласти необхідних зусиль у цьому напрямку».
Захворювання щитоподібної залози (ЩЗ) стали однією з найпоширеніших ендокринних патологій як у дітей, так і у дорослих. Висока частота захворювань ЩЗ залежить від багатьох причин, серед яких найвагомішими вважають припинення централізованої йодної профілактики, техногенне забруднення довкілля, негативні зміни структури харчування значної частини населення за нових соціально-економічних умов. Гострою проблемою залишається профілактика йододефіцитних захворювань (ЙДЗ), таких як зоб, зниження функції ЩЗ, порушення психічних функцій у дітей та дорослих, вроджені аномалії, кретинізм, затримка фізичного та статевого розвитку, викидні, безплідність. За даними ВООЗ, патологічні стани, викликані дефіцитом йоду, посідають третє місце у списку 38 найбільш поширених неінфекційних захворювань; 2 млрд людей (третина населення світу) піддаються ризику розвитку ЙДЗ, у тому числі більше ніж 500 млн людей проживають у регіонах із тяжким дефіцитом йоду; у 740 млн чоловік діагностується ендемічний зоб; у 40 млн виявляється виражена розумова недостатність внаслідок нестачі йоду. Тому вивченню проблеми йодного забезпечення надається важливе значення. У різних країнах на державному рівні впроваджуються програми профілактики та ліквідації ЙДЗ. Основними координаторами цих програм є відповідні національні комітети, координаційні ради, ВООЗ, ЮНІСЕФ, ICCIDD.
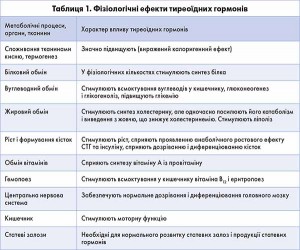
Враховуючи різноманіття впливу гормонів ЩЗ на низку фізіологічних функцій, стає очевидним, що їх дефіцит сприяє розвитку тяжких змін всіх без винятку органів і систем. Дефіцит гормонів ЩЗ в організмі призводить до порушення водно-електролітного, білкового, ліпідного, вуглеводного обмінів, спричиняючи морфофункціональні та біохімічні зміни в різних органах і системах (табл. 1).
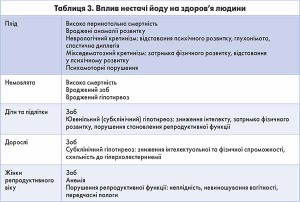
Дефіцит йоду в організмі людини спричиняє цілу низку патологічних змін. Спектр ЙДЗ у кожному віці має свої особливості: для плода – це спонтанні викиди, мертвонароджуваність, вроджені вади розвитку, перинатальна смертність; для немовляти – вроджений гіпотиреоз, дитяча смертність, при вираженому дефіциті йоду – ендемічний неврологічний кретинізм; у дітей та підлітків – це затримка фізичного і психічного розвитку, юнацький гіпотиреоз, зростання патологічних змін ЩЗ, частоти виникнення вузлових форм зобу, аутоімунного тиреоїдиту тощо, висока захворюваність та схильність до хронічних захворювань, погіршення інтелектуальних здібностей, у дівчаток-підлітків – порушення у становленні репродуктивної системи; у вагітних – невиношування вагітності, передчасні пологи, у решти дорослих – гіпотиреоз, зоб, зниження розумової функції, підвищена сприйнятливість до радіаційного опромінення, безпліддя. Найфатальнішим наслідком дефіциту йоду є народження розумово неповноцінних дітей. Встановлено, що у світі проживають 50 млн осіб з розумовою відсталістю, спричиненою йододефіцитом. Отже, несвоєчасне вирішення цієї проблеми може загрожувати інтелектуальному потенціалу населення України (табл. 2, табл. 3).

Проблема захворювань, що виникають унаслідок нестачі йоду, давно відома як проблема ендемічного зоба. Термін «йододефіцитні захворювання» був уведений ВООЗ у 1983 році, після того як Хетцель сформулював поняття ЙДЗ. Стало зрозумілим, що йодний дефіцит викликає не тільки захворювання ЩЗ, але й багато інших порушень, зумовлених недостатністю тиреоїдної регуляції. Нестача йоду в довкіллі зареєстрована в обширних регіонах землі. Йододефіцитні території у світі є на всіх континентах. В Україні до регіонів з нестачею йоду належать 7 західних областей (Волинська, Закарпатська, Івано-Франківська, Львівська, Рівненська, Тернопільська, Чернівецька). На сьогодні дефіцит йоду спостерігається у багатьох інших областях держави (Донецька, Сумська, Житомирська, Київська, Чернігівська, Луганська, Республіка Крим).
У 1985 р. створено Міжнародну раду з контролю за йододефіцитними захворюваннями (ICCIDD), яка тісно співпрацює з ВООЗ та ЮНІСЕФ. У 1990 році ЙДЗ було визнано як важливу медико-соціальну проблему у 118 країнах світу (WHO/UNICEF/ICCIDD), а історична резолюція закликала ліквідувати до 2000 року дефіцит йоду як проблему суспільного здоров’я. Ліквідація спричинених дефіцитом йоду захворювань означає вирішення однієї з глобальних проблем людства. Усунення йодного дефіциту – цілком реальна справа, наслідком якої стане суттєве поліпшення здоров’я населення. Тому вже в 1990 році на сесії ООН було прийнято звернення до всіх країн світу із закликом спрямувати зусилля на ліквідацію ЙДЗ. На думку експертів ВООЗ, ліквідація ЙДЗ є одним із найважливіших завдань охорони здоров’я наприкінці другого та на початку третього тисячоліття.
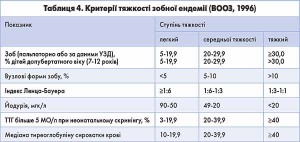
З метою оцінки тяжкості йодного дефіциту використовують рекомендації, визначені ВООЗ/ЮНІСЕФ/ICCIDD: частота зоба за даними пальпаторного обстеження і тиреомегалії за даними УЗД, медіана екскреції йоду з сечею, рівень ТТГ, рівень тиреоглобуліну сироватки крові.
Згідно з зазначеними епідеміологічними критеріями при медіані йодурії менше ніж 20 мкг/л споживання йоду вважають недостатнім, а дефіцит йоду тяжким; при медіані йодурії 20-49 мкг/л споживання йоду вважають недостатнім, а дефіцит йоду помірним; при медіані йодурії 50-99 мкг/л споживання йоду вважають недостатнім, а дефіцит йоду слабким. При цьому, якщо медіана концентрації йоду в сечі перевищує 100 мкг на літр, то це засвідчує відсутність дефіциту йоду у певній популяції. При медіані йодурії 100-199 мкг/л споживання йоду вважають нормальним та забезпеченість йодом оптимальним; при медіані йодурії 200-299 мкг/л споживання йоду вважають більше потрібним, та забезпеченість йодом може створити незначний ризик надмірного споживання для всього населення; при медіані йодурії більше або рівне 300 мкг/л споживання йоду вважають надмірним, існує небезпека негативних наслідків для здоров’я (йод-індукованого гіпертиреозу, аутоімунних захворювань ЩЗ). У дітей шкільного віку концентрацію йоду в сечі понад 500 мкг/л пов’язують із збільшенням об’єму ЩЗ, що дає негативні наслідки хронічного надлишку йоду (табл. 4).
Західний регіон України, що представлений різними клімато-географічними зонами (гори, передгір’я, рівнини), вважався найбільшим ендемічним регіоном щодо зоба з поширеною патологією серед усіх верств населення. Перші літературні згадки про зобну ендемію в західних областях України з’явилися в 1898 році, коли Цехановський та Урбанік опублікували статистичні дані, що ґрунтувалися на звітах повітових лікарів щодо випадків зоба у рекрутів. Тоді найбільшою була поширеність випадків зоба і кретинізму серед населення Прикарпаття – відповідно 32,4 і 0,2%. Починаючи з 1946 року за завданням Міністерства охорони здоров’я УРСР проведено масові обстеження населення західних областей України. Під керівництвом професора А.А. Гаргаш’яна у 1952-1957 рр. проведено кілька експедицій, метою яких було вивчення поширеності ендемічного зоба в окремих регіонах області і організація безпосередньо на місці заходів зі зниження захворюваності на зоб. На сьогодні питання епідеміології захворювань ЩЗ в умовах йодної недостатності в Україні знаходяться в центрі уваги таких вчених, як В.І. Кравченко, М.Д. Тронько, В.А. Олійник, А.З. Фабрі, В.І. Паньків, В.О. Шидловський, М.В. Власенко. За даними проведених досліджень, частота випадків ендемічного зоба серед дітей у різних клімато-географічних ярусах українських Карпат становила 41,8-77,5%. Зменшення екскреції йоду із сечею нижче оптимального рівня визначено у 82,3% обстежених школярів, медіана йодурії становила 33-76 мкг/л.
Вперше визначення надходження йоду в організм на територіях, що постраждали внаслідок Чорнобильської аварії, у 1995-1997 рр. здійснили японські вчені за підтримки фонду Сасакава. За показниками ВООЗ, згідно з епідеміологічними дослідженнями 1997-2000 рр. відділом епідеміології ендокринних захворювань інституту ендокринології та обміну речовин ім. В.П. Комісаренка вперше була констатована наявність слабкого, середнього й тяжкого ступеня йодної недостатності на території практично всіх регіонів України та відсутність заходів йодної профілактики. Тому за їх пропозицією були підготовлені і видані накази головного державного санітарного лікаря МОЗ України № 58 від 24 травня 2001 року «Про запровадження першочергових заходів подолання йодної недостатності у населення України» та № 67 від 25 жовтня цього ж року «Про додаткові заходи щодо подолання йодної недостатності у населення України», а 26 вересня 2002 року видана постанова Кабінету Міністрів України «Про затвердження Державної програми профілактики йодної недостатності у населення на 2002-2005 роки». Важливим напрямком цієї програми було визначено необхідність проведення моніторингу йодної забезпеченості у всіх областях України.
Дослідження екскреції йоду з сечею показало, що в цілому в Україні у 2002-2003 pp. спостерігався слабкий ступінь йодного дефіциту (медіана йодурії – 90,1 мкг/л). Виявлено суттєві відмінності за різними кластерами (населеними пунктами). Проведене масштабне національне дослідження йододефіциту, яке охопило всі регіони України, констатувало, що відбулися значні позитивні зрушення в поліпшенні йодного забезпечення населення. Проте проблема профілактики йодозалежних захворювань у цілому по Україні залишається невирішеною. Впровадження йодної профілактики в Україні є нагальним завданням, що не тільки дозволить усунути низку проявів тиреоїдної патології, але й значно покращить здоров’я населення.
Окремою групою ризику є вагітні жінки. Кількість вагітних із цією патологією щорічно зростає, що можна пов’язати з відсутністю своєчасної профілактики існуючого на території нашої держави йодного дефіциту.
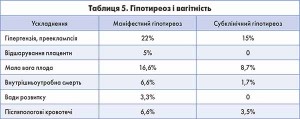
За даними ендокринологічного наукового центру Росмедтехнологій, Москва (2007), на тлі гіпотиреозу у вагітних значно збільшується частота гіпертензії, прееклампсії, відшарування плаценти, внутрішньоутробної смерті плода, вад розвитку, післяпологових кровотеч (табл. 5).
За даними Держкомстату, в Україні щорічно народжуються 426 тис. дітей, 8,054% з яких – від йододефіцитних матерів. Отже, в країні щорічно народжуються 34275 дітей із зниженим інтелектом. Загальна втрата ІQ становить 462 700 одиниць. Частка немовлят із сильною та помірною розумовою відсталістю становить відповідно 0,103 та 0,864. Якщо ситуація не зміниться, то за 10 років жінки з йодним дефіцитом народять 18 тис. дітей з тяжкими ураженнями психіки, 320 тис. дітей зі зниженим інтелектом, які гірше навчатимуться в школі, а надалі матимуть низьку продуктивність праці. У населення з йодним дефіцитом ІQ у середньому знижується на 13,5%. Припускаючи, що ця цифра є середньою для всієї популяції, що дорівнює практично повному стандартному відхиленню в нормальному розподілі ІQ, і застосовуючи ці показники тільки для дітей, народжених від матерів, хворих на зоб, можна говорити, що загальне зниження продуктивності покоління дітей у йододефіцитних популяціях становить 5% (табл. 6).
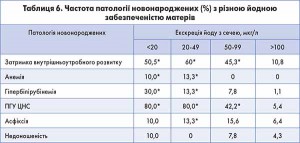
Така ситуація свідчить про необхідність щоденного додаткового вживання йоду, оскільки його вміст у продуктах харчування і воді не забезпечує потреб організму.
Існують наступні види йодної профілактики:
Групова – здійснюється шляхом регулярного тривалого вживання медикаментозних препаратів, що містять фіксовану фізіологічну дозу йоду у групах найбільшого ризику розвитку ЙДЗ (діти, підлітки, вагітні і жінки, що годують).
Масова («німа») – збагачення йодом основних продуктів харчування, солі, хліба, води. Ефективна – якщо більше ніж 90% населення споживають йодовану сіль.
Індивідуальна – споживання продуктів з підвищеним вмістом йоду (морська риба, продукти моря).
Ослаблення контролю за здійсненням йодної профілактики в останні роки, що зумовлено обмеженим фінансуванням галузі охорони здоров’я, призвело до збільшення ЙДЗ. Як свідчить статистика, українці не мають уявлення про небезпеку йододефіциту для їхнього організму. За результатами опитування за сприяння фонду ЮНІСЕФ, вчені дійшли висновку, що там, де середня і тяжка ступінь йододефіциту сягає 75% мешканців, початкова обізнаність громадян у цьому питанні становить 5%, і лише 1% опитаних оголосили про намір вживати йодовану сіль у щоденному раціоні харчування. Консультанти ЮНІСЕФ з комунікацій програми подолання йододефіциту в Україні доводять, що якщо ми не запровадимо державну програму в Україні, то через 10 років в країні буде приблизно 6 тисяч кретинів. Це сягне 13 тисяч дітей з тяжкими ураженнями психіки, тобто це буде біда не тільки для матерів, а й для суспільства. Число дітей із зниженням інтелекту може досягнути 320 тис. Тобто будуть школи для дітей з розумовою відсталістю. Якщо ми вкладемо гривню в проблему профілактики йододефіциту, то з часом ми отримаємо 19-62 гривні прибутку.
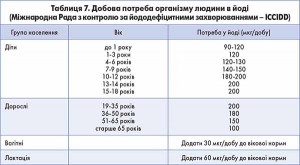
Всесвітня організація охорони здоров’я встановила норми щоденного споживання йоду (ВООЗ, 2007): діти дошкільного віку (від 0 до 6 років) – 90 мкг; діти шкільного віку (від 6 до 12 років) – 120 мкг; підлітки (діти старше 12 років) та дорослі – 150 мкг; вагітні та жінки в період годування грудьми – 250 мкг (табл. 7, 8).
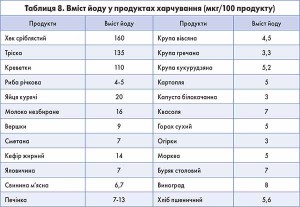
Частка загального зниження продуктивності від захворювань на зоб становить 0,10295, а втрата продуктивності у фінансовому еквіваленті сягає 43 753 537 доларів США. Інвестування в програму запобігання йодному дефіциту і ліквідація цієї проблеми дасть можливість повернути в бюджет країни до 80% коштів, потенційно втрачених через знижену продуктивність. Для України це становитиме 43,8×0,8=35 млн доларів США. Щоб забезпечити населення України йодованою сіллю, необхідно 170 933 т солі (з розрахунку 10 г/чол./день), загальна вартість йодування становитиме 349 942 доларів США. Найефективнішою вважається масова йодна профілактика, яка передбачає наявність у раціоні вживання кухонної солі, збагаченої йодом. Йодування солі здійснюється додаванням на кожний кілограм солі 40 мг йодату калію.
Переваги йодованої солі:
– один з небагатьох продуктів, який споживають всі;
– використання солі є стабільним протягом року (немає сезонності);
– виробництво/імпорт солі зазвичай обмежені невеликим числом виробників;
– технологія йодування порівняно нескладна для впровадження та доступна за невисокою ціною;
– додавання йодату калію в сіль і йодовану сіль, в харчові продукти не впливає на їх колір і смак (додавання на кожний кілограм солі 40 мг йодату калію).
Індивідуальна профілактика здійснюється шляхом споживання продуктів з підвищеним вмістом йоду (морська риба, продукти моря).
Групова профілактика здійснюється шляхом регулярного тривалого вживання медикаментозних препаратів, що містять фіксовану фізіологічну дозу йоду у групах найбільшого ризику розвитку ЙДЗ (діти, підлітки, вагітні і жінки, що годують) препаратами йоду, зареєстрованими в Україні: Йодид «Фармак» табл. 100, 200 мкг; Йодомарин «Берлін Хемі» табл. 100, 200 мкг; Йодактив табл. 50, 150 мкг; Антиструмін табл. 700 мкг активного йоду тощо.
В кінці 2013 року в Києві відбувся круглий стіл з питань організації та проведення масової і групової йодної профілактики в Україні за участю МОЗ України, UNICEF, ICCIDD, GAIN, ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України», провідних спеціалістів з ендокринології, членів робочої групи з підготовки Закону України «Про масову профілактику станів та захворювань, спричинених йодною недостатністю». Відкрив круглий стіл віце-президент НАМН України, академік НАН та НАМН України Кундієв Юрій Ілліч. «Вирішення проблеми з йододефіциту – ключ до розвитку країни. Сьогодні ми як ніколи близькі до усунення йодного дефіциту», – стверджує академік НАН та НАМН України Ю.І. Кундієв. З доповіддю «Глобальний прогрес у вирішенні проблеми йододефіциту та наступні завдання для деяких країн» на круглому столі виступив професор, виконавчий директор ICCIDD GN, Цюрих, Швейцарія – Майкл Циммерман. «Йодний дефіцит – загроза соціально-економічному розвитку багатьох країн. Проблема йододефіциту – глобальна проблема, що потребує вирішення», – стверджує заступник Голови Дитячого фонду ООН (ЮНІСЕФ) в Україні Руді Лухманн. «У галузі охорони здоров’я для України залишається актуальним вирішення проблеми йодного дефіциту, – стверджує академік НАМН України, член-кореспондент АМН України, доктор медичних наук, професор ДУ «Інститут ендокринології та обміну речовин ім. В.П. Комісаренка НАМН України» Тронько Микола Дмитрович, – оскільки не існує територій, на яких населення не зазнавало би ризику розвитку ЙДЗ, тобто комплексу патологічних порушень (ендемічний зоб, кретинізм тощо)». Академік М.Д. Тронько на круглому столі висвітлив вітчизняний досвід вирішення профілактики йодного дефіциту населення. Відсутність державної системи профілактики ЙДЗ і нормативно-правової бази – головні перешкоди на шляху реалізації в Україні програм із ліквідації захворювань, пов’язаних із дефіцитом йоду.
Наприкінці 2012 р. ВООЗ спільно із Дитячим фондом ООН (UNICEF) та ICCIDD було підведено підсумки перших двох десятиріч активних дій світової спільноти щодо подолання йодного дефіциту. Був констатований значний прогрес та суттєві досягнення у цьому напрямку. Вживання йодованої солі в світі зросло з 20% на початку 90-х років минулого століття до 70% – наприкінці 2007 р. 120 країн світу прийняли на законодавчому рівні рішення щодо загальної йодизації солі. 34 країни світу повністю подолали наслідки йодного дефіциту (понад 90% населення цих країн вживають виключно йодовану сіль). Ще 28 держав наближуються до цього показника. Україна потрапила до числа п’яти країн з найнижчим рівнем вирішення цієї проблеми (поряд із Пакистаном, Гамбією, Гвінеєю-Бісау та Гаїті). За даними ЮНІСЕФ, лише 18% наших співвітчизників використовують із профілактичною метою адекватно йодовану сіль. Це найгірший показник в Європі.
Найефективнішим способом забезпечити адекватне надходження йоду в організм є профілактичні програми і контроль за їх ефективністю на державному та, особливо, регіональному рівнях. Не дивлячись на серйозність проблеми, ускладненої географічними умовами та наслідками аварії на Чорнобильській АЕС, серед основних цілей і пріоритетів у галузі розвитку медицини ці проблеми не зазначені. Загостренню проблеми також сприяють техногенні екологічно несприятливі чинники, незбалансоване харчування населення, зниження рівня життя.
Україна включена до Програми ЮНІСЕФ і Міжнародної ради ВООЗ із контролю за йодною недостатністю. На виконання міжнародних зобов’язань були прийняті Постанови Головного державного санітарного лікаря МОЗ України № 58 від 24 травня 2001 року «Про запровадження першочергових заходів подолання йодної недостатності у населення України» та № 67 від 25 жовтня цього ж року. «Про додаткові заходи щодо подолання йодної недостатності у населення України». Кабінет Міністрів України 26 вересня 2002 року прийняв Постанову № 1418 «Про затвердження Державної програми профілактики йодної недостатності у населення України на 2002-2005 роки». Десятим пунктом цієї програми Міністерство освіти і науки України зобов’язано здійснювати заходи просвіти населення країни з питань профілактики ЙДЗ. Термін дії цієї урядової програми закінчився у 2005 році, проте проблема йододефіциту є актуальною й досі (табл. 9).

В Україні розроблені Концепція та проект Державної цільової соціальної програми запобігання виникненню захворювань, спричинених йодною нестачею на 2011-2015 роки. Останні три роки проект Концепції неодноразово погоджувався центральними органами виконавчої влади та відомствами. Однак, незважаючи на неодноразові доручення Кабінету Міністрів України і звернення Міністерства охорони здоров’я, Міністерство фінансів не підтримало затвердження державної цільової програми. Тому в Україні очікують вихід Указу Президента, який передбачає ухвалення Закону про йодну профілактику населення. Також триває законотворча діяльність. Підготовлений проект Закону України «Про масову профілактику станів та захворювань, спричинених йодною недостатністю». Створено робочу групу, проект закону представлено в Кабінет Міністрів України для розробки пропозицій Верховній Раді України.
Висновки та проблеми
Йододефіцит продовжує залишатися невирішеною проблемою охорони здоров’я України.
За висновками UNICEF та ICCIDD, йодний дефіцит підриває національний та економічний розвиток України. В країні близько 22 млн дітей не отримують достатнього йодного забезпечення. Щорічно в Україні економічні втрати, пов’язані зі зниженням трудової діяльності, сягають 43 млн доларів США.
Необхідно вирішити наступні завдання:
– Продовжити скринінг йододефіциту в регіонах України.
– Покращити якість інформування населення про важливість проблеми йододефіциту.
– Збільшити кількість домогосподарств, що користуються йодованою сіллю.
– Покращити групову йодну профілактику шляхом регулярного тривалого вживання медикаментозних препаратів, що містять фіксовану фізіологічну дозу йоду у групах найбільшого ризику розвитку ЙДЗ – діти, підлітки, вагітні і жінки, що годують.
– Звернутися до МОЗ України з проханням ініціювати прийняття Верховною Радою України закону «Про запобігання йодозалежним захворюванням в Україні».
– Запровадити стандартизацію діагностики та лікування патології ЩЗ, розробити локальні протоколи.
Проблема йододефіциту – глобальна проблема, що потребує вирішення. Йодний дефіцит є загрозою соціально-економічному розвитку України. Сьогодні ми як ніколи близькі до його усунення. Вирішення проблеми йододефіциту – ключ до розвитку країни.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
21 березня в рамках II Міжнародної школи «Сучасний лікар: від теорії до практики» професор кафедри ендокринології Львівського національного медичного університету ім. Данила Галицького, лікар-ендокринолог вищої категорії, доктор медичних наук Вікторія Олександрівна Сергієнко представила доповідь, присвячену хронічним ускладненням цукрового діабету (ЦД). Зокрема, було акцентовано увагу на причинах розвитку діабетичної полінейропатії (ДП), розглянуто клінічні варіанти цього ускладнення, діагностичні підходи та основні принципи лікування. Пропонуємо огляд цієї доповіді у форматі «запитання – відповідь»....
Останніми десятиліттями в усьому світі спостерігалося значне зростання поширеності цукрового діабету (ЦД), що зумовило серйозні наслідки стосовно якості життя населення, а також спричинило певний тягар для системи охорони здоров’я та економічні витрати [1]. За даними Діабетичного атласу Міжнародної діабетичної федерації (International Diabetes Federation Diabetes Atlas), у 2021 р. ≈537 млн людей мали ЦД і, за прогнозами, до 2045 р. цей показник досягне 783 млн [2]. Значна захворюваність і підвищена смертність асоційовані з пов’язаними із ЦД макросудинними (інфаркт міокарда, інсульт) і мікросудинними (сліпота, ниркова недостатність, ампутації) ускладненнями [3]....
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....





