Регенерація суглобового хряща: огляд останніх досліджень
Декілька років тому серед учених панувала думка щодо неможливості відновлення суглобового хряща та неминучої інвалідизації хворих на остеоартрит (ОА), але нещодавно погляди науковців на цю патологію зазнали значних змін. Насамперед це пов’язано зі зміною дефініції самого захворювання: раніше ОА вважали хронічною незапальною патологією суглобів, яка перебігає на тлі прогресивної дегенерації суглобового хряща та структурних змін субхондрального відділу кістки.
Саме тоді з’явився відомий перелік т. зв. неминучих супутників старіння, запропонований Національною академією наук США, в якому друге «почесне» місце серед восьми патологій, асоційованих зі старінням, посідав ОА. Згодом з’явилися доказові дані, котрі довели ключову роль агресивного катаболізму суглобового хряща, що відбувається на тлі запального процесу низької інтенсивності (Brosseau L. et al., 2017; McAlindon T. et al., 2014; Carlson V. et al., 2018; Ariani A. et al., 2019). Визнання помилковості попередніх поглядів, виявлення нових патогенетичних механізмів порушення метаболізму хряща спричинили зміни в лікувальних стратегіях ОА та появу т. зв. регенераторного напряму терапії.
Діагностичні критерії та фактори ризику ОА
Нині ОА залишається однією з найпоширеніших патологій суглобів, на яку страждають 5-18% представників загальної популяції та яка асоційована з вираженим негативним впливом на соціально-економічні аспекти життя суспільства (Mora J. et al., 2018). ОА також вважається захворюванням, яке постійно прогресує, основними клінічними проявами котрого є виражений біль у суглобах, скутість, обмеження функціональної активності з неухильною інвалідизацією та непрацездатністю.
Опубліковані рекомендації з діагностики та лікування ОА, розроблені авторитетними міжнародними товариствами (Brosseau L. et al., 2017; McAlindon T. et al., 2014; Carlson V. et al., 2018; Ariani A. et al., 2019), чітко визначають діагностичні критерії, котрі засновані на оцінці клінічної картини (ранкова скутість, яка триває понад 30 хв, крепітація в суглобах, чутливість і деформація суглобів) і рентгенологічних змін (утворення остеофітів, звуження суглобової щілини, наявність ознак склерозу, кіст тощо). Згідно з вищезазначеною практичною настановою, ОА класифікують на первинний (ідіопатичний, або нетравматичний) і вторинний (травматичний, або індукований механічним зміщенням) (Mora J. et al., 2018).
Проведені широкомасштабні дослідження дали змогу встановити фактори ризику, що спричиняють розвиток ОА. Здавна відомо, що на ОА страждають особи, котрі ведуть малорухливий спосіб життя й мають надлишкову масу тіла чи ожиріння. Надмірне навантаження на суглоби за наявності надлишкової маси тіла в поєднанні з м’язовою нестабільністю, деформацією суглобових поверхонь погіршує гомеостаз суглобового хряща та змінює процеси ремоделювання кісткової тканини. У результаті з’являються та швидко прогресують дегенеративні зміни хряща (ерозії й численні дефекти), кісткової (субхондральний склероз, остеофіти) та навколишніх тканин (значущий синовіт, екструзія меніска), внаслідок чого й розвивається ОА (Chen L. et al., 2020).
Раніше, крім ожиріння, перелік факторів ризику ОА доповнювали літній вік, жіноча стать, перенесена травма, але нині ОА дедалі частіше діагностують у молодих працездатних осіб, які беруть активну участь у змагальних видах спорту (футбол, гандбол) або мають професійні шкідливі фактори, що спричиняють надмірне навантаження на суглоби / травматичні ушкодження суглобів (військові) (Jorge P. et al., 2019; Schram B. et al., 2020). Установлено, що серед усіх спортивних ігор мініфутбол асоційований із максимальною деградацією суглобів (переважно колінних), тоді як плавання зумовлює мінімальне ураження суглобового хряща (Jorge P. et al., 2019).
З одного боку, корекція підходів до лікування ОА дала змогу поліпшити стан хворих, з іншого – нова тактика має низку недоліків: нестероїдні протизапальні препарати (НПЗП) пом’якшують ознаки захворювання, але негативно впливають на хрящ, стан шлунково-кишкового тракту та серцево-судинної системи. Сучасним вирішенням цієї проблеми є призначення засобів, які сприяють регенерації суглобового хряща.
Регенерація суглобового хряща: міф або доведений факт?
Раніше вважалося, що суглобовий хрящ людини не має здатності до регенерації (на відміну від деяких тварин), але відносно нещодавно представлено результати експериментальних досліджень, які підтверджують можливість його відновлення. Дослідники під керівництвом M. Hsueh (2019), які розробили спосіб визначення біологічного віку білків суглобового хряща, довели неоднорідність процесу старіння суглобів. Виявляється, спочатку старіють хрящі тазостегнових суглобів, перебіг процесів дегенерації в колінних суглобах є дещо повільнішим, а суглобовий хрящ гомілковостопних суглобів довше залишається «молодим», його ураження нечасто трансформується в тяжкий артрит, а час, необхідний для відновлення, значно менший, аніж при патології колінних і тазостегнових суглобів. Виявивши схожу залежність, учені провели аналогію з особливостями відновлення кінцівок у деяких тварин, у котрих перебіг процесів репарації також є активнішим на кінчиках лап, хвостів порівняно з проксимальними суглобами (Hsueh M. et al., 2019). За даними цієї групи вчених, регенерація суглобового хряща у тварин і людей регулюється спеціальними молекулами – мікро-РНК, причому їхня найбільша активність притаманна тваринам, які здатні відновлювати кінцівки, плавники чи хвости (саламандри, африканські прісноводні риби, популярні акваріумні рибки даніо-реріо, ящірки). Схожі мікро-РНК, що дають змогу відновити суглобові тканини, виявлено в людини, проте їхня функціональна активність є значно меншою за таку в перелічених тварин. Установлено, що локалізація мікро-РНК достовірно впливає на здатність до регенерації: найвищі концентрації цих молекул виявлені в гомілковостопних суглобах порівняно з колінними та тазостегновими зчленуваннями (мікро-РНК переважно локалізуються у верхніх відділах хряща на відміну від глибших шарів). Висловивши припущення щодо здатності регуляторів регенерації гомілковостопних суглобів саламандр контролювати процеси відновлення суглобової тканини в людей, учені планують виділити та використовувати ці мікро-РНК з метою профілактики, уповільнення прогресування та зворотного розвитку ОА (Hsueh M. et al., 2019).
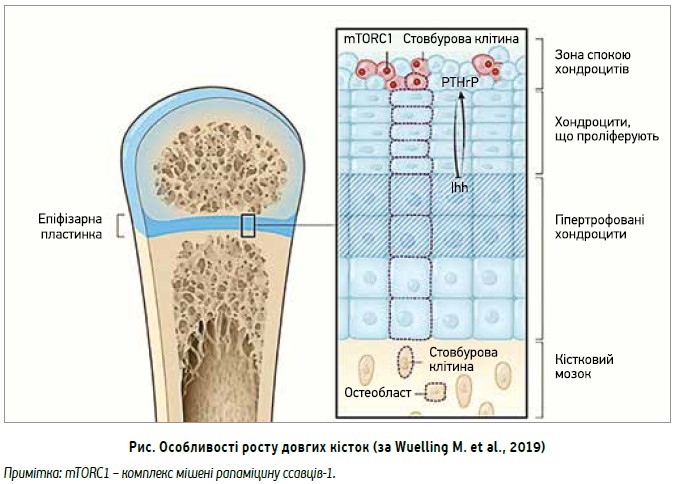
Ще одним яскравим фактом, який підтверджує здатність суглобового хряща до регенерації, є те, що в ньому наявні стовбурові клітини, здатні згодом диференціюватися в нову хрящову тканину (рис.).
Постнатальну хрящову зону росту (на рисунку хрящ – блакитного кольору, кісткова тканина – коричневого) умовно розподіляють на зону спокою, що містить хондроцити; зону, утворену колонами плоских хондроцитів, які проліферують; і зону, котра представлена гіпертрофованими, але непроліферувальними хондроцитами. Newton і співавт. (2019) довели, що в зоні спокою є стовбурові клітини (на рисунку зображені червоним кольором), які формують моноклональні колони плоских і гіпертрофованих хондроцитів; деякі з них перетворюються на остеобласти чи стовбурові клітини кісткової строми (останні не належать до лінії клітин крові). На рисунку одна стовбурова клітина зони спокою та її клітини-нащадки виділені пунктиром. Сигнальний шлях mTORC1 підтримує потенціал самооновлення стовбурових клітин, які перебувають у зоні спокою. Під впливом паратиреоїдного гормон-спорідненого білка (PTHrP), що синтезується в зоні спокою, та білка Indian hedgehog (Ihh), котрий виробляється диференційованими гіпертрофованими хондроцитами, здійснюється регуляція процесів проліферації та диференціювання хондроцитів зони росту, в т. ч. стовбурових клітин у зоні спокою.
Зазначені дані відкривають нові перспективи в лікуванні ОА, даючи сміливі надії на можливість відмовитися від проведення реконструктивних оперативних втручань або відтермінувати їх за умови використання засобів, які сприяють регенерації суглобового хряща.
Засоби для прискорення регенерації суглобового хряща
Питання активізації регенераторного потенціалу хрящової тканини та цілеспрямованого впливу на патогенні медіатори сьогодні в центрі уваги багатьох дослідників (Li М. et al., 2017). Нині фармакотерапія ОА обмежена призначенням знеболювальних засобів та/або НПЗП, але переконливо доведено, що ці ліки не сповільнюють прогресування ОА й не протидіють каскаду патофізіологічних змін (D’Adamo S. et al., 2020).
Альтернативний підхід до лікування ОА полягає в призначенні речовин, які мають регенераторні властивості; їх тривалий прийом чинить протизапальну та прохондрогенну дію, запобігає деградації суглобового хряща, сприяє активації ендогенних стовбурових клітин.
Серед декількох терапевтичних стратегій, здатних уповільнити прогресування дегенеративних змін у суглобовому хрящі, особливу увагу приділяють D‑глюкозаміну, його похідним (N‑ацетил-D‑глюкозаміну) та кверцетину (Li М. et al., 2017). Доведено, що моно- чи комбінована терапія глюкозаміном асоційована зі зниженням рівня інтерлейкін‑1β-індукованої експресії мікро-РНК матриксної металопротеїнази (ММП)-3 та 13, агреканази‑1 і 2, Jun-N‑термінальної кінази, а також із модуляцією активності сигнального шляху NF‑κB (D’Adamo S. et al., 2020). Кверцетин стимулює біогенез мітохондрій, а також надходження кисню, підвищує їхній мембранний потенціал, збільшує рівні аденозинтрифосфату, глутатіону й пероксидази глутатіону, знижує активність окислювального стресу, сприяючи поліпшенню функціональної активності хондроцитів (D’Adamo S. et al., 2020). Відносно недавно стало відомо, що цей поліфенол сприяє зростанню експресії фактора мітохондріальної транскрипції А, ядерних респіраторних чинників‑1 і 2, коактиватора 1-α рецептора, що активується проліфератором пероксисом. Усе це забезпечує зниження інтенсивності окислювального стресу в ендоплазматичному ретикулумі, покращує виживаність хондроцитів і сприяє підтриманню оптимальних фізико-хімічних властивостей хряща (D’Adamo S. et al., 2020).
Установлено, що введення глюкозаміну в культуру мезенхімальних стовбурових клітин людини асоціюється з посиленням синтезу протеогліканів, активацією експресії специфічних генів, відповідальних за диференціювання хондроцитів, що сприяє посиленню регенерації хрящової тканини (Agrawal P. et al., 2018). В іншій експериментальній роботі підтверджено збільшення експресії гена хрящового матриксу в хондроцитах на тлі застосування глюкозаміну; зазначений факт учені розцінили як прояв хондропротекторної активності препарату (Derfoul А. et al., 2007).
Кверцетин впливає на патогенетичні механізми розвитку ОА, знижуючи рівень фактора некрозу пухлини, інтерлейкіну 1β та 17, моноцитарного хемотаксичного білка‑1 (D’Adamo S. et al., 2020). Монотерапія кверцетином експериментальних тварин із колаген-індукованим артритом сприяла зниженню активності запального процесу в суглобах й асоціювалася з максимальним рівнем артропротекції порівняно з уведенням плацебо, метотрексату (Haleagrahara N. et al., 2017). Інші дослідники констатували здатність кверцетину активувати регуляцію супероксиддисмутази, тканинного інгібітора ММП‑1, зменшувати рівень ММП‑13 й активність окислювального стресу, сприяти зниженню дегенеративних змін при ОА (Wei В. et al., 2019). N. Haleagrahara та співавт. (2017) вважають, що кверцетин є альтернативним й ефективним препаратом для лікування ОА.
Глюквамін – оптимальний вибір для підтримання процесів регенерації хряща
Оптимальна комбінація D‑глюкозаміну гідрохлориду, N‑ацетил-D‑глюкозаміну, кверцетину міститься у вітчизняному продукті, широко відомому під торговою назвою Глюквамін (виробник – ПАТ НВЦ «Борщагівський ХФЗ»); усі його складові активно беруть участь у формуванні та відновленні суглобового хряща, запобігають деградації та захищають від ушкоджень при механічному й фізичному навантаженні. Активні компоненти Глюкваміну (125 мг D‑глюкозаміну, 125 мг N‑ацетил-D‑глюкозаміну, 8 мг кверцетину) складають єдине злагоджене тріо та можуть сприяти зменшенню інтенсивності запального процесу при ОА, уповільненню руйнування й частковому відновленню суглобового хряща, поліпшенню рухливості уражених суглобів. Достовірними ефектами компонентів Глюкваміну є протизапальний і хондропротекторний, а також активація ендогенних стовбурових клітин; додаткова перевага компонентів Глюкваміну – можливість зниження частоти прийому та дози НПЗП / знеболювальних засобів, що дає змогу зменшити ймовірність розвитку НПЗП‑асоційованих побічних дій, а також запобігти метаболічному руйнуванню хряща. Висока якість й економічна доступність характеризують Глюквамін як продукт, що може застосовуватися для підтримання регенеративних процесів у суглобовому хрящі.
Нормалізація маси тіла, оптимальна фізична активність, зміцнення навколосуглобових м’язів, аеробні вправи в умовах низького фізичного навантаження (плавання) є базовими рекомендаціями щодо збереження здоров’я суглобів у хворих на ОА (Jorge P. et al., 2019). Обґрунтованим при ОА також є включення до раціону нутрицевтика Глюквамін, компоненти котрого можуть допомогти не лише зменшити больовий синдром, поліпшити функціональну активність уражених суглобів, мінімізувати негативні наслідки прийому НПЗП, а й домогтися часткового відновлення суглобового хряща.
Підготувала Тетяна Можина
Медична газета «Здоров’я України 21 сторіччя» № 17 (486), 2020 р.
СТАТТІ ЗА ТЕМОЮ Ревматологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....
Зв’язок між рівнем сироваткової сечової кислоти (ССК) і ризиком серцево-судинних захворювань (ССЗ) упродовж багатьох років є предметом вивчення дослідників. Установлено, що рівень ССК – незалежний предиктор смерті від усіх причин і серцево-судинної смерті, зокрема від гострого коронарного синдрому, інсульту та серцевої недостатності (СН). Також опубліковано багато робіт про зв’язок між ССК і функцією нирок. Попри значну кількість публікацій, деякі моменти, а саме: яким є оптимальний поріг ССК для визначення ризику ССЗ, чи необхідна корекція значень ССК для функції нирок, чи є ССК ключовим патологічним елементом метаболічної дисрегуляції, потребують прояснення....