Профілактика появи та прогресування діабетичної ретинопатії: погляд ендокринолога й офтальмолога
Масштаб цього захворювання оцінюють як глобальну пандемію. За останні три десятиліття кількість дорослих людей у світі, які страждають на цукровий діабет (ЦД), збільшилася удвічі, досягнувши в 2017 році показника 460 млн. В Україні офіційно зафіксовано 1 млн. 300 тис. пацієнтів із ЦД. Проте, на думку експертів, з огляду на недостатнє виявлення реальна кількість хворих є щонайменше в 2-3 рази більшою.
ЦД (як 1, так і 2 типу) зумовлює ураження судин дрібного та крупного калібру (очей, нирок тощо), спричиняючи мікро- й макроангіопатії: діабетичну ретинопатію (ДР), діабетичну нефропатію і діабетичну нейропатію. ДР є найчастішим ускладненням ЦД і в багатьох країнах залишається основною причиною сліпоти в дорослих людей працездатного віку.
Як часто слід відвідувати офтальмолога хворому на ЦД? Фактори ризику ДР: на що звертати особливу увагу? Як можна попередити появу цього ускладнення? Хто має призначати терапію – ендокринолог, офтальмолог, сімейний лікар? Чому не варто зволікати із призначенням ліків, зокрема фенофібрату, коли йдеться про ДР? Відповіді на ці й інші запитання 31 жовтня в рамках науково-практичної конференції з міжнародною участю OPHTHALMICHUB2020 спільними зусиллями шукали фахівці різних спеціальностей.
ДР у фокусі ендокринолога
 Новим терапевтичним можливостям профілактики та лікування ДР присвятив свою доповідь член-кореспондент НАМН України, головний науковий співробітник відділу діагностики та лікування метаболічних захворювань ДНУ «Центр інноваційних медичних технологій» НАМН України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Борис Микитович Маньковський.
Новим терапевтичним можливостям профілактики та лікування ДР присвятив свою доповідь член-кореспондент НАМН України, головний науковий співробітник відділу діагностики та лікування метаболічних захворювань ДНУ «Центр інноваційних медичних технологій» НАМН України, завідувач кафедри діабетології Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Борис Микитович Маньковський.
– ДР – мікросудинне ускладнення ЦД, в основі розвитку якого лежить ураження судин сітківки з подальшими змінами очного дна у вигляді мікроаневризм, крововиливів, твердих і м’яких ексудативних вогнищ, появи новоутворених судин, відшарування сітківки й розвитку вторинної глаукоми, втрати зору.
! У 20% пацієнтів ДР виявляється вже на момент діагностики ЦД 2 типу. Серед людей, що понад 15 років страждають на діабет, ДР мають ⅔.
До факторів ризику ДР належать:
- гіперглікемія;
- тривалість ЦД (прямо корелює з ризиком ДР);
- відсутність / недостатній глікемічний контроль.
Інтенсивна терапія артеріальної гіпертензії, нормалізація ліпідного профілю, навпаки, зменшують імовірність появи й прогресування ДР. Стосовно віку, типу ЦД, факторів згортання крові, захворювань нирок, малорухливого способу життя, біомаркерів запалення й застосування інгібіторів ангіотензинперетворювального ферменту серед учених поки що немає одностайної думки.
Раннє виявлення ДР (однієї з основних причин сліпоти) та настороженість щодо неї є першочерговим завданням спеціаліста в разі ведення хворого на ЦД, адже на ранніх етапах ДР пацієнти не помічають зниження зору. Скарги з’являються здебільшого на пізніх стадіях, коли уражена макулярна ділянка чи спостерігається значний преретинальний крововилив у склоподібне тіло з вираженими або навіть грубими проліферативними змінами.
! ДР потребує активного скринінгу. Щоб попередити сліпоту у хворих на ЦД, слід скеровувати їх на огляд до офтальмолога з обов’язковим обстеженням очного дна: пацієнтів із ЦД 1 типу – через 5 років від початку захворювання, а потім щороку; тих, хто страждає на ЦД 2 типу, – одразу після діагностики ЦД, а потім щороку.
Під час ведення хворих із ЦД варто пам’ятати і про макроангіопатії, зокрема серцево-судинні захворювання (ССЗ), частка яких у структурі смертності пацієнтів із ЦД сягає 65-75%. Фактори ризику ССЗ – дисліпідемія, високий артеріальний тиск (АТ) і гіперглікемія – значиміші та небезпечніші за наявності ЦД порівняно з такими у хворих, які не мають порушення обміну глюкози. Наприклад, викурювання пачки сигарет щодня особами без ЦД тотожне за шкідливістю викурюванню 3-4 пачок щодня хворими на ЦД.
Мета лікування ЦД – максимально знизити сумарний ризик появи мікро- й макросудинних ускладнень, що передбачає досягнення цільових рівнів і контроль багатьох показників, модифікацію факторів ризику та лікування супутніх станів. Якщо ж, припустимо, рівень глікованого гемоглобіну та глюкози не перевищує рекомендованих значень, але АТ у пацієнта із ЦД не контролюється, це означає, що призначена терапія не є ефективною.
На які ж показники АТ, ліпідного профілю слід орієнтуватися?
Відповідно до настанови Європейського товариства кардіологів щодо ведення пацієнтів із предіабетом, діабетом і ССЗ, розробленої спільно з Європейською асоціацією з вивчення діабету (ESC Guidelines on diabetes, pre-diabetes and cardiovascular diseases developed in collaboration with the EASD, 2019):
- цільовий рівень АТ: якщо лікування добре переноситься, систолічний АТ (САТ) 130 мм рт. ст., але не менше 120 мм рт. ст., діастолічний АТ (ДАТ) 80 мм рт. ст., але не менше 70 мм рт. ст.;
- для пацієнтів віком >65 років САТ 130-139 мм рт. ст., ДАТ <80 мм рт. ст., але не менше 70 мм рт. ст.;
- для хворих з високим ризиком цереброваскулярних подій або діабетичної нефропатії САТ на тлі лікування до <130 мм рт. ст;
- цільовий рівень ліпідів: при ЦД 2 типу та помірному ризику ССЗ рівень холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) <2,6 ммоль/л (<100 мг/дл);
- при ЦД 2 типу та високому ризику ССЗ ХС ЛПНЩ <1,8 ммоль/л (<70 мг/дл) і зниження ХС ЛПНЩ не менше ніж на 50%;
- при ЦД і дуже високому ризику ССЗ ХС ЛПНЩ <1,4 ммоль/л (<55 мг/дл) і зниження ХС ЛПНЩ не менше ніж на 50%.
Мені імпонує підхід американських фахівців, які рекомендують призначати статини всім пацієнтам із ЦД віком >40 років для зниження ризику ССЗ.
У хворих на ЦД 2 типу часто відзначається т. зв. атерогенна дисліпідемія, тобто рівень холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ) знижується, а ТГ і ХС ЛПНЩ – зростає. Атерогенна дисліпідемія може виявлятися в т. ч. й на тлі нормальних показників загального ХС, підтримує як мікросудинний, так і макросудинний залишковий ризик навіть при використанні адекватної дози статинів.
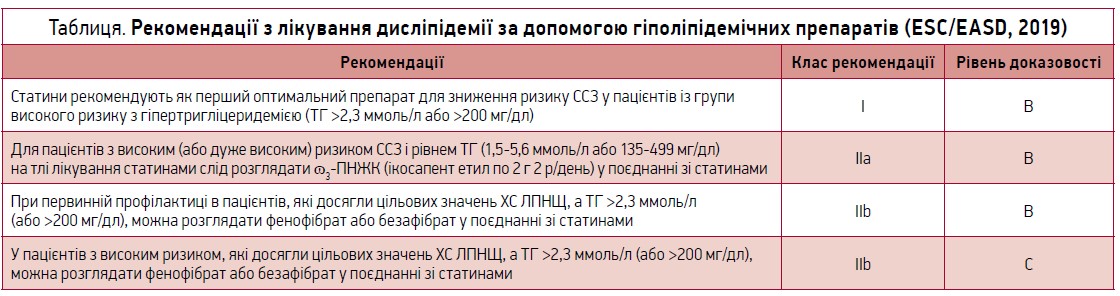
Сучасні рекомендації щодо нормалізації ліпідного профілю в пацієнтів із ЦД наведено в таблиці.
Деякі гіполіпідемічні препарати, а саме фенофібрат (Трайкор®, Abbott), здатні зменшувати частоту як мікро-, так і макросудинних ускладнень ЦД за рахунок зменшення рівня ТГ на 40-55%, ХС ЛПНЩ – на 51%, підвищення значень ХС ЛПВЩ на 10-30%. Дуже важливою є здатність фенофібрату збільшувати рівень саме ХС ЛПВЩ, адже арсенал фармакологічних засобів, які впливають на цей показник ліпідного профілю, досить обмежений.
Для профілактики прогресування ДР слід контролювати рівні глікемії, АТ, нормалізувати ліпідний профіль, а також додавати до схеми лікування фенофібрат. Ефективність фенофібрату в лікуванні та сповільненні прогресування ДР була підтверджена в двох масштабних тривалих клінічних випробуваннях за участю пацієнтів з діабетом – FIELD (2007) та субдослідженні ACCORD Eye (2010), гілці ACCORD Lipid.
У дослідженні FIELD порівнювали потребу в лазерній фотокоагуляції на тлі застосування фенофібрату та плацебо, в ACCORD Eye – частоту прогресування ДР у групах прийому симвастатину й фенофібрату і монотерапії симвастатином.
Висновки дослідження ACCORD Eye виявилися доволі цікавими: жорсткий контроль глікемії знижував темпи прогресування ДР на 33%, але збільшував смертність, а жорсткий контроль АТ (САТ <120 мм рт. ст.) корелював зі зростанням частоти прогресування ДР.
У дослідженні FIELD простежувалися позитивні ефекти фенофібрату щодо мікроваскулярних ускладнень у хворих на ЦД (зокрема, діабетичної нефропатії): частіше спостерігався регрес до нормоальбумінурії, рідше з’являлася потреба в діалізі, зменшувалося співвідношення альбумін/креатинін, рідше фіксувалися прогресування альбумінурії й зниження швидкості клубочкової фільтрації. Також фенофібрат продемонстрував здатність впливати на діабетичну нейропатію: на 37% зменшився ризик будь-яких ампутацій, а також суттєво знизилася імовірність першої нетравматичної ампутації, т. зв. малих ампутацій (навіть у пацієнтів без захворювання великих судин).
З огляду на дані, отримані у FIELD і ACCORD Eye стосовно ДР, науковці зробили висновок про суттєве зменшення (на 60%) ризику прогресування ДР. Переваги лікування фенофібратом фіксувалися вже через 8 міс від початку терапії та не залежали від наявності в пацієнта дисліпідемії.
! Фенофібрат зменшує ризик розвитку в пацієнтів із ЦД мікроангіопатій загалом і прогресування ДР зокрема. Терапевтичний вплив препарат реалізує завдяки ліпідозалежним і ліпідонезалежним властивостям.
Призначення таблетованого препарату Трайкор® (Abbott) хворим із ЦД для попередження мікро- та макросудинних ускладнень, сповільнення прогресування ДР є доцільним і ефективним.
ДР у фокусі офтальмолога
 З доповіддю «ДР – грізне ускладнення ЦД: стан проблеми в Україні, сучасні підходи до діагностики та лікування» виступила професор кафедри офтальмології Національного медичного університету ім. О. О. Богомольця (м. Київ), доктор медичних наук Оксана Петрівна Вітовська.
З доповіддю «ДР – грізне ускладнення ЦД: стан проблеми в Україні, сучасні підходи до діагностики та лікування» виступила професор кафедри офтальмології Національного медичного університету ім. О. О. Богомольця (м. Київ), доктор медичних наук Оксана Петрівна Вітовська.
– У 2019 році Всесвітня організація охорони здоров’я оцінила поширеність хвороб органу зору та їхню роль в інвалідизації населення. 4-те місце за поширеністю в структурі офтальмологічних захворювань посіла ДР. Виявилося, що кожен 3-й пацієнт із ЦД страждає на ДР (145 млн осіб), а в 45 млн хворих ДР загрожує втратою зору.
В Україні, крім тенденції до збільшення поширеності ЦД і ДР, відзначаються суттєві прогалини в діагностиці зазначених патологій. За експертними оцінками, кожен 2-й випадок ДР залишається невиявленим. На жаль, далеко не всі хворі на ЦД, які потребують консультації офтальмолога, звертаються до спеціаліста: таких лише 50%. І навіть серед пацієнтів, котрі пройшли офтальмологічне обстеження, адекватне лікування отримують менше половини.
Наскільки небезпечною є ситуація? Наведу кілька фактів.
! Ризик осліпнути в пацієнтів із ЦД є у 29 разів вищим, ніж у їхніх ровесників без ЦД. Серед причин, що зумовлюють втрату зору, одне із провідних місць посідає ДР.
Саме тому важливість співпраці ендокринологів, офтальмологів і сімейних лікарів у веденні хворих на ЦД є беззаперечною.
Хочу зауважити, що рекомендовані методи офтальмодіагностики за наявності ЦД досить прості та доступні:
- тест Амслера (оптимальний метод для скринінгу макулярного набряку);
- оптична когерентна томографія;
- фото + флуоресцентна ангіографія;
- офтальмоскопія;
- периметрія.
Очікується, що невдовзі арсенал фахівців поповнять мобільні додатки для діагностики змін очного дна, які наразі на стадії розробки.
Проте, на жаль, навіть адекватний контроль факторів ризику не гарантує профілактики ДР. Згідно з результатами дослідження Steno‑2, через 4 роки ДР розвивалася в 1 із 4 хворих, протягом 8 років – у кожного 2-го. У 30% хворих, які не мали ДР на момент залучення до випробування, спостерігалася її поява; у 82% осіб зі встановленим діагнозом ДР – прогресування.
Вилікувати ДР неможливо, адже це патологія, що постійно прогресує (існують гіпотези, що швидкість процесу корелює з підвищеним рівнем VEGF), тому основна мета лікування – сповільнити розвиток діабетичних уражень сітківки.
Рекомендації щодо частоти спостереження при веденні хворих на ЦД
← Непроліферативна ДР (легкого ступеня) – огляди 1 р/6-12 міс (імовірність прогресії до проліферативної стадії протягом року – близько 5%).
← Непроліферативна ДР (середнього ступеня) – огляди 1 р/4-8 міс (імовірність прогресії до проліферативної стадії протягом року – близько 27%).
← Непроліферативна ДР (тяжкого ступеня) – огляди 1 р/2-3 міс (імовірність прогресії до проліферативної стадії протягом року – близько 50%).
← Наявність діабетичного макулярного набряку – огляди кожні 1-2 міс (до стабілізації процесу за допомогою лазерної або фармакотерапії; надалі частота спостереження залежить від того, який препарат використовується; в середньому 1 р/3 міс).
В розрізі сучасних можливостей лікування хочу акцентувати увагу на препараті фенофібрат і на двох випробуваннях, про які вже йшлося (ACCORD Eye, FIELD), проаналізувавши їх результати з позиції офтальмолога.
В дослідженні ACCORD Eye оцінювали вплив фенофібрату на прогресування ДР у майже 1600 пацієнтів із ЦД 2 типу. Їх розподілили на групи прийому симвастатину + фенофібрату (Трайкор®, Abbott) та симвастатину + плацебо. Повне офтальмологічне обстеження здійснювали на початку спостереження та через 4 роки. На момент залучення до випробування ДР відзначалася в кожного 2-го пацієнта (в 99% випадків – непроліферативна форма).
Фенофібрат знижував ризик прогресування ДР у пацієнтів із ЦД 2 типу (в загальній популяції обстежуваних – на 40%, серед хворих з діагностованою ДР – на 57%). Профіль безпеки препарату оцінили як хороший: серйозні побічні ефекти траплялися рідко, а їхня частота в обох групах виявилася зіставною. Фенофібрат продемонстрував ефективність незалежно від того, які рівні ТГ і ХС ЛПВЩ фіксували в пацієнтів.
! Важливо й те, що прийом препарату не потребує додаткового біохімічного контролю, що спрощує роботу лікаря та зменшує фінансове навантаження на хворих.
У дослідженні FIELD науковці вивчали серцево-судинні наслідки в пацієнтів із ЦД 2 типу (n=9795) та перевіряли, чи може тривала терапія фенофібратом зменшити ризик мікро- та макросудинних ускладнень ЦД. Офтальмологічне субдослідження FIELD (n=1012) мало на меті встановити, чи зменшує тривале лікування фенофібратом імовірність прогресування ДР і потребу в лазерному втручанні в пацієнтів із ЦД 2 типу порівняно із групою плацебо. Аналізували кількість проведених сеансів лазерної терапії; те, як часто у хворих з’являлася в ній потреба, та частку випадків прогресування ДР.
Фенофібрат достовірно (на 31%) знижував потребу проведення першої лазерної терапії при ДР (тобто відтерміновував необхідність лазерного втручання, сповільнював прогресування ДР). Лікування фенофібратом допомогло знизити загальну кількість курсів лазерної хірургії ДР на 37%.
Результати, отримані в офтальмологічному субдослідженні FIELD, свідчать: фенофібрат ефективно (на 79%) зменшує ризик прогресування ДР у пацієнтів, які мають таку патологію; знижує імовірність появи серйозної патології сітківки на 34%. Ці дані узгоджуються з висновками ACCORD Eye, де профілактичний вплив фенофібрату щодо прогресування ДР був значимішим у хворих, які вже мали таке захворювання.
! Узагальнюючи висновки FIELD та ACCORD Eye, дослідники наголосили на загальному (60%) зниженні частоти прогресування ДР на тлі застосування фенофібрату.
Фенофібрат не впливає на частоту нових випадків ДР, але, як припускають науковці, зменшує ризик появи макулярного набряку (0,8 vs 2,2% в групі прийому плацебо). Останні дані вказують на позитивні ефекти фенофібрату в разі ексудативної форми вікової макулярної дегенерації завдяки дії на VEGF.
Механізм дії фенофібрату в терапії ДР ще вивчається; його терапевтичний потенціал реалізується за рахунок впливу на ліпідний профіль і завдяки ліпідонезалежним ефектам, як-от здатність сповільнювати неоваскуляризацію сітківки, запобігати апоптозу ендотеліальних клітин сітківки, сприяти нейропротекції, чинити антиоксидантну та протизапальну дію, забезпечувати захист гематоретинального бар’єра.
Фенофібрат є чудовою додатковою терапевтичною опцією в лікуванні пацієнтів не тільки з непроліферативною ДР, а й серед хворих, котрі мають проліферативну ДР або діабетичний макулярний набряк; його внесено до протоколів лікування ДР у багатьох країнах, зокрема The Royal College of Ophthalmologists (UK, 2012), Canadian Ophthalmological Society (2017).
Дані досліджень переконливі: фенофібрат (Трайкор®) ефективно сповільнює прогресування ДР. Окрім того, це єдиний таблетований препарат, що має анти-VEGF активність. Фенофібрат підходить для лікування ДР будь-якої стадії, має простий і зручний режим використання – по 1 таблетці 1 р/день.
Підсумовуючи сказане експертами, варто виокремити кілька тез. ЦД – міждисциплінарна проблема, до вирішення якої слід залучати ендокринологів, офтальмологів, кардіологів, сімейних лікарів, нефрологів тощо. Варто зберігати настороженість і розглядати кожного пацієнта як потенційного хворого на ЦД (а також і ДР); чітко дотримуватися рекомендацій зі скринінгу ДР; не відтерміновувати призначення терапії, коли патологію вже діагностовано, навіть якщо скарги в пацієнта відсутні, адже ціною за вагання й зволікання може бути втрата зору.
Підготувала Олександра Марченко
Медична газета «Здоров’я України 21 сторіччя» № 22 (491), 2020 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....