Біль у нижній частині спини: сучасні погляди на лікування
За матеріалами науково-практичної конференції з міжнародною участю «Сучасні підходи до діагностики та лікування захворювань нервової системи» (2 жовтня 2020 року)
 Біль – фізіологічний захисний феномен, який інформує про шкідливі впливи, що уражають організм або представляють для нього можливу небезпеку. Біль запобігає надмірному виснаженню тканин чи органів, але коли стає хронічним, то перетворює життя хворого на постійну муку. Біль у нижній частині спини (БНС) є однією з найчастіших скарг пацієнтів у практиці сімейного лікаря та невролога. На сьогодні існують настанови, в яких надано алгоритм діагностики й терапії таких хворих. Світовими тенденціями та власним досвідом лікування БНС поділився лікар-невролог, консул України в Європейській федерації болю (EFIC), к. мед. н. Володимир Ігорович Романенко.
Біль – фізіологічний захисний феномен, який інформує про шкідливі впливи, що уражають організм або представляють для нього можливу небезпеку. Біль запобігає надмірному виснаженню тканин чи органів, але коли стає хронічним, то перетворює життя хворого на постійну муку. Біль у нижній частині спини (БНС) є однією з найчастіших скарг пацієнтів у практиці сімейного лікаря та невролога. На сьогодні існують настанови, в яких надано алгоритм діагностики й терапії таких хворих. Світовими тенденціями та власним досвідом лікування БНС поділився лікар-невролог, консул України в Європейській федерації болю (EFIC), к. мед. н. Володимир Ігорович Романенко.
Епідеміологія болю у спині
Згідно з даними європейського випробування, проведеного 2006 р. у 16 країнах, хронічний біль зустрічається приблизно у 20% європейців (Breivik et al., 2006). У 2016 р. у великому французькому епідеміологічному дослідженні виявлено, що частота хронічного болю становить 31,7%. Також статистичний аналіз 2019 р. за участю 23 300 осіб з 19 європейських країн показав, що хронічний біль у шиї та спині спостерігається у 40% респондентів (Todd et al., 2019).
Лектор зауважив, що навіть у передовій країні світу Японії, де технологіями майбутнього люди користуються вже сьогодні, прихильність до консервативних методів лікування болю посідає лише третє місце.
За даними соцопитування серед 12 тис. японців було з’ясовано, що:
- 55% не лікують хронічний біль;
- 20% вдаються до народної медицини;
- 19% звертаються по медичну допомогу до лікарів та застосовують доказові методи терапії;
- 3% користуються традиційними і нетрадиційними методами лікування.
З-поміж основних видів лікування болю, які використовують у Японії, переважає масажна терапія – 31%, до медикаментозної схиляються 22%, фізичної – 16% та акупунктури – 9% пацієнтів. Протезування потребують 5%, хірургічних втручань – 3%, інші методи застосовують 7% хворих.
Відповідно до опитування, внаслідок терапії стан дещо покращився у 56% пацієнтів, не змінився – 21%, покращився – 12%, немає відповіді – 9%, незначно погіршився – 1,2%, погіршився – 0,7%, біль повністю минув – 0,4%.
Етіологія та механізми виникнення болю
Згідно зі статистичними даними, найпоширенішим з погляду етіології є неспецифічний біль у спині (85% осіб). До основних механізмів виникнення неспецифічного болю у спині відносяться м’язово-тонічний і міофасціальний больові синдроми (найчастіші), а також артропатії (фасетний суглоб, клубово-крижове зчленування). Біль, зумовлений специфічною патологією (як-то рак, інфекція, перелом, синдром кінського хвоста), спостерігається у 8% випадків, а пов’язаний з ураженням корінця (грижа диска, спондильоз, стеноз каналу) – в 7%.
Рекомендації щодо лікування пацієнтів із гострим БНС
У європейських міжнародних рекомендаціях щодо терапії пацієнтів із гострим БНС передбачені наступні положення (van Tulder et al., 2006):
- Інформування пацієнта про доброякісний характер перебігу захворювання і високу ймовірність швидкого поліпшення стану.
- Уникнення перенапруги та надмірних навантажень на хребет і м’язи (наприклад, при тривалій сидячій роботі).
- Тривалий постільний режим уповільнює видужання і негативно впливає на процес реабілітації.
- Призначення нестероїдних протизапальних засобів.
- Використання міорелаксантів.
- Активний спосіб життя при ослабленні болю дозволяє швидше повернутися до звичайної діяльності.
Оптимальна фармакотерапія при хронічному болю у спині
Лектор докладно зупинився на міорелаксантах як препаратах вибору при хронічному болю у спині.
Так, серед міорелаксантів із центральним механізмом дії виділяють толперизон для ін’єкційного застосування. Проте він заборонений у деяких країнах ЄС та Україні (згідно з наказом МОЗ від 11.01.2019 р. № 78) через можливість виникнення побічних явищ за даними епідеміологічних спостережень у пацієнтів, які отримували терапію цим препаратом. Також для лікування хронічного болю у спині використовують тіоколхікозид. Але, відповідно до директиви Європейського агентства з лікарських засобів (ЕМА) від 17.01.2014 р., слід ретельно контролювати дози та тривалість призначення препарату через встановлений вплив на генетичний апарат клітин і ймовірність анеуплоїдії (що пов’язана з ризиком ураження плода, чоловічого безпліддя і розвитку раку). На даний час для таких пацієнтів залишаєтся метокарбамол для ін’єкційного застосування (належить до ефірів карбамінової кислоти), що є ефективним терапевтичним варіантом, – препарат Дорсум (500 мг/5 мл).
Беручи до уваги перераховані вище особливості перших двох ліків, препаратом вибору для осіб із хронічним болем у спині є новий міорелаксант центральної дії з седативними властивостями Дорсум. Механізм його дії пов’язаний із загальним пригніченням центральної нервової системи. Зокрема, перевагою даного міорелаксанту є значний діапазон терапевтичних доз (його можна призначати до шести ампул на добу).
Метокарбамол схвалений Агентством з санітарного нагляду за якістю продуктів харчування та медикаментів США (FDA) і включений до переліку рекомендованих препаратів для лікування м’язового спазму. Його дія проявляється полегшенням болю, зменшенням спазму м’язів, підвищенням рухливості уражених м’язів тощо.
У 4-тижневому німецькому дослідженні вивчали ефективність і переносимість метокарбамолу в пацієнтів, які страждали на рефрактерний м’язовий біль у спині (Uberall et al., 2017). На тлі застосування метокарбамолу у пацієнтів відзначалося:
- значне зменшення інтенсивності болю – із 53±10,5 до 19±10 мм за візуально-аналоговою шкалою (ВАШ) (рисунок);
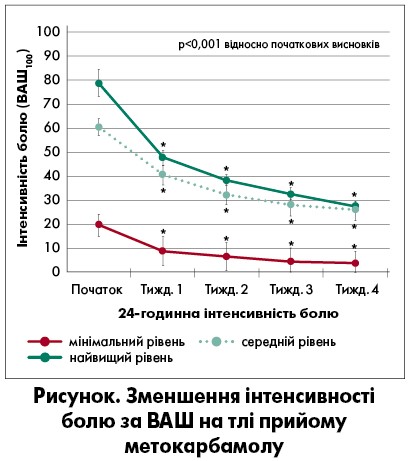
- суттєве скорочення терміну тимчасової непрацездатності через біль (mPDI) – з 42,1±12,5 до 15,5±10,8 дня;
- значне поліпшення стану хворих згідно з оцінкою якості життя за допомогою опису болю (QLIP) протягом періоду спостереження – із 18,6±6,3 до 34,0±5,5 (p<0,001 відповідно початкового рівня);
- покращення рухливості у поперековому відділі хребта за тестом Шобера – із 10,7±0,7 до 14,7±0,7 см (p<0,001).
Цікавим є факт, що метокарбамол – препарат № 1 серед міорелаксантів із центральним механізмом дії в Німеччині. Крім того, метокарбамол дозволений для застосування в педіатрії при правці без обмеження за віком. Також є дані щодо застосування у пацієнтів із дитячим церебральним паралічем із метою зменшення спастичності, але поки що тільки в дослідженнях.
Клінічний випадок
Наприкінці виступу В.І. Романенко представив слухачам клінічний кейс із власної практики, який яскраво демонструє ефективність метокарбамолу в рутинній практиці лікаря.
Пацієнт, 42 роки. Поступив зі скаргами на виразний (7 балів за ВАШ) біль в області попереку справа, що віддає у праву сідницю. Біль із відчуттями викручування, свердлячий, тягнучий, обмежує рухи.
Анамнез захворювання. Біль з’явився три дні тому після інтенсивної фізичної хатньої роботи. Пацієнт спітнів і знаходився на протязі. Інтенсивність і тривалість болю наростає впродовж останніх трьох днів. Приймав ібупрофен у дозі 400 мг – без особливого полегшення.
Об’єктивно. Неврологічний статус – без особливостей, болючість при пальпації в області найширшого м’яза спини, більшою мірою справа, обмеження нахилів тулуба вперед і ротації вліво, анталгічна поза (тримається правою рукою за поперек).
Діагноз. Гострий неспецифічний БНС (люмбалгія), виразний м’язово-тонічний синдром, значне обмеження статико-динамічної функції.
Рекомендації:
- збереження помірної фізичної активності;
- еторикоксиб (Аркоксія) 90 мг/добу сім днів;
- метокарбамол (Дорсум) по одній ампулі двічі на добу внутрішньом’язово впродовж трьох діб.
На 2-й день лікування хворий відзначив значне зниження м’язової напруженості та зменшення болю до 5 балів за ВАШ. На 3-й день біль зменшився до 4 балів, на 5-й – до 3 балів згідно з ВАШ, збільшився обсяг безболісних рухів корпусом (нахили вперед і ротація вліво). За результатами терапії загальна оцінка задоволеності пацієнта лікуванням становила 8/10.
Володимир Ігорович підсумував, що біль у спині залишається однією з найактуальніших проблем сьогодення. Надалі ведуться дослідження щодо синтезування і виробництва нових дієвих препаратів зі швидким ефектом та сприятливим профілем безпеки.
Підготував Денис Соколовський
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (55) 2020 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Як відомо, біль у спині ускладнює рух і чинить негативний вплив на якість життя та психічне благополуччя людини. За даними Всесвітньої організації охорони здоров’я (ВООЗ), від болю в нижній частині спини страждають близько 619 млн людей у всьому світі, і за прогнозом, до 2050 року переважно через збільшення чисельності населення та його старіння кількість таких випадків може зрости до 843 млн (WHO, 2020). Попри проведення численних досліджень причини дорсалгій досі лишаються суперечливими, а результат лікування – здебільшого незадовільним....
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань....
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування....
Біль є однією з найчастіших причин звернення по медичну допомогу. На хронічний біль, який чинить негативний вплив на загальний стан здоров’я, страждають щонайменше четверо з п’яти хворих із хронічною патологією спинного мозку. Основними типами болю, на який скаржаться такі пацієнти, є ноцицептивний і нейропатичний (у 49 і 56% випадків відповідно) (Felix et al., 2021). Пропонуємо до вашої уваги огляд доповіді директорки Інституту медичних та фармацевтичних наук Міжрегіональної академії управління персоналом, д.мед.н., професорки Наталії Костянтинівни Свиридової, присвяченої особливостям ведення хворих із ноцицептивним і нейропатичним болем у практиці сімейного лікаря, яку вона представила у лютому цього року під час Науково-практичної конференції «Дискусійний клуб сімейного лікаря»....




