Затяжний бактеріальний бронхіт у практиці педіатра
Кашель – найчастіша причина звернення дітей і їх батьків за медичною допомогою до лікарів первинної ланки. Хронічний кашель є актуальною проблемою педіатрії, адже симптом знижує якість життя як самої дитини, так і її родини. За даними досліджень, хронічний вологий кашель у дітей найчастіше виникає на тлі затяжного бактеріального бронхіту (ЗББ), що у 2-3 рази перевищує за частотою інші діагнози, у тому числі бронхіальну астму. У статті наведена узагальнена картина ЗББ у дітей, яка дозволить педіатрам покращити розуміння патології та впровадити нові знання у повсякденну клінічну практику.
Що таке ЗББ?
Сьогодні застосовують різні діагностичні критерії для встановлення діагнозу ЗББ. Першим варіантом діагностичних критеріїв є мікробіологічні: наявність хронічного вологого кашлю тривалістю понад 4 тижні, бактеріальної інфекції в нижніх відділах респіраторного тракту, підтвердженої результатом мікробіологічного дослідження бронхоальвеолярного лаважу (виявлені патогенні респіраторні бактерії в титрі ≥104 КУО/мл для одного штаму), при відсутності доведеної за допомогою серологічних методів або полімеразної ланцюгової реакції інфекції Bordetella pertussis або Mycoplasma pneumoniae, купірування кашлю після 2 тижнів перорального прийому антибіотиків (J.M. Marchant et al., 2006).
Оскільки бронхоскопія та бронхоальвеолярний лаваж не є практичними методами обстеження у дітей, деякі автори використовують модифіковані діагностичні критерії. Вони включають клінічні критерії ЗББ: наявність хронічного вологого кашлю тривалістю понад 4 тижні, виключення симптомів та інших причин продуктивного чи вологого кашлю (біль у грудях, вдихання стороннього тіла в анамнезі, задишка, кровохаркання, порушення фізичного розвитку, харчування (ядуха/блювання під час прийому їжі), розлади нервової та серцево-судинної систем, рекурентна респіраторна інфекція, імунодефіцит, обтяжений епідеміологічний анамнез щодо туберкульозу, ознаки респіраторного дистрес-синдрому, потовщення на пальцях, деформація грудної клітки, хруст при аускультації легень, зміни на рентгенографії органів грудної клітки, порушення функції легень), купірування кашлю після 2 тижнів перорального прийому антибіотиків. ЗББ також діагностують у пацієнтів, у яких наявні мікробіологічні або клінічні критерії ЗББ, однак розрішення кашлю відбувається через 4 тижні антибіотикотерапії. Окремо виділяють рекурентний ЗББ, при якому відмічається >3 епізодів ЗББ за рік. Слід зазначити, що ці критерії не є досконалими, залежать від віку дитини, точності опису симптомів батьками/опікуном, досвіду медичного працівника, доступності різних методів обстеження тощо. Тому ці діагностичні критерії потребують подальшого вдосконалення.
Чому ЗББ є актуальною проблемою сучасної педіатрії?
Результати кількох когортних досліджень, які стосуються ЗББ, обґрунтовують тягар захворюваності, вплив патології на якість життя пацієнтів, застосування лікарських препаратів і частоту відвідувань медичних закладів пацієнтами цієї категорії.
Реальна поширеність ЗББ невідома. Деякі клініки Австралії та Туреччини повідомляли, що ЗББ входить до трьох найпоширеніших діагнозів у дітей із хронічним кашлем (A.B. Chang et al., 2012; J.M. Marchant et al., 2006; S. Asilsoy et al., 2008; G.B. Usta et al., 2014). Зокрема, в одному з австралійських досліджень 41% (142 із 346) дітей із хронічним кашлем мали ЗББ. Патологія частіше зустрічалася у дітей молодшого віку (A.B. Chang et al., 2012). Як свідчать результати кількох досліджень, найчастішими збудниками ЗББ є St.pneumoniae, H. influenzae та M. catarrhalis.
Дані щодо впливу ЗББ на якість життя дитини та її батьків обмежені. Однак в одному багатоцентровому дослідженні повідомлялося, що якість життя дітей із ЗББ є такою ж, як у пацієнтів з іншими захворюваннями (бронхіальною астмою, бронхоектатичною хворобою, а також хронічним кашлем, що минув без лікування; P.A. Newcombe et al., 2008; A.B. Chang et al., 2015).
Як правило, до встановлення діагнозу діти із ЗББ відвідують кількох різних спеціалістів та отримують кілька препаратів. Так, у дослідженні, проведеному у м. Шеффілд, було виявлено, що 59% з 81 дитини із ЗББ до встановлення правильного діагнозу отримували лікування від бронхіальної астми (D.E. Donnelly et al., 2007). В іншому австралійському багатоцентровому дослідженні 70% зі 138 дітей із ЗББ отримували лікування від бронхіальної астми, а 76% – відвідували >5 різних фахівців зі скаргами на хронічний кашель (A.B. Chang et al., 2015).
Яке лікування при ЗББ?
Як зазначено у діагностичних критеріях, кашель при ЗББ минає після тривалого курсу антибіотикотерапії (щонайменше 2 тижні). У разі стандартного курсу прийому антибіотика (протягом 5-7 днів) кашель зазвичай рецидивує або повністю не усувається. Деякі діти потребують лікування протягом 4 тижнів. У рандомізованому контрольованому дослідженні було показано, що у дітей, у яких кашель не минав після 2 тижнів прийому антибіотика, мала місце трахеобронхомаляція, що потребувала більш тривалого курсу антибіотикотерапії (J.M. Marchant et al., 2012). Згідно з рекомендаціями Британського торакального товариства, діти із ЗББ мають приймати антибіотики протягом 4-6 тижнів (M.D. Shields et al., 2008).
Незважаючи на те, що деякі діти потребують тривалої антибіотикотерапії, розпочинати слід із 2-тижневого курсу, що відповідає сучасним принципам антибактеріального лікування та дає можливість знизити ризик виникнення побічних ефектів, пов’язаних із лікуванням. Крім того, результати нещодавно проведеного дослідження показали, що у дітей, у яких не було досягнуто розрішення хронічного вологого кашлю після 4 тижнів перорального прийому антибіотиків, зростає імовірність виникнення бронхоектазів, що візуалізуються при комп’ютерній томографії (V. Goyal et al., 2014).
Оптимальним варіантом ведення пацієнта з хронічним кашлем є мікробіологічне дослідження мокротиння з нижніх дихальних шляхів перед призначенням лікування. Зокрема, у клінічних настановах Британського торакального товариства до встановлення діагнозу ЗББ рекомендовано виконати посів мокротиння та виключити інші стани, які можуть бути причинами хронічного кашлю. Однак більшість педіатричних пацієнтів із хронічним кашлем – це діти молодшого віку, які не можуть самостійно відкашлювати мокротиння. Тому єдиним шляхом отримання біологічного матеріалу з нижніх дихальних шляхів є бронхоскопія, проведення якої в багатьох клінічних ситуаціях є недоцільним. Коли все ж бронхоскопія проводиться, у просвіті бронхів зазвичай виявляють гнійні виділення та ознаки бронхіту (рис.).
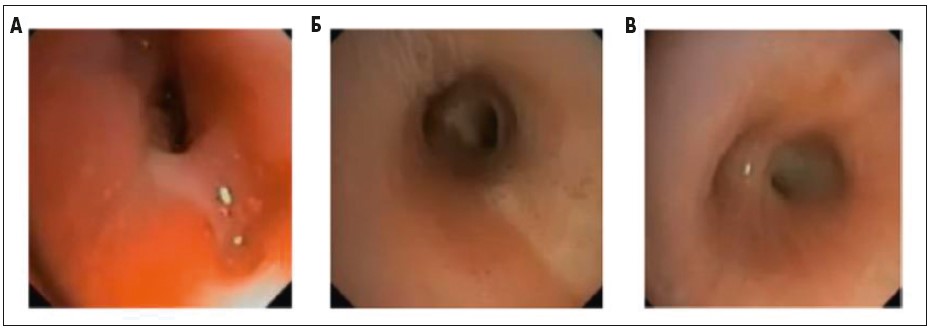 Рис. Бронхоскопія у різних дітей із ЗББ. У більшості випадків при ЗББ наявний секрет у кількох бронхах та інші ознаки бронхіту (набряк і запалення дихальних шляхів), зокрема бронхомаляція та слиз (А); гнійні виділення візуалізуються уже в трахеї (Б), але частіше вони локалізуються в бронхах (В – гнійні виділення у бронху правої нижньої частки легені)
Рис. Бронхоскопія у різних дітей із ЗББ. У більшості випадків при ЗББ наявний секрет у кількох бронхах та інші ознаки бронхіту (набряк і запалення дихальних шляхів), зокрема бронхомаляція та слиз (А); гнійні виділення візуалізуються уже в трахеї (Б), але частіше вони локалізуються в бронхах (В – гнійні виділення у бронху правої нижньої частки легені)
Таким чином, у дітей з ізольованим хронічним вологим кашлем, у яких рентгенографія органів грудної клітки без особливостей, відсутні симптоми й ознаки іншого патологічного стану (аспірації стороннього тіла, муковісцидозу, бронхоектатичної хвороби, туберкульозу тощо), слід запідозрити ЗББ і рекомендувати пероральний прийом антибіотиків протягом 2 тижнів. Як емпіричну терапію 1-ї лінії найчастіше використовують амоксицилін/клавуланову кислоту (J.М. Marchant et al., 2011). При виборі антибактеріального засобу необхідно враховувати локальну резистентність бактеріальних збудників та розглянути можливість застосування альтернативних антибіотиків для емпіричного лікування (пероральних цефалоспоринів*, ко-тримоксазолу або макролідів, що є препаратами вибору при алергії на пеніцилін). Якщо дитина може відкашлювати мокротиння, слід взяти його зразок для мікробіологічного дослідження. Якщо кашель не минає протягом 2 тижнів, антибіотикотерапію можна продовжити до 4 тижнів. Якщо протягом усього курсу прийому антибіотиків стан дитини не покращився, необхідно провести додаткове обстеження для визначення причини кашлю.
Іноді ЗББ поєднується з іншими захворюваннями (бронхомаляцією, бронхіальною астмою). У таких випадках лікувати необхідно одразу всі захворювання. Важливо також проводити профілактику хронічного захворювання легень і рекомендувати дитині та батькам уникати впливу негативних чинників (тютюнового диму, інших токсичних речовин, які можуть потрапити у дихальні шляхи з навколишнього середовища), своєчасно проводити щеплення, забезпечувати повноцінне харчування на наголосити на важливості фізичних навантажень.
*Довідка ЗУ. Серед пероральних цефалоспоринів, які можуть застосовуватися у дітей з інфекціями дихальних шляхів бактеріального генезу, доступний препарат Сорцеф® (фармацевтична компанія «Алкалоїд»). Діюча речовина препарату – цефіксим – ефективна проти найпоширеніших респіраторних бактерій, включаючи збудники ЗББ (St. pneumoniae, H. influenzae, M. catarrhalis).
За матеріалами Chang A.B., Upham J.W. et al. Protracted Bacterial Bronchitis: The Last Decade and the Road Ahead. Pediatric Pulmonology. 2016; 51: 225-242.
Підготувала Ілона Цюпа
Тематичний номер «Педіатрія» № 1 (57) 2021 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....
Алергічний риніт (АР) є поширеним запальним захворюванням верхніх дихальних шляхів (ВДШ), особливо серед педіатричних пацієнтів. Ця патологія може знижувати якість життя, погіршувати сон та щоденну продуктивність. Метою наведеного огляду є надання оновленої інформації щодо епідеміології АР та його діагностики, з урахуванням зв’язку з бронхіальною астмою (БА). ...
Американська академія педіатрії (AAP) оновила рекомендації щодо контролю грипу серед дитячого населення під час сезону 2023-2024 рр. Згідно з оновленим керівництвом, для профілактики та лікування грипу в дітей необхідно проводити планову вакцинацію з 6-місячного віку, а також своєчасно застосовувати противірусні препарати за наявності показань. ...
Поширеність і вплив алергічних захворювань часто недооцінюють [1]. Ключовим фактором алергічної відповіді є імуноглобулін (Ig) Е, присутній на поверхні тучних клітин і базофілів. Взаємодія алергену з IgЕ та його рецепторним комплексом призводить до активації цих клітин і вивільнення речовин, у тому числі гістаміну, які викликають симптоми алергії [2]. Враховуючи ключову роль гістаміну в розвитку алергічних реакцій, при багатьох алергічних станах, включаючи алергічний риніт і кропив’янку, пацієнту призначають антигістамінні препарати [3, 4]....




