Цукровий діабет 2-го типу як фактор ризику розвитку та прогресування хвороби Паркінсона
Цукровий діабет (ЦД) 2-го типу та хвороба Паркінсона (ХП) – поширені захворювання, які часто співіснують в осіб похилого віку. Раніше в межах систематичних оглядів та метааналізів вже вивчали зв’язок між ЦД та ризиком розвитку ХП, але докази були суперечливими. H. Chohan et al. проаналізували дані обсерваційних досліджень із метою детальнішого розгляду ЦД 2-го типу як фактора ризику виникнення і прогресування ХП. Пропонуємо до вашої уваги огляд отриманих результатів, розміщених у виданні Movement Disorders (2021; doi: 10.1002/mds.28551).
За останніми даними, підтверджено біологічний взаємозв’язок ЦД та ХП. Обидва захворювання характеризуються накопиченням аберантного білка, лізосомною та мітохондріальною дисфункцією, хронічним системним запаленням (Athauda, Foltynie, 2016). Інсулінорезистентність, що спостерігається при ЦД 2-го типу, може являти собою важливий фактор, який призводить до розвитку ХП. У контрольних випробуваннях було підтверджено кореляцію ЦД з імовірністю появи ХП (Noyce et al., 2012; Lu et al., 2014). Окрім того, дані метааналізів проспективних когортних досліджень свідчать про підвищений ризик ХП у пацієнтів із ЦД (Noyce et al., 2012; Yue et al., 2016). Однак слід зауважити, що зазначені роботи включали загалом хворих на ЦД, і не було враховано вужчого впливу ЦД 2-го типу на прогресування ХП. За допомогою сучасних методик аналізу причинно-наслідкового зв’язку кореляцію між ЦД 2-го типу та ризиком розвитку ХП також ретельно не вивчали.
Менделівська рандомізація (МР) – метод у генетичній епідеміології, який можна використовувати з метою відстеження спостережних асоціацій для підтвердження істинних причинних ефектів (Bandres-Ciga et al., 2020). H. Chohan et al. (2021) поєднали метааналіз даних обсерваційних досліджень з оцінкою генетичних даних (МР-аналіз) для визначення впливу ЦД 2-го типу на ризик розвитку ХП, а також на прогресування моторних та когнітивних порушень у пацієнтів із ХП.
Матеріали й методи дослідження
Аналіз даних обсерваційних досліджень
Пошук літератури. У червні 2020 р. автори провели пошук наукової літератури, сфокусувавши увагу на метааналізах обсерваційних епідеміологічних досліджень із використанням електронних баз даних PubMed, Web of Science, Scopus та Ovid, а для ширшого пошуку найновіших відомостей – сервери препринтів bio-Rxiv та medRxiv. Для пошуку застосовували такі формулювання, як «ЦД 2-го типу та ХП», або «ЦД 2-го типу та прогресування ХП», або «ЦД 2-го типу та ризик розвитку ХП». Загалом було виявлено 33 408 публікацій, з яких 28 відповідали усім критеріям пошуку та були включені до метааналізу.
Критерії включення та виключення. До основного метааналізу були включені обсерваційні дослідження, присвячені вивченню ЦД 2-го типу, що попередньо розвинувся, та його впливу на ризик ХП, а також випробування, в яких аналізували зв’язок ЦД із прогресуванням ХП. Обсерваційні дослідження кореляції між ЦД (загалом) та ризиком виникнення ХП оцінювали окремо. До метааналізу не увійшли матеріали щодо необсерваційних досліджень, зокрема, без відповідних нових даних, такі як огляди, книги та листи, а також публікації не англійською мовою.
Екстракція даних. При екстракції даних із проаналізованих публікацій автори дотримувалися рекомендацій щодо необхідних елементів звітування для систематичних оглядів та метааналізів (Moher et al., 2009). Було враховано дизайн досліджень, оцінки ефектів, 95% довірчі інтервали (ДІ) та будь-які корегування, внесені з огляду на чинники, що могли вплинути на викривлення результатів. Для досліджень, у котрих передбачали окреме вивчення даних щодо чоловіків та жінок, використовували спільну оцінку ефекту для обох статей. Для аналізу якості включених досліджень слугувала шкала Ньюкасла – Оттави (NOS) (Stang, 2010).
Статистичний аналіз. Зв’язок між ЦД 2-го типу та ризиком ХП визначали за допомогою стандартних методів метааналізу шляхом оцінки ефектів в окремих випробуваннях щодо ризику ХП. Ефекти у дослідженнях за типом «випадок/контроль» та когортних спершу аналізували окремо, а потім разом. Для оцінки прогресування ХП використовували стандартні шкали. Так, для контролю моторних порушень слугували III частина уніфікованої шкали оцінки хвороби Паркінсона (UPDRS3) або шкала Хен – Яра, когнітивних – монреальська шкала оцінки когнітивних функцій (MoCA) або коротка шкала оцінки психічного статусу (MMSE). Середнє річне прогресування хвороби розраховували для отримання стандартизованої різниці середніх щодо кожного дослідження окремо (Chinn, 2000).
Для об’єднання оцінок ризику було використано модель випадкових ефектів, а для оцінки прогресування – модель фіксованих ефектів. Щоб встановити причини гетерогенності та перевірити наявність систематичної похибки, яка могла б пояснити різницю в оцінках щодо ризику розвитку ХП, дослідження розділили за дизайном та часом включення пацієнтів (відповідно до впливу ЦД 2-го типу). В межах подальшого аналізу автори вивчали, чи була тривалість ЦД 2-го типу визначальною для ризику появи ХП, а також враховували дослідження, з яких було виключено учасників із серцево-судинними захворюваннями, що попередньо розвинулися.
МР-аналіз
При МР використовують однонуклеотидні поліморфізми (SNP), пов’язані з оцінюваним впливом хвороби (у даному випадку ЦД 2-го типу), для аналізу доказів причинного ефекту на результат (у даному випадку ХП). МР-аналіз має три основних припущення: SNP надійно пов’язані із впливом; SNP, не пов’язані з факторами, що можуть вплинути на викривлення даних; не існує альтернативного (плейотропного) шляху впливу SNP на результат, окрім оцінюваного (Lawlor et al., 2008).
Інструменти оцінювання впливу. Мультиетнічний метааналіз повногеномних асоціативних досліджень (GWAS) був використаний для визначення генетичної схильності до ЦД 2-го типу (Lawlor et al., 2008). Щоб уникнути систематичної похибки через популяційні відмінності, відбирали лише GWAS-значущі SNP в учасників європейського походження (загалом 425 SNP; 148 726 пацієнтів, n контролю – 965 732). Частку варіабельності, що пояснюється генетичними варіантами (R2), та силу кореляції фактора з результатом (F-статистика) розраховували з використанням стандартних методів (Burgess et al., 2011; Noyce et al., 2017).
Аналіз результатів. Для оцінки ризику ХП слугували зведені статистичні дані останнього метааналізу щодо ХП GWAS (15 056 пацієнтів, n контролю – 12 637) (Nalls et al., 2019). Для оцінки прогресування ХП були обрані дані, подібні до таких для метааналізу обсерваційного дослідження (тобто балів за UPDRS3, MMSE та MoCA), отримані у GWAS щодо цих ознак прогресування ХП як результатів (Iwaki et al., 2019). Розміри вибірки для досліджень прогресування ХП розраховували як середнє значення всіх SNP за зведеними статистичними даними GWAS (n із ризиком ХП – 27 693; n із балами за UPDRS3‑1398; n із балами за MMSE – 1329; n із балами за MoCA – 1000). Відносний ризик (ВР) для кожного результату становив 1,2 (Burgess, 2014).
Статистичний аналіз. Для виключення SNP, що пояснювали більшу дисперсію результату, ніж впливу, застосовували фільтрування Штейгера. За допомогою статистично потужного методу зваженої зворотної дисперсії (ЗЗД) розраховували об’єднані дані причинно-наслідкового зв’язку (Hemani et al., 2017). Також були проведені різні аналізи чутливості. Статистичний тест із низькою потужністю MR-Egger застосовували, щоб виявити, як спрямований плейотропний ефект міг впливати на упередженість методу ЗЗД (Bowden et al., 2015). Метод зваженої медіани вказував на адекватність застосування принаймні 50% SNP. Метод MR-PRESSO слугував для виявлення статистичних відхилень плейотропних ефектів SNP із подальшим корегуванням об’єднаної оцінки за потреби (Verbanck et al., 2018). Q-критерій Кохрена для аналізу ЗЗД та тест перетинання даних за MR-Egger були обрані для оцінки гетерогенності, яка могла бути результатом плейотропії (Bowden et al., 2019).
Клінічні результати
Зв’язок ЦД 2-го типу та ризику ХП
У розглянутих дослідженнях оцінка кумулятивного впливу ЦД 2-го типу становила 1,21 (95% ДІ 1,07‑1,36), загальна гетерогенність об’єднаного аналізу була високою: I2=74,7% (рис. 1) (Palacios et al., 2011; Jacobs et al., 2020; De Pablo-Fernandez et al., 2018). У когортних дослідженнях (ВР 1,29; 95% ДІ 1,19‑1,40) було показано, що ЦД 2-го типу пов’язаний із вищим ризиком розвитку ХП; у випробуваннях «випадок/контроль» спостерігалася також зворотна кореляція (ВР 0,51; 95% ДІ 0,30‑0,87), що передбачало можливість систематичної похибки, але значення р становило 0,145.
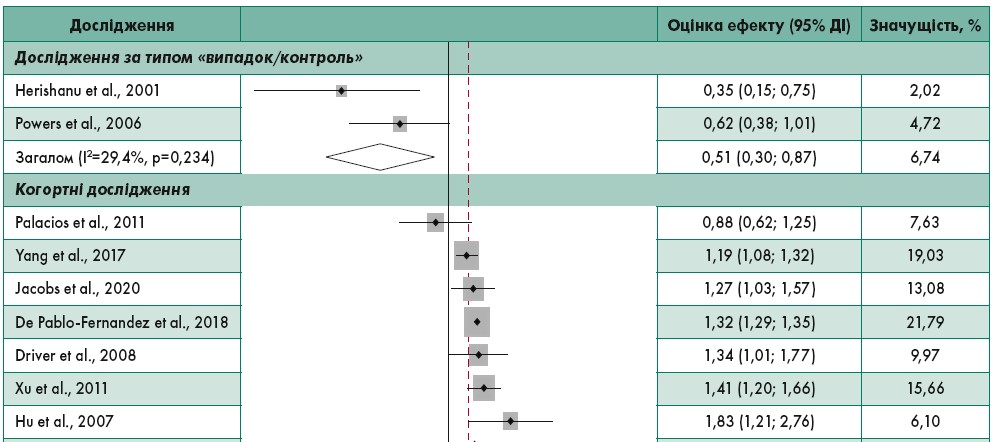 Рис. 1. Кореляція ЦД 2-го типу зі зростанням ризику розвитку ХП
Рис. 1. Кореляція ЦД 2-го типу зі зростанням ризику розвитку ХП
Примітка: Показники значущості взяті з аналізу випадкових ефектів.
Адаптовано за H. Chohan et al., 2021
Медіана віку учасників когортних досліджень не була визначальним фактором для підтвердження зв’язку між ЦД 2-го типу та ХП (р=0,540). У двох випробуваннях «випадок/контроль» вік взагалі не брали до уваги. Співвідношення чоловіків та жінок також не було враховане при оцінці диференціальних ефектів (р=0,165). Окрім того, автори розглядали когортні дослідження окремо, залежно від включення пацієнтів, щоб визначити початок впливу хвороби (ЦД 2-го типу) на результат (ХП) (Chung et al., 2020). В одному когортному дослідженні ЦД 2-го типу розвинувся до періоду спостереження (ВР 0,88; 95% ДІ 0,62‑1,25), ще у двох були зафіксовані випадки появи хвороби (кумулятивний ВР 1,27; 95% ДІ 1,15‑1,40), у решті чотирьох використовували комбінацію методів для визначення ЦД 2-го типу (кумулятивний ВР 1,38; 95% ДІ 1,24‑1,55).
У межах основного аналізу було отримано дані щодо тривалості ЦД 2-го типу (Driver et al., 2008; Xu et al., 2011). Сумарна оцінка ефекту становила 1,41 (95% ДІ 1,27‑1,55), а гетерогенність була високою (I2=89,7%). У пацієнтів із ЦД 2-го типу, що хворіли менш ніж 10 років, вплив на ХП був значущішим (ВР 1,46; 95% ДІ 1,30‑1,64), ніж в осіб із тривалістю недуги 10 років і більше (ВР 1,20; 95% ДІ 0,88‑1,63). Окремий аналіз результатів випробувань із виключенням осіб, у яких попередньо розвинулися серцево-судинні захворювання, також підтвердив, що ЦД 2-го типу асоційований із підвищеним ризиком розвитку ХП (ВР 1,29; 95% ДІ 1,06‑1,58).
Автори провели повторний метааналіз для оцінки ризику з використанням досліджень, в яких не було підтверджено впливу ЦД 2-го типу, а також включили пацієнтів із будь-яким типом ЦД. Ці випробування були зазвичай нижчими за якістю, а гетерогенність – ще вищою (I2=88,4%) (Savica et al., 2012; Kim et al., 2018; Skeie et al., 2013). Сумарна оцінка ефекту становила 1,11 (95% ДІ 0,94‑1,30), що вказувало на загальний нульовий ефект стосовно зв’язку між ЦД та ризиком розвитку ХП. Однак знову спостерігалася чітка розбіжність в кумулятивному ефекті між дослідженнями «випадок/контроль» (ВР 0,79; 95% ДІ 0,54‑1,17) та когортними (ВР 1,28; 95% ДІ 1,05‑1,56). Також мали місце докази систематичної похибки при проведенні комбінованого аналізу зазначених випробувань (р=0,003).
Аналіз чутливості виявив збільшення сумарної оцінки ефекту до 1,25 (95% ДІ 1,07‑1,47), що було подібним до показника в основному аналізі. Регресійний метааналіз не показав, що співвідношення чоловіків та жінок було визначальним фактором диференціального зв’язку між ЦД та ризиком ХП у всіх випробуваннях (р=0,516). У дослідженнях «випадок/випадок» у міру збільшення віку учасників кореляція ЦД із ризиком розвитку ХП змінилася з негативної на позитивну (р=0,043). Подібної зміни ефекту залежно від віку пацієнтів у когортних дослідженнях не було (р=0,268).
Зв’язок між ЦД та прогресуванням ХП
Об’єднання даних трьох досліджень продемонструвало, що ЦД пов’язаний із швидшим прогресуванням тяжкості моторних симптомів у пацієнтів із ХП (рис. 2) (Malek et al., 2016; Pagano et al., 2018). При цьому загальний річний показник стандартизованої різниці середніх значень становив 0,55 (95% ДІ 0,39‑0,72), а гетерогенність була низькою (I2=32,8%). Аналіз сумарних даних двох досліджень показав, що ЦД також асоційований зі швидшим зниженням когнітивних функцій в осіб із ХП (рис. 3) (Ong et al., 2017). Загальний річний показник стандартизованої різниці середніх значень становив -0,92 (95% ДІ від -1,50 до -0,34), гетерогенність була відсутня (I2=0,0%).
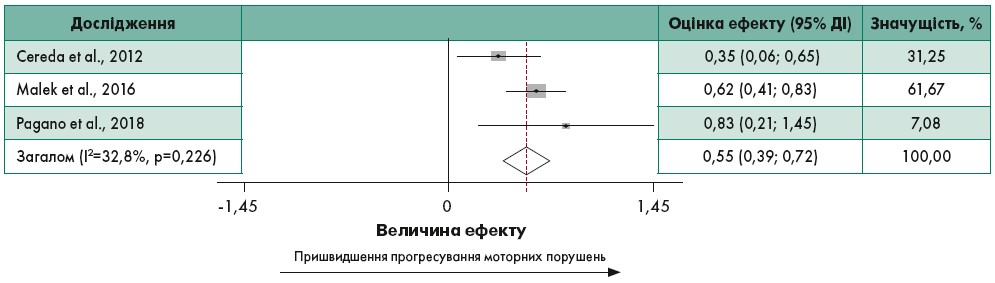 Рис. 2. Кореляція ЦД 2-го типу із суттєвішим прогресуванням моторних порушень при ХП
Рис. 2. Кореляція ЦД 2-го типу із суттєвішим прогресуванням моторних порушень при ХП
Адаптовано за H. Chohan et al., 2021
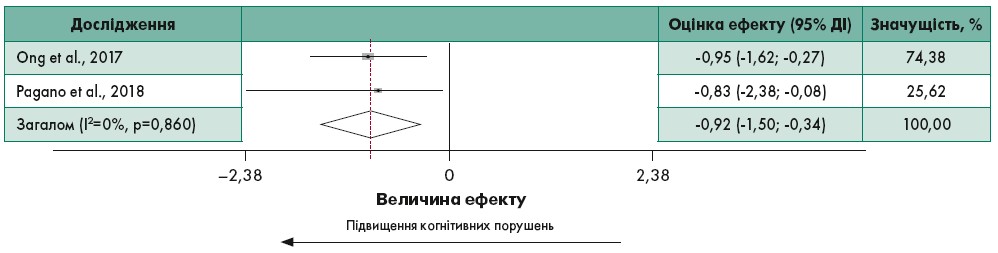 Рис. 3. Кореляція ЦД 2-го типу із підвищенням порушень когнітивних функцій при ХП
Рис. 3. Кореляція ЦД 2-го типу із підвищенням порушень когнітивних функцій при ХП
Адаптовано за H. Chohan et al., 2021
Результати МР-аналізу
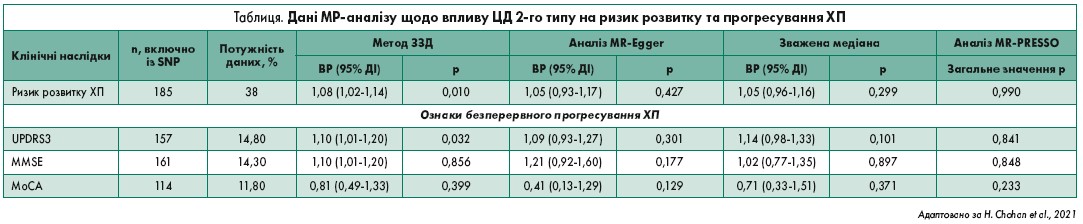
Внаслідок окремого МР-аналізу було виявлено докази причинного ефекту ЦД 2-го типу на ризик виникнення ХП (ВР при ЗЗД 1,08; 95% ДІ 1,02‑1,14; р=0,010) (таблиця). Аналізи чутливості надали подібні точкові дані щодо впливу генетично оціненого ЦД 2-го типу на ризик розвитку ХП, але із ширшими ДІ, що відображало їх нижчу статистичну силу (ВР при MR-Egger 1,05; 95% ДІ 0,93‑1,17; р=0,427; середньозважений ВР 1,05; 95% ДІ 0,96‑1,16; р=0,299). Результат тесту MR-PRESSO для визначення потенційних відхилень через плейотропні ефекти SNP виявився незначущим (р=0,990), тому кумулятивний ефект далі не корегувався. За допомогою UPDRS3 були отримані певні дані щодо причинно-наслідкового зв’язку впливу ЦД 2-го типу на прогресування ХП (ВР при ЗЗД 1,10; 95% ДІ 1,01‑11,20; р=0,032), але переконливих доказів за показниками MoCA (ВР при ЗЗД 0,81; 95% ДІ 0,49‑1,33; р=0,399) або MMSE (ВР при ЗЗД 0,99; 95% ДІ 0,85‑1,14; р=0,856) не спостерігалося.
Обговорення
Результати, отримані H. Chohan et al. (2021) при проведенні метааналізу обсерваційних та генетичних даних для вивчення ролі ЦД 2-го типу як детермінанти ризику розвитку та прогресування ХП, зазвичай були зіставними. Обидва методи підтвердили, що ЦД 2-го типу збільшує ймовірність виникнення ХП у майбутньому. Також було показано, що ЦД 2-го типу може пришвидшити прогресування порушення моторних функцій при ХП та дещо меншою мірою зумовлює когнітивний дефіцит. Вплив ЦД 2-го типу на ризик розвитку ХП був найбільш очевидним у якісних проспективних дослідженнях, у яких вплив систематичних похибок різного типу виявився найменшим. На відміну від попередніх метааналізів, присвячених зв’язку між ЦД та ХП, автори зосередили увагу саме на ЦД 2-го типу (Cereda et al., 2011; Lu et al., 2014).
Під час обох аналізів ризику спостерігалася різниця у кумулятивних оцінках ефекту залежно від дизайну дослідження. Так, випробування за типом «випадок/контроль» переважно асоціювалися з меншою (навіть зворотною) ймовірністю появи ХП, а когортні – з більшою (Cheong et al., 2020; Noyce et al., 2012). При розширеному вивченні автори також зосередилися на оцінці впливу ЦД 2-го типу на прогресування ХП. Однак докази того, що цей зв’язок є причинно-наслідковим, були отримані лише щодо ефекту ЦД 2-го типу на показники моторних, але не когнітивних функцій при ХП у межах МР-аналізу. Цій методиці щодо визначення впливу ЦД 2-го типу на прогресування ХП бракувало статистичної потужності порівняно з МР-аналізом ризику та тих, що стосувалися обсерваційних досліджень.
З’являється все більше доказів на підтвердження спільної біологічної основи для ЦД 2-го типу та ХП. При ЦД 2-го типу острівцевий амілоїдний поліпептид або агрегати аміліну призводять до утворення амілоїдних бляшок у клітинах підшлункової залози (Maluf et al., 2019). Подібним чином, при ХП відбувається внутрішньонейрональне накопичення α-синуклеїну. Деякі дані свідчать, що накопичення α-синуклеїну при ХП відбувається швидше за наявності острівцевого амілоїдного поліпептиду (Horvatha, Wittung-Stafshedea, 2016). Циркулюючий інсулін може відігравати нейропротекторну роль, тоді як інсулінорезистентність при системному та місцевому впливі – діяти на шляхи, важливі для патогенезу ХП, зокрема ті, що стосуються мітохондріальної дисфункції, нейрозапалення та синаптичної пластичності (Athauda, Foltynie, 2016).
Поглинання дофаміну посилюється на тлі інсуліну, а вивільняється він за рахунок посиленої збудливості холінергічних інтернейронів, що зумовлює активацію нікотинових ацетилхолінових рецепторів (Shaughness et al., 2020). Взаємозв’язок ЦД 2-го типу та нейродегенерації існує не тільки щодо ХП. Шлях Akt є одним із декількох шляхів передачі сигналів інсуліну, а його надактивація асоційована із загостренням хвороби Альцгеймера (Griffin et al., 2005). У разі ХП шлях Akt змінюється, спричиняючи надмірну експресію GSK‑3β, що посилює утворення нейрофібрилярних клубочків, які можуть призводити до розвитку деменції при ХП (Yang et al., 2018). Оскільки глобальний тягар ЦД 2-го типу різко зростає, дедалі стає все важливішим розуміти його потенційну роль у нейродегенерації (Zheng et al., 2018).
ЦД корелює з передчасною смертю, тому зворотний зв’язок між ЦД та ризиком ХП може виникати внаслідок підвищення летальності у популяції хворих на ЦД середнього віку (Lu et al., 2014). Тому H. Chohan et al. (2021) розглянули окремо результати досліджень «випадок/контроль» та когортних, а також дані залежно від віку учасників і гендерного показника. Було показано, що вік та стать не чинили суттєвого впливу на оцінки обсерваційних досліджень.
Обмеження, з яким стикнулися автори, включають виникнення потенційної систематичної похибки, узагальнення даних, обмежену статистичну потужність МР-аналізів прогресування й відсутність можливості враховувати ефект лікування ЦД 2-го типу та його тяжкість. Також більшість результатів обсерваційних досліджень та всі генетичні дані були отримані у пацієнтів європейського походження. Тому докази не можуть бути узагальнені для всіх груп населення. Адже представники південноазійського та афрокарибського походження мають найвищий ризик розвитку ЦД 2-го типу (Oldroyd et al., 2005).
Крім того, вплив ЦД 2-го типу на прогресування ХП може різнитися залежно від етнічної належності. У когортному дослідженні показано, що поширеність ЦД була найбільшою серед латиноамериканців (30%), а ризик легких когнітивних порушень, асоційованих із ЦД 2-го типу, становив 11% для латиноамериканців порівняно з 4,6% для іншої етнічної групи (Luchsinger et al., 2007). Отже, поширеність ЦД у різних етнічних групах може частково пояснювати відмінності щодо поширеності та фенотипів ХП (Ben-Joseph et al., 2020).
Також автори зауважують, що популяція хворих на ЦД 2-го типу варіює: є особи, які достеменно не знають про реальний стан своєї хвороби; ті, хто обізнаний, але прихильність до терапії є низькою, і тому ЦД контролюється недостатньо; а також ті, хто дотримується лікування й належного режиму харчування. Ці фактори не брали до уваги у зазначеному дослідженні, тому необхідне додаткове вивчення впливу тяжкості ЦД 2-го типу на ХП із використанням біомаркерів контролю глікемії (Dorcely et al., 2017). На додачу, при проведенні аналізу автори не враховували, що ЦД 2-го типу може впливати на маркери прогресування ХП (показники моторних і когнітивних функцій) незалежно від прямого ефекту щодо ХП, однак діабетична невропатія та когнітивні порушення внаслідок захворювання дрібних судин також часто спостерігаються у літніх пацієнтів із ЦД.
Висновки
H. Chohan et al. (2021) зосередили увагу на ролі ЦД 2-го типу й використанні обсерваційних і генетичних даних для визначення причинно-наслідкового зв’язку щодо його впливу на ризик розвитку та прогресування ХП. Були отримані переконливі якісні докази обсерваційних досліджень на користь того, що ЦД 2-го типу асоційований із підвищеним ризиком розвитку ХП, та деякі дані з приводу того, що він може спричиняти швидше прогресування моторних і когнітивних порушень при ХП. Потрібне додаткове вивчення ролі ЦД 2-го типу як фактора ризику виникнення ХП та стратегій щодо модифікації цього ефекту. До майбутніх обсерваційних та генетичних досліджень слід залучати більшу кількість представників різних етнічних груп, серед яких значна частка відчуває суттєвіший тягар ЦД 2-го типу. До того ж лікування ЦД 2-го типу може уповільнити прогресування ХП, а ретельний скринінг на ЦД 2-го типу та відповідна рання терапія в пацієнтів із ХП також є доцільними.
Підготувала Олена Коробка
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 1 (56) 2021 р.
СТАТТІ ЗА ТЕМОЮ Неврологія
Стрес і тривожність чинять потужний несприятливий вплив і на самопочуття окремих індивідуумів, і на загальний стан здоров’я всієї популяції світу. Цей несприятливий вплив значно підсилили пандемія COVID‑19 та війна в Україні (Celuch M. et al., 2023)....
21 березня в рамках II Міжнародної школи «Сучасний лікар: від теорії до практики» професор кафедри ендокринології Львівського національного медичного університету ім. Данила Галицького, лікар-ендокринолог вищої категорії, доктор медичних наук Вікторія Олександрівна Сергієнко представила доповідь, присвячену хронічним ускладненням цукрового діабету (ЦД). Зокрема, було акцентовано увагу на причинах розвитку діабетичної полінейропатії (ДП), розглянуто клінічні варіанти цього ускладнення, діагностичні підходи та основні принципи лікування. Пропонуємо огляд цієї доповіді у форматі «запитання – відповідь»....
16-17 лютого в Києві відбувся науково-практичний майстер-клас «Хронічний стрес сьогодення: обрані запитання про здоров’я жінки в різні вікові періоди». Під час заходу виступили фахівці різних спеціальностей, було обговорено важливі аспекти жіночого здоров’я як психологічного, так і фізичного. Доповіді присвячувалися різноманітним питанням, зокрема репродуктивним проблемам, онкологічним захворюванням, психосоматичним розладам. Під час події виступила засновниця Академії довголіття Dr. Skytalinska, віцепрезидент Асоціації дієтологів України, лікар-дієтолог Оксана Василівна Скиталінська. Доповідь Оксани Василівни була присвячена впливу тривалого стресу на харчування та пов’язані з цим наслідки для здоров’я жінок. Окрім пояснення механізмів негативного впливу стресу, під час доповіді лікарка також надала важливі практичні рекомендації стосовно здорового харчування....
Події останніх 5 років є неабияким викликом для психічного стану кожного українця: спочатку – пандемія коронавірусу та запроваджені через неї карантинні обмеження, а далі – повномасштабне російське вторгнення, що триває уже понад 2 роки. Все це спричиняє погіршення психічного здоров’я населення. Такі надзвичайні ситуації, що характеризуються загрозою з невизначеною тривалістю, створюють масивне стресове навантаження, яке підсилюється відчуттям самотності та відчуженості, підвищують тривожність, а також є підґрунтям розвитку психічних розладів. Відомо, що ці стани порушують розумову діяльність, тобто перешкоджають концентрації та аналізу інформації. ...