Астенічний синдром у постковідного пацієнта
Огляд публікацій і власний досвід
 У лютому 2020 року на основі попередніх даних Всесвітня організація охорони здоров’я повідомила, що час від початку захворювання на COVID‑19 до клінічного одужання для легких випадків становить приблизно 2 тиж, а для пацієнтів із тяжким або критичним перебігом одужання потребує від 3 до 6 тиж [1].
У лютому 2020 року на основі попередніх даних Всесвітня організація охорони здоров’я повідомила, що час від початку захворювання на COVID‑19 до клінічного одужання для легких випадків становить приблизно 2 тиж, а для пацієнтів із тяжким або критичним перебігом одужання потребує від 3 до 6 тиж [1].
Проте згодом з’ясувалося, що в деяких хворих окремі симптоми зберігалися протягом тижнів або навіть місяців, а в окремих пацієнтів симптоми ніколи не зникали.
Одужання затягувалося через такі можливі причини:
- стійка віремія через слабку чи відсутню відповідь антитіл;
- рецидив або повторне інфікування;
- запальні й інші імунні реакції;
- психічні фактори, як-от посттравматичний стрес [2].
Схожі довгострокові респіраторні, скелетно-м’язові та нейропсихіатричні наслідки були описані для інших коронавірусів (SARS і MERS), що мають патофізіологічні паралелі з пост-COVID‑19 [2].
Отже, поступово стали формуватися дві групи людей, які постраждали від коронавірусної інфекції:
- ті, хто мали незворотні ушкодження легень, серця, нирок або мозку, що негативно вплинули на їхню здатність функціонувати;
- ті, хто продовжував відчувати виснажливі симптоми, незважаючи на відсутність помітних ушкоджень органів [3].
За даними інфекційного центру в лікарні принцеси Маргарет у Гонконзі, після виписки зі стаціонару в 19% пацієнтів виявлено ознаки ушкодження серця, 25% хворих страждали від задишки, 20% мали ознаки зниження функції легень. У багатьох пацієнтів спостерігалися також довготривалі наслідки в діяльності центральної нервової системи: зниження уваги, концентрації та пам’яті; дисфункція периферичних нервів; швидка втомлюваність, слабкість [4].
У США пацієнти, котрі відчували тривалі симптоми вже після одужання від COVID‑19, долучилися до групи т. зв. post-COVID-далекобійників (post-COVID long hauler); ця назва стала популярною й поширилася світом серед хворих, які перенесли COVID‑19.
Post-COVID long hauler – будь-яка людина, в якої діагностовано коронавірус, що зумовлює COVID‑19, але котра не повернулася до свого рівня здоров’я та функціонування через 6 міс після перенесеного захворювання [3].
На сьогодні виокремлюють такі періоди перебігу COVID‑19:
- гостра респіраторна інфекція COVID‑19 – симптоми тривають до 4 тиж;
- тривала симптоматична коронавірусна інфекція – симптоми COVID‑19 зберігаються від 4 до 12 тиж;
- постковідний синдром (post-COVID‑19).
Тривала симптоматична COVID‑19 і постковідний синдром часто об’єднують у термін long COVID [5].
У грудні 2020 року оприлюднено настанову NICE з управління довгостроковими наслідками COVID‑19, в якій наведено таке визначення для постковідного синдрому: комплекс ознак і симптомів, які розвиваються під час або після інфекції COVID‑19, тривають понад 12 тиж і не пояснюються альтернативним діагнозом [6].
Які фактори ризику виникнення постковідного синдрому? Хто з більшою ймовірністю стане постковідним далекобійником?
Виявилося, що тривалі симптоми частіше спостерігаються у:
- людей віком понад 50 років;
- хворих із двома чи трьома хронічними захворюваннями;
- пацієнтів, які мали тяжкий перебіг COVID‑19 [7].
Хворі, котрі слабко постраждали від COVID‑19, також можуть мати затяжні симптоми, а пацієнти, котрі були тяжко хворими, можуть повернутися до нормального стану вже через 2 міс [7].
Серед симптомів і синдромів, які домінують у клінічній картині постковідного синдрому, насамперед спостерігаються ознаки астенізації, підвищеної втомлюваності, надмірного виснаження при звичайній щоденній діяльності. У пацієнтів, які перенесли гострий період COVID‑19, усі ці ознаки формують астенічний синдром (із грецької мови Ἀσθένεια – безсилля) – хворобливий стан, який характеризується підвищеною втомлюваністю з крайньою нестійкістю настрою, ослабленням самоконтролю, нетерплячістю, непосидючістю, порушенням сну, втратою здатності до тривалого розумового та фізичного напруження, непереносимістю гучних звуків, яскравого світла, різких запахів.
Астенічний синдром – комплекс ознак, які проявляються:
- зменшенням фізичної активності (зниження витривалості та працездатності, швидко настає втома, постійне відчуття «розбитості»);
- погіршенням інтелектуальних функцій (зниження концентрації уваги, труднощі в засвоєнні нової інформації, порушення пам’яті, уповільнення швидкості прийняття рішення);
- психологічними розладами (дратівливість, внутрішня напруженість, нестійкий настрій, зниження мотивації до роботи та творчості, страх перед майбутніми труднощами, втрата інтересу до життя) [8].
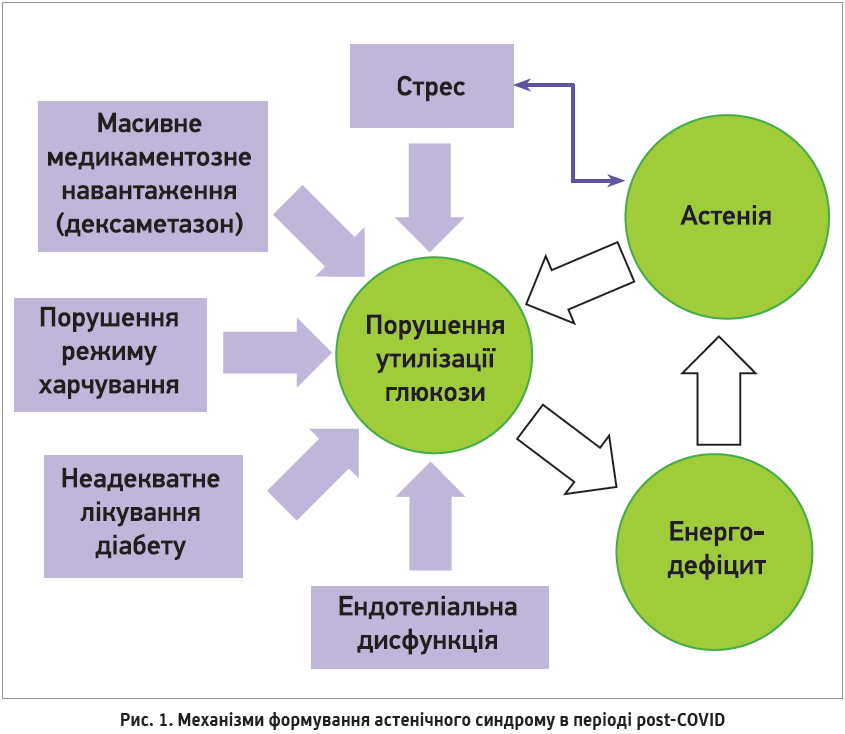
Можливі причини астенії при постковідному синдромі:
- тривалий і виснажливий перебіг захворювання з дихальною недостатністю та водно-електролітними розладами;
- масивне медикаментозне навантаження під час терапії COVID‑19 (дексаметазон);
- порушення режиму та повноцінності харчування;
- неадекватне лікування цукрового діабету й інших нейроендокринних захворювань;
- супутні тяжкі та/або декомпенсовані системні захворювання з порушенням свідомості й мобільності пацієнта (здатності до самообслуговування).
Крім того, відомо, що масивна вірусна інвазія спричиняє пряме ураження ендотеліоцитів вірусом або їхнє опосередковане ушкодження імунними клітинами, цитокінами та вільними радикалами. Розвивається виражена ендотеліальна дисфункція, котра в поєднанні з хронічним запаленням супроводжується гіперкоагуляцією, підвищенням рівня фібриногену, зниженням процесів фібринолізу й антикоагуляції, що, своєю чергою, зумовлює тромбоутворення [9]. Ураження ендотелію судин унаслідок гіперімунної реакції (ушкодження цитокінами та вільними радикалами) спричиняє розвиток системного фонового «тліючого» запалення в постковідний період [10].
Зазначені фактори зумовлюють порушення утилізації глюкози, розвиток енергетичної недостатності та формування астенічного синдрому. Своєю чергою, астенічний синдром спричиняє подальше обмеження можливостей доставки в клітини достатньої кількості глюкози та поглиблює енергетичну недостатність. Так формується «зачароване коло» замкнених патологічних процесів (рис.).
На думку видатних вітчизняних фахівців, наявність зазначених механізмів обґрунтовує необхідність застосування лікувальних методів для стабілізації ендотелію, покращення утилізації глюкози та зниження внутрішньоклітинного енергодефіциту [9, 11].
Пріоритетним завданням клініцистів є зниження ризику фатальних ускладнень COVID‑19. Із цією метою може застосовуватися патогенетичне лікування, проте варто зауважити, що всі препарати патогенетичної дії застосовуються off-label, тобто поза межами показань відповідно до офіційних інструкцій [12]. Так, едаравон (Ксаврон®, ТОВ «Юрія-Фарм», Україна) являє собою низькомолекулярний антиоксидантний засіб, який чинить протизапальну дію за рахунок пригнічення цитокінового шторму (зменшення продукції фактора некрозу пухлини, IL‑1, IL‑6 [13]), а також інгібувальний вплив на проникність ендотеліоцитів мікроциркулярного русла легень [14]. Едаравон швидко нейтралізує вільні радикали; гальмує перекисне окиснення ліпідів, захищаючи клітини від руйнування; активує ферменти антиоксидантного захисту (супероксиддисмутазу, каталазу, глутатіонпероксидазу) [15]. Ці властивості роблять доцільним застосування едаравону при гострому респіраторному дистрес-синдромі (ГРДС). Зокрема, в рекомендаціях японських товариств із застосування респіраторної підтримки й інтенсивної терапії едаравон рекомендовано як препарат, що доцільно застосовувати для лікування пацієнтів із ГРДС у відділеннях інтенсивного лікування [16].
Основні напрями лікування при постковідному астенічному синдромі:
- оптимізація медикаментозного лікування й раннє скасування препаратів із катаболічними ефектами (дексаметазон);
- організація оптимального за кількістю та збалансованого за складом харчування, психологічна підтримка в родині й на роботі;
- виявлення та контроль водно-електролітних і метаболічних порушень при супутніх захворюваннях (цукровий діабет, артеріальна гіпертензія);
- профілактика розвитку метаболічних розладів (кетоацидозу голодування й діабетичного кетоацидозу);
- покриття внутрішньоклітинного енергодефіциту;
- корекція ендотеліальної дисфункції;
- ліквідація «тліючого» системного запалення.
Інші активні речовини, вплив яких при COVID‑19 активно вивчається, – L-аргінін і L-карнітин, що є складниками вітчизняного препарату Тіворель® (ТОВ «Юрія-Фарм»). L-аргінін покращує мікроциркуляцію, забезпечуючи стійку вазодилатацію, зміцнює імунну систему, активує Т-клітинний імунітет, чинить мембраностабілізувальну, цитопротекторну й антиоксидантну дії, збільшує вміст оксиду азоту (NO) в легеневій тканині, зменшуючи спазм бронхів і легеневих артерій [17]. Зниження продукції NO в результаті його посиленого руйнування під дією вільних радикалів і зменшення доступності попередника NO (L-аргініну) зумовлює переважання дії вазоконстрикторів і посилення адгезії тромбоцитів. Саме тому екзогенне надходження L-аргініну як субстрату для синтезу NO є патогенетично обґрунтованим для зменшення проявів ендотеліальної дисфункції та в постковідний період [18]. Своєю чергою, L-карнітин сприяє отриманню енергії з жирних кислот, чинить імуномодулювальну дію, пригнічуючи вивільнення прозапальних цитокінів, є прямим антиоксидантом і відомим кардіопротектором, запобігає апоптозу клітин. За рахунок аргініну препарат Тіворель® (ТОВ «Юрія-Фарм») є донатором NO, основна функція котрого пов’язана з вазодилатацією та гальмуванням процесів агрегації, а також адгезії тромбоцитів. Цей препарат інгібує здатність коронавірусів прикріплюватися до клітин, протидіє реплікації вірусів, сприяє зменшенню ендотеліальної дисфункції [12].
Для покриття внутрішньоклітинного енергодефіциту та профілактики розвитку метаболічних розладів (кетоацидозу голодування й діабетичного кетоацидозу) можуть ефективно використовуватися препарати на основі ксилітолу, зокрема Ксилат® (ТОВ «Юрія-Фарм»). Ксилітол є незалежним від інсуліну джерелом енергії. Підвищуючи інтенсивність гліколізу, ксиліт посилює утворення піровиноградної кислоти, котра сприяє окисленню ацетил-коензиму А в циклі Кребса. Отже, ксилітол стабілізує енергетичні процеси всередині клітин і підвищує енергетичну ефективність метаболізму, нормалізує водно-електролітний баланс, проявляє виражену антикетогенну дію [19].
Ретельний аналіз наявних літературних джерел дає підстави рекомендувати таку комбінацію патогенетично обґрунтованих засобів для лікування постковідного синдрому: Ксаврон® (ліквідація «тліючого» системного запалення), Тіворель® (зменшення проявів ендотеліальної дисфункції й кардіопротекція) та Ксилат® (покриття внутрішньоклітинного енергодефіциту, профілактика метаболічних розладів). Для перевірки ефективності цієї комбінації було проведено спеціальне пілотне дослідження.
Власний досвід
Метою дослідження було визначити можливість застосування патогенетично обґрунтованої комбінації препаратів Ксаврон®, Тіворель® і Ксилат® у хворих на виражений астенічний постковідний синдром.
Протягом грудня 2020 – лютого 2021 року для проведення дослідження було залучено 14 пацієнтів, які звернулися до сімейного лікаря зі скаргами на виражений астенічний синдром, що розвинувся після перенесеної COVID‑19. Із кожним хворим була проведена персональна бесіда з роз’ясненням можливих методів лікування, запропонованої програми та можливими побічними ефектами. Із 14 пацієнтів 2 відмовилися від участі в дослідженні. Після підписання інформаційної згоди заплановану програму інфузій отримали 12 пацієнтів. Жоден із хворих не припинив уже розпочатої програми інфузій; загальна тривалість лікування становила 14 днів.
Слід зазначити, що на сьогодні немає розроблених тестів чи опитувальників, які давали би змогу оцінити вираженість постковідного астенічного синдрому. Саме тому для контролю ефективності лікування ми розробили власний опитувальник, який ураховував наявність найпоширеніших симптомів астенічного синдрому: слабкість, швидка втомлюваність, зниження витривалості та працездатності, постійне відчуття «розбитості», зниження концентрації, уваги, труднощі в засвоєнні нової інформації, порушення пам’яті, уповільнення швидкості прийняття рішень, дратівливість, внутрішня напруженість, нестійкий настрій, зниження мотивації до роботи та творчості, страх перед майбутніми труднощами, втрата інтересу до життя. Цей опитувальник хворі заповнювали тричі (перед початком лікування, після першого тижня лікування та після отримання останньої інфузії).
Схема внутрішньовенних інфузій: Ксаврон® – по 30 мг 2 р/день (препарат розводили в 100 мл 0,9% розчину NaCl і вводили протягом 30 хв зі швидкістю 40 крапель/хв), Тіворель® – по 100 мл 1 р/день (30 крапель/хв), Ксилат® – по 200 мл (5-6 мл/кг) 1 р/день протягом 60 хв (швидкість – 40 крапель/хв). Лікування розпочинали в понеділок. Інфузії зазначених препаратів здійснювали протягом 5 днів, потім робили перерву на 2 дні, проводили проміжне анкетування, згодом – повторно 5 днів інфузій, знову передбачалася перерва на 2 дні та повторне обстеження й анкетування.
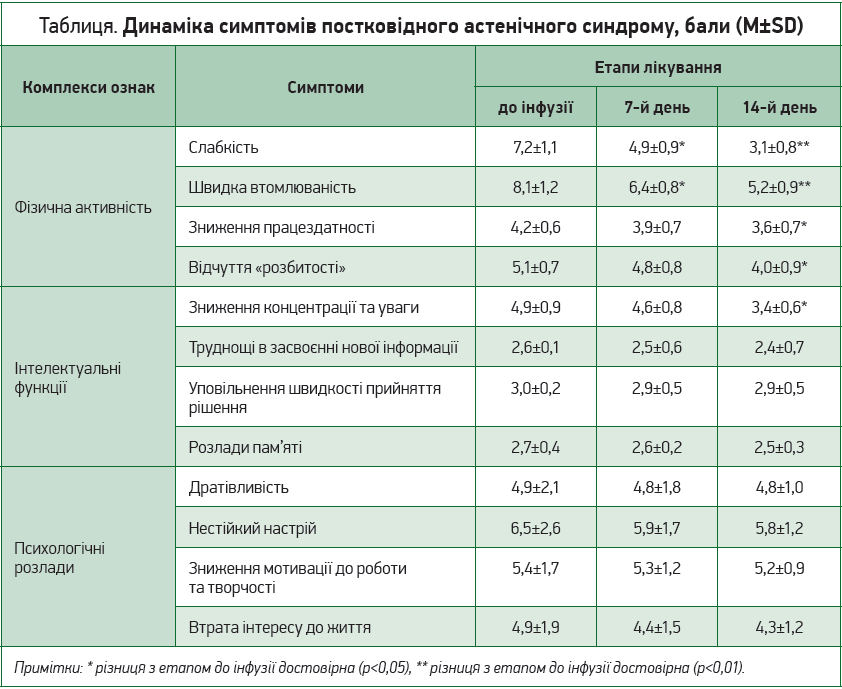
Результати проведеного лікування наведено в таблиці.
Аналіз наведених у таблиці даних продемонстрував, що вже на 7-й день лікування спостерігалося достовірне зменшення вираженості слабкості (із 7,2±1,1 до 4,9±0,9 бала; p<0,05) та стомлюваності пацієнтів (із 8,1±1,2 до 6,4±0,8 бала; p<0,05). Після завершення лікування ці зміни стали яскраво вираженими та високодостовірними (p<0,01). Наприкінці дослідження відзначено також покращення працездатності та зменшення вираженості відчуття «розбитості» (відповідно з 4,2±0,6 до 3,6±0,7 та з 5,1±0,7 до 4,0±0,9 бала; p<0,05). Усі перелічені зміни відображають покращення фізичного стану пацієнтів і фізичної працездатності.
Із блоку питань, які характеризували інтелектуальні функції, зміни спостерігалися лише в зменшенні такого симптому, як зниження концентрації та уваги (з 4,9±0,9 бала до початку лікування до 3,4±0,6 бала після завершення курсу інфузій; p<0,05).
Щодо блоку симптомів, які характеризують психологічні розлади, незважаючи на зниження загальних оцінок, достовірної різниці не спостерігалося, що свідчить про необхідність введення до програми постковідної реабілітації допомоги психолога та/або психотерапевта.
Відзначимо, що в усіх хворих не спостерігалося посилення симптомів щодо жодного з блоків опитування; всі задовільно перенесли програму інфузій. Ускладнень і побічних ефектів при проведенні інфузійної терапії не виявлено.
Висновки
- Астенічний синдром є частим ускладненням перебігу гострої COVID‑19, який потребує уваги та лікування. Для терапії вираженого астенічного синдрому може застосовуватися схема інфузійної терапії у складі препаратів Ксаврон®, Ксилат® і Тіворель®.
- Найкращі результати лікування відзначалися з боку симптомів, які характеризують фізичну активність пацієнтів, зокрема значне покращення фізичних кондицій спостерігалося вже на 7-й день лікування. Меншою мірою покращилися показники психологічних змін, що демонструє необхідність залучення психолога та/або психотерапевта до команди реабілітації постковідних пацієнтів.
- Запропонована схема добре переносилася хворими; ускладнень і побічних ефектів при проведенні інфузійної терапії не спостерігалося.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 6 (499), 2021 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Серед препаратів, які мають велику доказову базу щодо лікування пацієнтів із захворюваннями дихальних шляхів з алергічним компонентом, особливий інтерес становлять антагоністи лейкотрієнових рецепторів (АЛТР). Ці препарати мають хорошу переносимість у дорослих та дітей, а також, на відміну від інгаляційних кортикостероїдів (ІКС), характеризуються високим комплаєнсом, тому посідають чільне місце в лікуванні пацієнтів із респіраторною патологією. У лютому відбувся міждисциплінарний конгрес із міжнародною участю «Життя без алергії International» за участю провідних вітчизняних міжнародних експертів. Слово мав президент Асоціації алергологів України, професор кафедри фтизіатрії та пульмонології Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук Сергій Вікторович Зайков із доповіддю «Місце АЛТР у лікуванні пацієнтів із респіраторною патологією». ...
Розбір клінічного випадку...